Recommandations actuelles sur l’insuffisance surrénale liée aux glucocorticoïdes
Compte-rendu:
Dre Corina Ringsell
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le Pr Dr méd. Felix Beuschlein, directeur de la clinique d’endocrinologie, diabétologieet nutrition clinique de l’Hôpital universitaire de Zurich, a expliqué les effets des glucocorticoïdes sur l’axe hypothalamo-hypophyso-surrénalien («hypothalamic-pituitary-adrenal axis», HPA) et a abordé les recommandations des directives actuelles,1notamment sur les tests et le traitement d’urgence.
L’exposition aux glucocorticoïdes est un facteur de risque multidimensionnel, a déclaré F. Beuschlein. Il tient compte de la fréquence des doses, du mode d’administration, de la durée du traitement, de la puissance des glucocorticoïdes et de la sensibilité individuelle des patients. C’est pourquoi il n’existe aucune valeur seuil fixe, mais des plages à partir desquelles le risque d’insuffisance surrénale augmente, a-t-il ajouté. Un traitement par des glucocorticoïdes pendant trois à quatre semaines ou plus augmente ainsi le risque d’insuffisance surrénale, de même que toute dose supérieure à un équivalent hydrocortisone à 15–25mg/j (4–6mg de prednisone, 3–5mg de méthylprednisone, 0,25–0,5mg de dexaméthasone).
L’un des problèmes rencontrés lors de l’élaboration des directives a été la faible qualité des preuves, a expliqué l’expert. Il a ajouté qu’il n’existait que de petites études assez hétérogènes. La plupart d’entre elles sont descriptives et ne fournissent pas d’indications concrètes pour un traitement optimal, comme la réduction progressive de la dose. La littérature sur les tests n’établit pas de lien entre les résultats de laboratoire et cliniques. «Il y a une différence entre dire, du point de vue des résultats de laboratoire, qu’une personne présente une insuffisance surrénale et dire qu’elle a subi une crise surrénale et était en danger à cause de la situation», a souligné F.Beuschlein. Bien que le niveau de preuve des recommandations cliniques soit très faible, certaines directives doivent quand même être suivies.
Définition des responsabilités
Selon lui, les patients qui prennent des glucocorticoïdes ne doivent pas tous être suivis par un endocrinologue, car ces médicaments sont également utilisés dans le traitement de nombreuses maladies non endocriniennes, d’inflammations, de maladies auto-immunes, de réactions allergiques et dans la prophylaxie des rejets de greffe. C’est pourquoi le traitement par des glucocorticoïdes est une compétence médicale générale, d’après F. Beuschlein. Il considère qu’il est important d’informer les patients sur le traitement, y compris sur les aspects endocriniens. Cela permet d’éviter les traitements d’urgence. L’information des patients doit être répétée dès que la phase de réduction progressive endocrinienne, physiologique commence, car des semaines et des mois peuvent s’écouler entre le début du traitement et le moment où une insuffisance surrénale peut devenir problématique, a-t-il souligné.
Réduction progressive de la dose
Si le traitement par des glucocorticoïdes dure moins de trois à quatre semaines, il n’est pas nécessaire de réduire progressivement la dose, quelle qu’elle soit. Les glucocorticoïdes peuvent alors être arrêtés sans test, car le risque de suppression de l’axe HPA est faible, a déclaré F. Beuschlein.
En cas de traitement sur une période prolongée, la dose doit uniquement être réduite progressivement une fois que la maladie sous-jacente est contrôlée. Chez les patients qui ont reçu une dose relativement élevée de glucocorticoïdes systémiques, il convient de procéder à un dosage du cortisol matinal et de vérifier la normalisation de la fonction de l’axe HPA. L’endocrinologue peut alors évaluer si une modification ou un arrêt des glucocorticoïdes peut être envisagé ou non.
Tests pour l’insuffisance surrénale
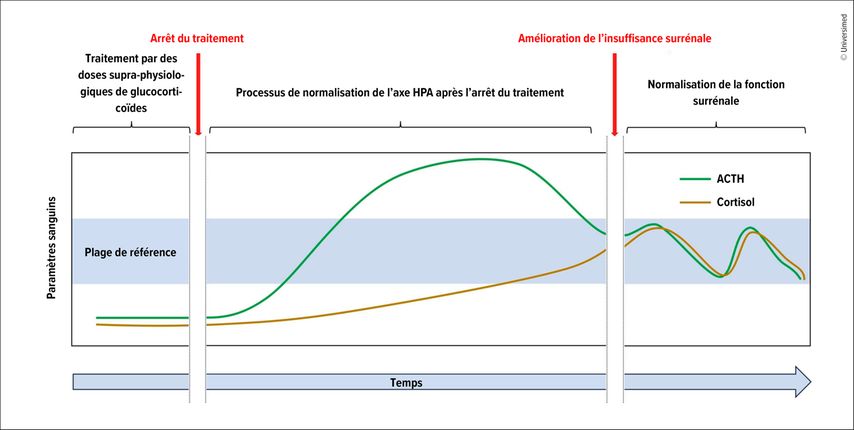
F. Beuschlein a expliqué ce qui se passe lorsque le traitement est arrêté chez les patients recevant des doses supra-physiologiques de glucocorticoïdes (≥équivalent hydrocortisone à 15–25mg/j): l’axe HPA se normalise à nouveau au fil du temps. Une réaction excessive à l’ACTH peut alors survenir. La cortisolémie se normalise ensuite jusqu’à ce que le rythme circadien soit rétabli (Fig.1). Il a déconseillé les tests de routine pour l’insuffisance surrénale, car on ne s’attend pas à une grande différence, sauf chez les patients souffrant d’un syndrome de Cushing endogène, chez lesquels la cortisolémie est indétectable ou très faible.
Fig.1: Représentation schématique de la normalisation de l’axe HPA après l’arrêt d’un traitement par des doses supra-physiologiques de glucocorticoïdes (modifiée selon Beuschlein F et al. 2024)1
Le type de glucocorticoïde influence également la probabilité de normalisation de la fonction corticosurrénale. Les corticoïdes se distinguent par leur dose équivalente, leur puissance glucocorticoïde ainsi que leur demi-vie plasmatique et biologique. Par exemple, l’hydrocortisone a une demi-vie de 8 à 12 heures, tandis que la bétaméthasone a une demi-vie de 36 à 72 heures. Des données indiquent que les patients chez qui on commence à réduire les doses de glucocorticoïdes à durée d’action longue sont moins susceptibles de connaître une normalisation de leur axe HPA. Il est donc conseillé à ces patients de passer à des substances à durée d’action plus courte, par exemple de la dexaméthasone à la prednisone ou à l’hydrocortisone, afin d’augmenter la probabilité de normalisation, a expliqué l’expert.
Syndrome de sevrage des glucocorticoïdes
Si des troubles tels que fatigue, nausées, douleurs musculaires ou articulaires surviennent pendant la réduction de la dose, il peut s’agir d’un syndrome de sevrage des glucocorticoïdes. F. Beuschlein a souligné que cela est complexe, car les symptômes généraux du syndrome de sevrage des glucocorticoïdes et de l’insuffisance surrénale se ressemblent. Les signes cliniques d’un syndrome de sevrage des glucocorticoïdes sont par exemple des symptômes cushingoïdes, surtout dans la phase précoce de la réduction progressive de la dose. En cas d’insuffisance surrénale, ce sont plutôt la perte de poids, l’hypotension et l’orthostatisme qui sont au premier plan.
Le syndrome de sevrage des glucocorticoïdes peut survenir à n’importe quel moment pendant la réduction progressive, généralement lorsque la dose de prednisone est réduite à moins de 15mg/j. Dans les cas sévères, il est conseillé d’augmenter temporairement la dose de glucocorticoïdes jusqu’à la dernière dose tolérée et de prolonger la durée du palier de réduction. Bien que cela ne soit pas prouvé par des études, cela correspond à une bonne pratique clinique («good clinical practice»), a expliqué l’expert. Il est important d’expliquer aux patients que les symptômes ne sont pas nécessairement dangereux et que leur état peut aussi s’améliorer, a-t-il souligné.
Surveillance de la réduction progressive des glucocorticoïdes
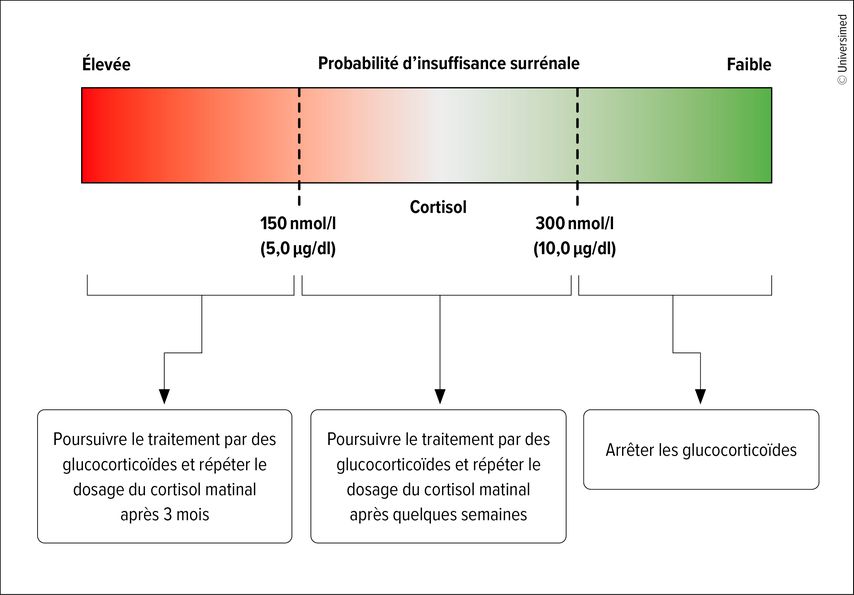
Il existe deux possibilités. La première consiste à réduire progressivement la dose des glucocorticoïdes sous surveillance clinique pour détecter tout signe ou symptôme d’insuffisance surrénale. L’autre option est de procéder à un dosage du cortisol matinal afin d’évaluer quantitativement la normalisation de l’axe HPA. La cortisolémie doit être considérée comme un continuum: si elle est inférieure à 150nmol/l, la probabilité d’une insuffisance surrénale est élevée, alors que le risque est très faible pour des valeurs de 300nmol/l ou plus (Fig.2). Dans ce cas, on peut continuer à réduire progressivement les glucocorticoïdes ou les arrêter complètement, a déclaré F. Beuschlein.
Fig.2: Approche proposée pour l’arrêt des glucocorticoïdes systémiques (modifiée selon Beuschlein F et al. 2024)1
Si la valeur est faible, il faut répéter le dosage du cortisol matinal après trois mois. On peut alors essayer de réduire légèrement la dose. Un arrêt immédiat n’est probablement pas encore approprié, selon F.Beuschlein. Si les valeurs se situent entre 150 et 300nmol/l, le dosage doit être répété dans quelques semaines, dans l’espoir que l’état du patient soit sur la voie de l’amélioration. Il convient de renoncer aux tests dynamiques de routine, sauf si la cortisolémie se situe dans la plage moyenne et ne varie pas. L’expert a déclaré que des tests dynamiques supplémentaires peuvent être envisagés dans ce cas.
Sensibilisation à l’insuffisance surrénale liée aux glucocorticoïdes
Chez les patients qui présentent des signes et des symptômes d’insuffisance surrénale, il faut toujours clarifier cette suspicion, selon F. Beuschlein. Une insuffisance surrénale peut également survenir chez les patients qui reçoivent plusieurs préparations à base de glucocorticoïdes concomitamment ou successivement, par exemple des doses élevées de glucocorticoïdes inhalés ou topiques, ainsi que des injections intra-articulaires de glucocorticoïdes au cours des deux derniers mois. La triamcinolone, par exemple, supprime l’axe HPA pendant une période prolongée et peut provoquer les effets mentionnés, qui peuvent également être mis en évidence par des analyses de laboratoire. Les inhibiteurs du CYP3A4, utilisés par exemple dans le traitement du VIH, peuvent, en raison de leur puissant effet inhibiteur, augmenter l’efficacité des corticoïdes et entraîner également une insuffisance surrénale.
Les patients qui présentent des signes ou des symptômes d’un syndrome de Cushing exogène souffrent également probablement d’une insuffisance surrénale liée aux glucocorticoïdes. Si la peau, les muscles, etc., montrent des signes d’action des glucocorticoïdes, il est fort probable que ce soit également le cas au niveau de l’hypothalamus et de l’hypophyse, a déclaré l’expert.
Quand faire appel à un endocrinologue?
Une insuffisance surrénale peut se développer sur une longue période et nécessiter des mois, voire des années, avant qu’une amélioration soit observée après l’arrêt des glucocorticoïdes. Il est proposé de faire appel à un endocrinologue chez les patients dont l’axe HPA ne se normalise pas après un an ou plus à des doses physiologiques. Il peut s’agir de maladies telles qu’un adénome hypophysaire, qui passent autrement inaperçues.
Autre point important: l’utilisation de la fludrocortisone est déconseillée, car elle agit sur le système rénine-angiotensine-aldostérone et ne supprime pas les glucocorticoïdes de l’axe HPA. C’est pourquoi elle n’est généralement pas nécessaire, a souligné l’expert.
Crise surrénalienne (crise addisonienne)
Si les patients qui prennent actuellement des glucocorticoïdes ou dont la dose a été récemment réduite (bien que le moment exact ne soit pas clair) présentent une instabilité hémodynamique, de la diarrhée et des vomissements fréquents, il faut envisager une crise surrénalienne (crise addisonienne), a déclaré F. Beuschlein. Cela vaut indépendamment du type de glucocorticoïde, du mode d’administration et de la dose. Il faut donc envisager le pire, même si l’on n’en est pas certain ou si des indices laissent penser que ça ne sera pas le cas. Comme pour les autres formes d’insuffisance surrénale (primaire ou secondaire), le traitement comprend généralement l’administration d’hydrocortisone par voie parentérale, suivie d’une perfusion d’hydrocortisone sur 24 heures. Dans la plupart des cas, une substitution des liquides est également nécessaire; les patients doivent généralement être traités en soins intensifs, a déclaré l’expert. Il en va de même en cas de vomissements et de diarrhée persistants sans instabilité hémodynamique. Dans ce cas, on pense que les glucocorticoïdes oraux ne sont pas efficaces, raison pour laquelle l’administration par voie parentérale doit être envisagée.
Les patients qui prennent actuellement ou ont pris récemment des glucocorticoïdes et qui n’ont pas été testés pour une insuffisance surrénale lié aux glucocorticoïdes doivent recevoir une dose d’urgence en cas de situation de stress. Cela correspond à une bonne pratique clinique et ne diffère guère du traitement de la maladie d’Addison ou d’autres formes d’insuffisance surrénale secondaire, a expliqué F. Beuschlein.
Il a conclu en mentionnant que des recherches supplémentaires étaient nécessaires de toute urgence, car les preuves étayant toutes les recommandations des directives étaient limitées, voire très limitées. Les études cliniques dans ce domaine sont donc très attendues.
Source:
Felix Beuschlein: «New guidelines on GC-induced adrenal insufficiency», congrès annuel de la Société Suisse d’Endocrinologie et de Diabétologie (SSED), du 13 au 14 novembre 2025, à Lucerne
Littérature:
1 Beuschlein F et al.: European Society of Endocrinology and Endocrine Society joint clinical guideline: diagnosis and therapy of glucocorticoid-induced adrenal insufficiency. J Clin Endocrinol Metab 2024; 109(7): 1657-83
Das könnte Sie auch interessieren:
Études actuelles sur le traitement de l’ILD
Le terme pneumopathie interstitielle (ILD) est un terme générique désignant un groupe important et hétérogène de maladies qui se manifestent principalement dans l’espace broncho- ...
Mise à jour 2026: vers la modification de la maladie
Un grand nombre de médicaments biologiques immunomodulateurs et de «small molecules» ont considérablement élargi l’éventail des options thérapeutiques dans les maladies inflammatoires ...
Schémas thérapeutiques de référence plus courts dans la tuberculose
La tuberculose (TB) constitue toujours un défi majeur à l’échelle mondiale. Malgré les progrès, le besoin de schémas thérapeutiques plus efficaces, plus courts et mieux tolérés reste ...