Une perte de poids précoce peut favoriser la rémission du diabète de type 2
Compte-rendu:
Dre méd. Anna Maria Roll
Journaliste médicale
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
De nouveaux concepts physiopathologiques remettent en question la compréhension actuelle du diabète de type 2 (DT2). L’accent n’est plus mis sur l’augmentation de la glycémie, mais sur le rôle des dépôts de graisse dans les muscles, le foie et le pancréas. Le Pr Dr méd. Roger Lehmann de l’Hôpital universitaire de Zurich s’est repenché sur les causes du DT2 et a présenté les recommandations actuelles en matière de prévention. S’il est traité précocement, le DT2 peut être réversible.
Normalement, les muscles squelettiques stocke les calories excédentaires sous forme de glycogène. Le glycogène musculaire atteint son maximum environ quatre heures après un repas et se dégrade au cours des sept heures suivantes.1Les capacité de stockage du glycogène sont limitées en cas de DT2, c’est pourquoi l’excès de glucose est transformé en graisse.2Cette transformation du glucose en graisse a lieu exclusivement dans le foie. L’insuline stimule la lipogenèse de novo, ce qui entraîne une augmentation de la production d’acides gras (surtout l’acide palmitique) et, par la suite, de triglycérides. «Le corps est donc surchargé en acides gras saturés à chaque repas, ce qui constitue un facteur de risque considérable pour les maladies cardiovasculaires», a expliqué l’intervenant.
«Twin Cycle Hypothesis»
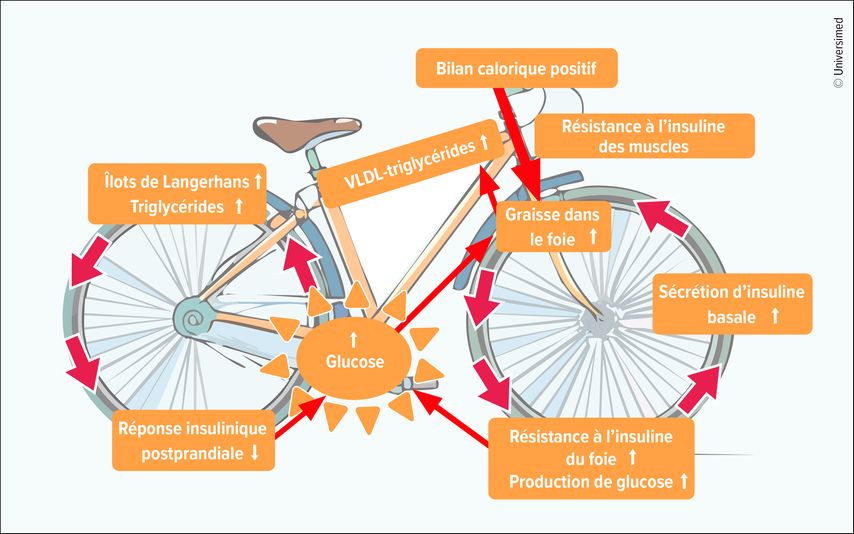
La «Twin Cycle Hypothesis» postule que des cercles vicieux interactifs déclenchés par un bilan calorique positif chronique conduisent à une résistance à l’insuline et à une dysfonction des cellules bêta du pancréas (Fig.1).3 La résistance à l’insuline des muscles entraîne une augmentation de la lipogenèse de novo et une accumulation accrue de graisse dans le foie. En raison de la teneur élevée en graisse du foie, la résistance à l’action normale de l’insuline, qui inhibe la production de glucose dans le foie, ne cesse de croître. Il en résulte une augmentation du taux de glucose plasmatique à jeun et, par effet compensatoire, du taux d’insuline plasmatique à jeun. L’insuline stimule à son tour directement la lipogenèse de novo: cela entraîne un cercle vicieux. La production de VLDL-triglycérides s’accroît à mesure que la teneur en graisse du foie augmente. Lorsque les réserves de graisse sous-cutanée sont saturées, les sites ectopiques, dont le pancréas, reçoivent un excès de triglycérides. Les conséquences sont une accumulation de graisse au niveau des îlots de Langerhans et une altération de la sécrétion d’insuline. La réponse en première phase, c’est-à-dire la sécrétion rapide d’insuline après un repas, est notamment affectée. L’augmentation du taux de glucose plasmatique postprandial qui en résulte entraîne une hyperinsulinémie durable, tandis que l’excès de glucose et d’insuline stimule la lipogenèse de novo.
Fig.1: Selon la «Twin Cycle Hypothesis», trois mécanismes sont responsables de l’augmentation du glucose: la résistance à l’insuline des muscles, la résistance à l’insuline du foie et l’accumulation de graisse au niveau des îlots de Langerhans (adaptée selon Taylor R 2025)3
Diabète de type 2 et stéatose hépatique
À la question de savoir quelle teneur en graisse du foie était encore considérée comme normale, l’intervenant a mentionné la valeur seuil de 5%, souvent indiquée dans les directives, qui s’appuie sur des examens de spectroscopie par IRM menés auprès de la population.4 Il a également souligné que cette valeur était surtout adaptée pour classifier la stéatose et sa progression vers la fibrose hépatique. Des études sur le métabolisme révèlent que la graisse dans le foie, même à une faible teneur, est corrélée à la résistance à l’insuline et à un dysfonctionnement métabolique. Dans la maladie hépatique stéatosique associée à un dysfonctionnement métabolique, la valeur seuil pertinente est donc nettement plus faible, à savoir moins de 2% de graisse dans le fois.5 «Cela signifie que les patient·es dépassant la valeur seuil de 5% ne sont pas les seul·es à présenter une accumulation de graisse dans le foie, mais aussi tou·tes ceux·lles qui souffrent de diabète de type 2», a souligné le diabétologue.
La génétique détermine qui tombe malade
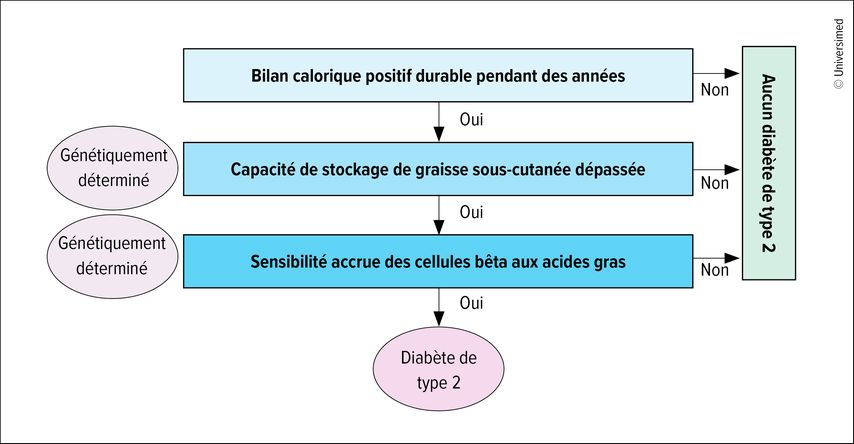
La capacité de stockage de graisse sous-cutanée est propre à chaque individu et est déterminée par 53 loci génétiques différents.6 «Même si la capacité de stockage est dépassée, cela ne conduit pas forcément au diabète de type 2», précise-t-il. Outre la capacité de stockage individuelle de la graisse, le développement du DT2 exige la présence d’un autre facteur génétique, à savoir la sensibilité des cellules bêta aux acides gras (Fig.2).3,7 «Heureusement, la plupart des personnes ne sont pas prédisposées. C’est pourquoi plus de 70% des personnes souffrant d’obésité sévère ne présentent aucun diabète», a expliqué l’intervenant.
Fig.2: Un diabète de type 2 ne se développe qu’en présence de deux facteurs génétiques: une capacité de stockage de graisse sous-cutanée limitée et une sensibilité accrue des cellules bêta pancréatiques aux acides gras (adaptée selon Taylor R 2025)3
Plus le diabète est récent, plus l’obtention d’une rémission est probable
Les observations cliniques le montrent: si les patient·es atteint·es de DT2 perdent beaucoup de poids à un stade précoce, la graisse dans le foie et les taux de triglycérides diminuent. La sécrétion rapide d’insuline après un repas se normalise également.8 «Cela signifie que la fonction des cellules bêta peut se rétablir lorsque les patient·es perdent du poids», a souligné le diabétologue.
En 2011, l’étude COUNTERPOINT a démontré pour la première fois de manière convaincante qu’une réduction massive de l’apport calorique chez les patient·es dont le diabète était récent (<4 ans) entraînait une normalisation rapide de l’homéostasie du glucose: la glycémie à jeun s’était normalisée au bout de sept jours seulement et l’HbA1c était passée de 7,4 à 6,0% après huit semaines.9 Les triglycérides hépatiques et plasmatiques avaient parallèlement diminué, tandis que la sensibilité à l’insuline avait lentement augmenté jusqu’à atteindre des valeurs normales et que la sécrétion d’insuline en première phase s’était rétablie. «La normalisation de la fonction des cellules bêta dépend de la durée du diabète», a souligné l’expert. L’étude COUNTERBALANCE a également confirmé que les triglycérides hépatiques et plasmatiques avaient diminué chez l’ensemble des patient·es, alors que la sécrétion d’insuline s’était améliorée exclusivement chez les patient·es atteint·es de diabète depuis moins de quatre ans. 10
Perte et stabilisation du poids au premier plan, même chez les personnes ayant un poids normal
La stabilisation stricte du poids est toutefois décisive pour l’obtention d’une rémission du diabète, comme l’a prouvé l’étude DIRECT portant sur près de 300 patient·es.11 Après un an, 46% des patient·es ayant perdu ≥10kg étaient en rémission par rapport à 4% dans le groupe de contrôle. Après deux ans, le taux de rémission était de 36%. Chez les patient·es n’ayant pas réussi à stabiliser leur poids, le taux de glucose à jeun et les triglycérides, ainsi que la graisse dans le pancréas et le foie ont cependant de nouveau augmenté après une diminution initiale.12 Après cinq ans, seules 26% des personnes ayant montré une réponse initiale sont restées en rémission. «Si l’excès de graisse ectopique disparaît, alors la perte de cellules bêta prend fin», a souligné l’expert. De plus, les complications critiques avec hospitalisation ont diminué de moitié dans le groupe de traitement.13
Fait intéressant: même les personnes ayant un poids normal peuvent développer un diabète de type 2 si leurs réserves de graisse sous-cutanée sont épuisées. L’intervenant a fait remarquer que cela était particulièrement vrai pour la population asiatique. Des études montrent que non seulement les patient·es souffrant d’obésité, mais aussi ceux·lles ayant un IMC nettement inférieur (21–27kg/m2) bénéficient tout autant d’une perte de poids.14 Il serait en outre plus facile d’obtenir une rémission dans ce groupe.
La rémission du diabète réduit le risque cardiovasculaire
Selon le consensus international, on parle de rémission du diabète lorsque l’HbA1c est inférieure à 6,5%. Même si le taux de glucose de ces patient·es se situe encore souvent dans la plage du prédiabète, les principales causes de maladies macrovasculaires, à savoir la graisse dans le foie et l’hypertriglycéridémie, ont été largement éliminées, a-t-il ajouté. Les données à long terme de l’étude Look-AHEAD révèlent qu’une rémission durable sur plusieurs années réduit le risque de maladie rénale chronique (MRC) de 55% et d’événements cardiovasculaires d’environ 50%.15 En cas de rémission temporaire, le risque de MRC diminuait encore d’un tiers et celui d’événements cardiovasculaires de 40%.
Traitement: le plus tôt et le plus rapidement possible
L’accent est mis sur la perte de poids précoce, idéalement au stade du prédiabète. En effet, 90% des patient·es atteint·es de DT2 obtiennent une rémission du diabète grâce à une perte de poids lorsque la maladie est récente.13 La manière dont il est perdu n’a aucune importance. Outre une alimentation saine et une réduction de l’apport alimentaire, l’activité physique est essentielle. Cette dernière fait baisser la glycémie sans insuline, car elle augmente l’absorption de glucose et le stockage du glycogène dans les muscles. De plus, elle réduit la graisse dans le foie et les muscles ainsi que les processus inflammatoires.
Les antidiabétiques modernes soutiennent ces processus: les inhibiteurs du SGLT2 réduisent le glucose indépendamment de l’insuline, entraînent une perte de poids modérée et diminuent l’accumulation de graisse dans le foie. Les agonistes des récepteurs du GLP-1, les agonistes du GIP/GLP-1 et les triples agonistes provoquent une perte de poids significative, normalisent un prédiabète et réduisent substantiellement la graisse dans le foie ainsi que la fibrose. L’intervenant a répondu par la négative à la question de savoir s’il était pertinent d’arrêter les médicaments après la rémission du diabète. Sa justification: la majorité des patient·es reprendrait d’une part du poids et la protection cardiorespiratoire justifierait d’autre part un traitement à long terme. Il a indiqué que les agonistes des récepteurs du GLP-1 ou du GIP/GLP-1 sont les plus appropriés pour ce groupe de patient·es, suivis par les inhibiteurs du SGLT2 et la metformine, qui inhibe la gluconéogenèse. «Les patient·es présentant une résistance sévère à l’insuline, en particulier, bénéficient considérablement de la trithérapie indiquée dans les recommandations suisses», ajoute-t-il.
En conclusion, le diabétologue a souligné qu’il fallait viser le plus tôt possible une glycémie proche de la normale, car cela permettrait de réduire la mortalité globale de manière significative.16 Il a également précisé qu’il était possible de prévenir toutes les comorbidités liées au diabète. «Plus tôt le traitement est initié, mieux c’est.»
Source:
FOMF Diabetologie Update Refresher, du 6 au 8 novembre 2025, à Zurich
Littérature:
1 Taylor R et al.: Am J Physiol 1993; 265: E224-9 2 Carey PE et al.: Am J Physiol Endocrinol Metab 2003; 284: E688-94 3 Taylor R: Diabetologia 2025; 68: 1375-89 4 Szczepaniak LS et al.: Am J Physiol Endocrinol Metab 2005; 288: E462-8 5 Petersen KF et al.: JCI Insight 2022; 7: e157906 6 Lotta LA et al.: Nat Genet 2017; 49: 17-26 7 Kashyap S et al.: Diabetes 2003; 52: 2461-74 8 Lee Y et al.: Proc Natl Acad Sci USA 1994; 91: 10878-82 9 Lim EL et al.: Diabetologia 2011; 54: 2506-14 10 Steven S et al.: Diabetes Care 2016; 39: 808-15 11 Lean MEJ et al.: Lancet Diabetes Endocrinol 2019; 7: 344-55 12 Zhyzhneuskaya SV et al.: Diabetes Care 2020; 43: 813-20 13 Lean ME et al.: Lancet Diabetes Endocrinol 2024; 12: 233-46 14 Taylor R et al.: Clin Sci (Lond) 2023; 137: 1333-46 15 Gregg EW et al.: Diabetologia 2024; 67: 459-69 16 Adler AI et al.: Lancet 2024; 404: 145-55
Das könnte Sie auch interessieren:
L’obésité et ses conséquences sur les reins
L’obésité est devenue l’un des principaux problèmes de santé dans le monde. Elle a des conséquences directes et indirectes sur les reins. Outre le risque de glomérulopathie et l’ ...
Traitement ostéoanabolique: quels médicaments, quand et pendant combien de temps?
Actuellement, trois médicaments ostéoanaboliques sont autorisés en Suisse dans le traitement de l’ostéoporose sévère. Le Pr Dr méd. Christian Meier de l’Hôpital universitaire de Bâle a ...
Suivi à long terme après un cancer de l’enfant ou de l’adolescent: points pertinents pour les internistes et les médecins de famille
En raison de l’augmentation de la survie globale après un cancer de l’enfant ou de l’adolescent, la population de patients ayant survécu à un cancer de l’enfant ne cesse de croître et de ...