Nouveautés sur les calculs rénaux, la néphrite lupique et la maladie rénale chronique
Compte-rendu:
Dre Corina Ringsell
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
De jeunes équipes de recherche ont présenté leurs résultats dans le cadre des présentations de posters lors du congrès annuel de la Société Suisse de Néphrologie (SSN), à Interlaken. Nous avons sélectionné trois de ces posters et les décrivons plus en détail ci-dessous.
Prévention secondaire des calculs rénaux
Le Dr méd. Martin Scoglio, Clinique universitaire de néphrologie et d’hypertension, Inselspital, Hôpital universitaire de Berne, a présenté l’étude INDAPACHLOR.1 Cette étude crossover, randomisée et en double aveugle vise à déterminer si l’indapamide et la chlorthalidone sont plus efficaces que l’hydrochlorothiazide (HCT) pour prévenir la sursaturation des urines («relative supersaturation ratio», RSR) de l’oxalate de calcium et du phosphate de calcium, et donc la récidive des calculs rénaux. La raison en est que la plupart des calculs rénaux sont constitués de calcium et qu’une concentration élevée de calcium dans les urines est le trouble métabolique prédominant dans les récidives de calculs rénaux. Outre les mesures diététiques et l’administration de citrate de calcium, des diurétiques thiazidiques et apparentés sont utilisés à titre préventif. L’étude NOSTONE publiée en 2023 a toutefois déjà démontré que l’HCT n’était pas efficace pour prévenir les récidives de calculs rénaux par rapport au placebo.2 L’indapamide et la chlorthalidone se distinguent de l’HCT par une action plus rapide (2–3h pour l’indapamide et 2–6h pour la chlorthalidone par rapport à 4–6h pour l’HCT) et une demi-vie plus longue (14–18h pour l’indapamide et 45–60h pour la chlorthalidone par rapport à 6–15h pour l’HCT).1
Actuellement, le recrutement pour l’étude n’est pas encore terminé. La participation est ouverte aux personnes âgées de 18 ans et plus présentant des récidives de calculs rénaux (2 événements ou plus au cours des 10 années précédant la randomisation), les calculs rénaux antérieurs devant être composés d’au moins 50% d’oxalate de calcium, de phosphate de calcium ou d’un mélange des deux. Les participants sont randomisés en trois groupes et reçoivent 2,5mg d’indapamide, 25mg de chlorthalidone ou 50mg d’HCT une fois par jour pendant trois phases de traitement. Ces trois phases de traitement actif successives, de 28 jours chacune, sont séparées par des phases de «wash out» de 28 jours. Les critères d’évaluation primaires sont les variations des RSR de l’oxalate de calcium et du phosphate de calcium entre la valeur initiale et le jour 28 de chaque phase de traitement, les critères d’évaluation secondaires sont les variations des urines sur 24 heures et des paramètres sanguins entre la valeur initiale et le jour 28 de chaque phase de traitement.
Au moment de la présentation du poster début décembre, 74 patients (objectif: 99 participants) avaient été recrutés, dont 34 avaient déjà terminé l’étude. L’étude, dont la fin était initialement prévue pour fin 2027, pourrait toutefois se terminer plus tôt en raison des bons chiffres de recrutement, selon M. Scoglio.1
Informations sur le recrutement: Pr Dr méd. Daniel Fuster, Clinique universitaire de néphrologie et d’hypertension, Inselspital, Hôpital universitaire de Berne,
daniel.fuster@insel.ch
.
Exposition aux glucocorticoïdes par voie orale en cas de néphrite lupique
La Dre méd. Maria Wallner, Clinique de rhumatologie, HOCH Health Ostschweiz, Saint-Gall, a présenté une étude rétrospective sur l’administration de glucocorticoïdes (GC) par voie orale et d’autres médicaments contre le lupus chez des patients atteints de néphrite lupique (NL) en Suisse.3 Ont été inclus les patients dont la NL a été confirmée par biopsie et qui ont été inclus dans l’étude de cohorte suisse sur le lupus érythémateux systémique (SSCS) entre 2007 et 2024. La durée de suivi a été de quatre ans. Ont été évaluées la valeur initiale du ratio protéines/créatinine urinaires (UPCR), l’exposition aux GC par voie orale ainsi que la prise concomitante d’antipaludéens (hydroxychloroquine, HCQ) et d’autres immunosuppresseurs (IS) en plus des GC dans les quatre ans suivant le diagnostic.
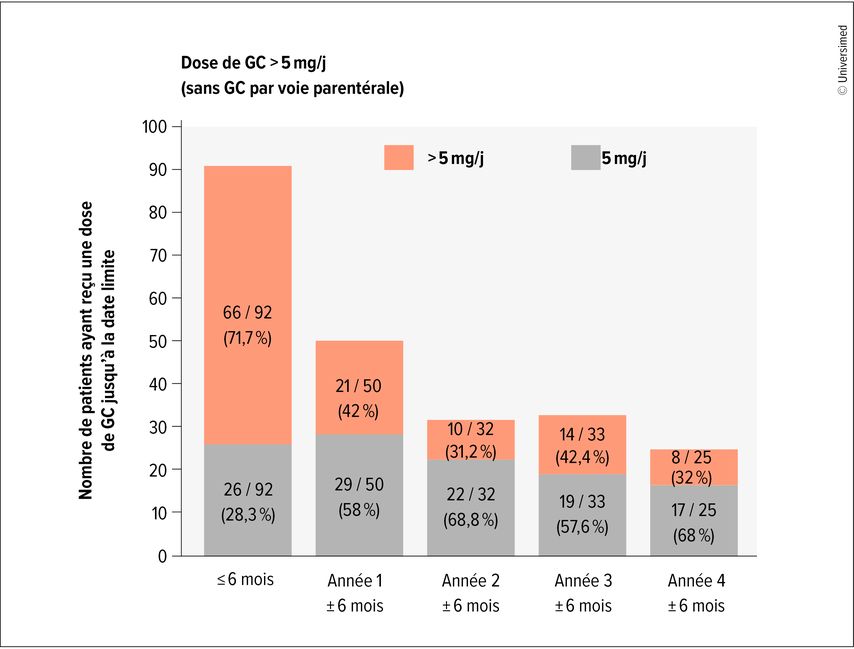
Au total, les données de 144 patients atteints de NL (83% de femmes, 65% de Caucasiens) ont été analysées, avec une durée moyenne de la maladie de 8,8 ans et un UPCR médian de 92,5mg/mmol. Les traitements au début de l’étude comprenaient des GC par voie orale chez 92 patients, dont 72% recevaient de l’HCQ, 75% des IS et 7% des médicaments biologiques en complément. La dose moyenne de GC au moment du diagnostic de la NL était de 21,5mg/j, 71,7% (66/92 patients) recevant plus de 5mg/j. Au début de l’étude, les patients atteints de NL recevant des GC présentaient un UPCR médian de 92,1mg/mmol. Il était de 110,2mg/mmol à des doses de GC >5mg/j et de 35,5mg/mmol à des doses ≤5mg/j. Après 1,5 an, la dose moyenne de GC était de 7,2mg/j (42%, 21/50 ont reçu une dose >5mg/j); après 2,5 ans, elle était de 6,1mg/j (31%, 10/32 ont reçu une dose >5mg/j) (Fig.1). Parmi les patients ayant reçu une dose de GC >5mg/j, 66% ont reçu de l’HCQ et 80% un IS (le plus souvent du mycophénolate mofétil, suivi d’azathioprine).
Fig.1: Évolution de la dose élevée de GC (>5mg/j) du début à la fin de l’étude après quatre ans (modifiée selon Wallner M et al. 2025)3
Ces résultats ont mis en évidence qu’une exposition plus importante aux GC par voie orale était associée à une protéinurie d’environ 1g/j au début de l’étude dans la cohorte suisse de patients atteints de NL. La dose moyenne a toutefois diminué en deux ans et demi, passant d’environ 20 à 6mg/j. Les auteurs de l’étude supposent que cette réduction est due à la proportion élevée de patients recevant un traitement combiné, mais ils précisent également qu’il n’est pas possible de tirer des conclusions causales sur d’éventuels effets de sous-groupe ou sur l’évolution des doses de GC au fil du temps en raison de la nature descriptive de l’étude. Ils soulignent la nécessité de mener des études supplémentaires sur le statut clinique de la population atteinte de NL pendant le suivi et lors des changements de traitement.3
Troubles du métabolisme minéral et osseux dans la MRC
Noemi Galliker, Spital Emmental, Burgdorf, a présenté les résultats d’une enquête menée auprès des néphrologues suisses sur le traitement des troubles minéraux et osseux associés aux maladies rénales chroniques (TMO-MRC ou CKD-BMD).4 Il en ressort que la plupart des néphrologues souhaiteraient un meilleur accès aux biopsies osseuses, car ils s’inquiètent du remodelage osseux, mais se sentent néanmoins obligés de prescrire des médicaments adéquats.
Les patients atteints de MRC souffrent souvent de troubles du métabolisme minéral et osseux. Cela peut entraîner une diminution de la densité osseuse (ostéodystrophie rénale; «renal osteodystrophy», ROD), mais aussi des dépôts de calcium dans les tissus mous ou les vaisseaux sanguins. La biopsie osseuse reste l’examen diagnostique de référence en cas de suspicion de ROD, bien que l’on utilise désormais de plus en plus les biomarqueurs pour évaluer le métabolisme osseux. Les réserves émises concernant leur utilisation reposent principalement sur le fait que les valeurs ne sont pas fiables en raison de l’excrétion rénale de la plupart de ces marqueurs. Une classification claire de la ROD est toutefois indispensable pour le traitement, les options étant souvent limitées chez les patients atteints de MRC en raison de contre-indications, d’effets secondaires ou de problèmes de prise en charge des coûts. Afin de connaître la pratique actuelle de la prise en charge des TMO-MRC en Suisse, des membres de la Société Suisse de Néphrologie ont été interrogés sur les schémas thérapeutiques, les biopsies osseuses, les biomarqueurs ainsi que les traitements par des inhibiteurs de la résorption osseuse ou des anaboliques osseux chez les patients atteints de MRC.4
75 personnes ont participé à l’enquête, ce qui correspond à un taux de réponse de 25 à 30%. Les participants étaient majoritairement des hommes (61%) et travaillaient principalement en Suisse alémanique (67%). Parmi les participants, 37 (52%) ont déclaré avoir accès à un centre capable de pratiquer des biopsies osseuses et 22 (31%) ont dû réorienter les patients pour biopsie au cours des cinq dernières années. La plupart des biopsies osseuses ont donc été réalisées par des chirurgiens orthopédistes (55%) et analysées en Suisse, en France ou en Allemagne. Des bisphosphonates et du dénosumab étaient généralement prescrits pour le traitement. Une grande partie des participants ont déclaré n’avoir jamais prescrit de romosozumab (88%) ou d’analogues de la PTH (42%). La plupart des participants ont émis des réserves générales concernant l’utilisation d’inhibiteurs de la résorption ou d’anaboliques osseux en cas de TMO-MRC. Ils ont invoqué le manque de données sur la MRC avancée et un statut inconnu du remodelage osseux (76% chacun). Néanmoins, des biopsies osseuses ont été réalisées dans moins de 25% des cas seulement avant le début du traitement anti-ostéoporotique. Les néphrologues n’avaient qu’une confiance modérée dans les biomarqueurs des sous-types d’ostéodystrophie. Au total, 97% des participants ont déclaré qu’un meilleur accès aux biopsies osseuses pourrait modifier leur comportement en matière de prescription de traitements anti-ostéoporotiques dans les TMO-MRC. Selon les auteurs de l’étude, des efforts plus importants sont donc nécessaires pour améliorer la sensibilisation ainsi que les connaissances sur les outils diagnostiques et les nouveaux traitements des TMO-MRC.4
Source:
Congrès annuel de la Société Suisse de Néphrologie, du 4 au 5 décembre 2025, à Interlaken
Littérature:
1 Scoglio M et al.: SO-17: Indapamide and chlorthalidone to reduce urine supersaturation for secondary prevention of kidney stones: a randomized, double-blind, crossover Trial (INDAPACHLOR trial). Présentation de poster 2 Fuster DG et al.: Hydrochlorothiazide and prevention of kidney-stone recurrence. New Engl J Med 2023; 388: 871-91 3 Wallner M et al.: SO-21: Oral glucocorticoid burden in lupus nephritis: a swiss cohort analysis. Présentation de poster 4 Galliker N et al.: SO-20: Nephrologists’ survey on the management of chronic kidney disease-associated mineral and bone disorders in Switzerland. Présentation de poster
Les résumés des posters mentionnés sont disponibles sous: Swiss Med Wkly 2025; 155 (Suppl 294): https://smw.ch/index.php/smw/article/view/5129
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...