Leberversagen nach Magenbypass
Bericht:
Regina Scharf, MPH
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Mittels eines bariatrischen Eingriffes lassen sich adipositasbedingte Komplikationen reduzieren oder gar verhindern. Das gilt auch für die steatotische Lebererkrankung. Am Jahresmeeting der «Swiss Multidisciplinary Obesity Society» in Luzern präsentierte der Hepatologe PD Dr. med. Dr. phil. nat. David Semela von Health Ostschweiz (HOCH, Kantonsspital St. Gallen) die Kasuistik einer Patientin, die viele Jahre nach einem bariatrischen Eingriff mit einer dekompensierten Leberzirrhose hospitalisiert wurde. Dabei handelt es sich um keinen Einzelfall. Lesen Sie hier die Zusammenfassung des Vortrags und die Einordnung des Krankheitsgeschehens durch PD Dr. Semela und Prof. Dr. med. Ralph Peterli, Departement klinische Forschung Universität Basel und Leitender Arzt Viszeralchirurgie am Spital Männedorf.
Die Leberveränderungen bei Personen mit MASLD/MASH («metabolic dysfunction-associated steatotic liver disease/ steatohepatitis») können durch eine bariatrische Operation reduziert werden. In einer prospektiven Untersuchung von 180 Patienten mit schwerer Adipositas und MASH konnten Lassailly et al. zeigen, dass die Reduktion des BMI infolge des bariatrischen Eingriffs um ≥10kg/m2 bei 90% der Patienten zu einer vollständigen Rückbildung der Steatohepatitis führte. 70% der Biopsien, die im Rahmen des 5-Jahres-Follow-ups durchgeführt wurden, zeigten sogar eine Abnahme der Leberfibrose; in 56% der Proben war keine Fibrose mehr nachweisbar.1 Eine andere Untersuchung bei Patienten mit MASH, bei denen die bariatrische Operation mit einer nichtoperativen Behandlung verglichen wurde, zeigte ein signifikant niedrigeres Risiko für das Auftreten von Komplikationen wie z.B. der Progression zur Leberzirrhose, Leberdekompensation und von grossen unerwünschten kardiovaskulären Ereignissen.2
Nach durchschnittlich 10 Jahren kommt es zur Leberdekompensation
Die bariatrische Operation ist eine wichtige Waffe im Kampf gegen die MASLD: «Leberdekompensationen und die Notwendigkeit von Lebertransplantationen sind bei Patienten nach bariatrischer Operation selten», so Semela. Auch die mit MASLD und schwerer Adipositas assoziierten malignen Tumoren können durch einen bariatrischen Eingriff reduziert werden.3
Der Fall einer 35-jährigen Patientin, die 11 Jahre nach einer bariatrischen Operation im Sommer 2020 mit dekompensierter Leberzirrhose (Child B9*, MELD 18**), Aszites, hepatischer Enzephalopathie und einem hepatorenalen Syndrom im Kantonsspital St. Gallen hospitalisiert wurde, sorgte deshalb für Überraschung.
Die Ursache für die schwere Erkrankung war unklar. Die Biopsie ergab eine intensive MASH und bestätigte die Leberzirrhose (Stadium F4). Die Patientin litt zudem an einer schweren portalen Hypertension; das weitere Screening auf eine Lebererkrankung war negativ, der Alkoholkonsum normal. Die Patientin hatte durch die bariatrische Operation fast die Hälfte ihres Körpergewichts verloren (Reduktion des BMI von 46kg/m2 auf 24kg/m2).
Distaler Roux-Y-Magenbypass als Ursache?
In der Zwischenzeit ist die Zahl der Patienten, die im Langzeitverlauf nach bariatrischer Operation mit dekompensierter Leberzirrhose infolge MASLD/MASH am HOCH abgeklärt wurden, auf 12 angestiegen.4 Die Dekompensation trat im Durchschnitt 10 Jahre nach dem Eingriff auf. Von den 12 Patienten (7 Frauen/ 5 Männer) zeigten 11 eine klinisch signifikante portale Hypertension, 10 litten an einem Aszites und einer schwer eingeschränkten Leberfunktion (Child B/ C, mittlerer MELD 22). Mit einer Ausnahme präsentierten sich die Patienten mit schwerer Malnutrition, Hypoalbuminämie und hepatischer Enzephalopathie. Aufgrund der Schwere ihrer Erkrankung hätten alle Patienten für eine Lebertransplantation qualifiziert.
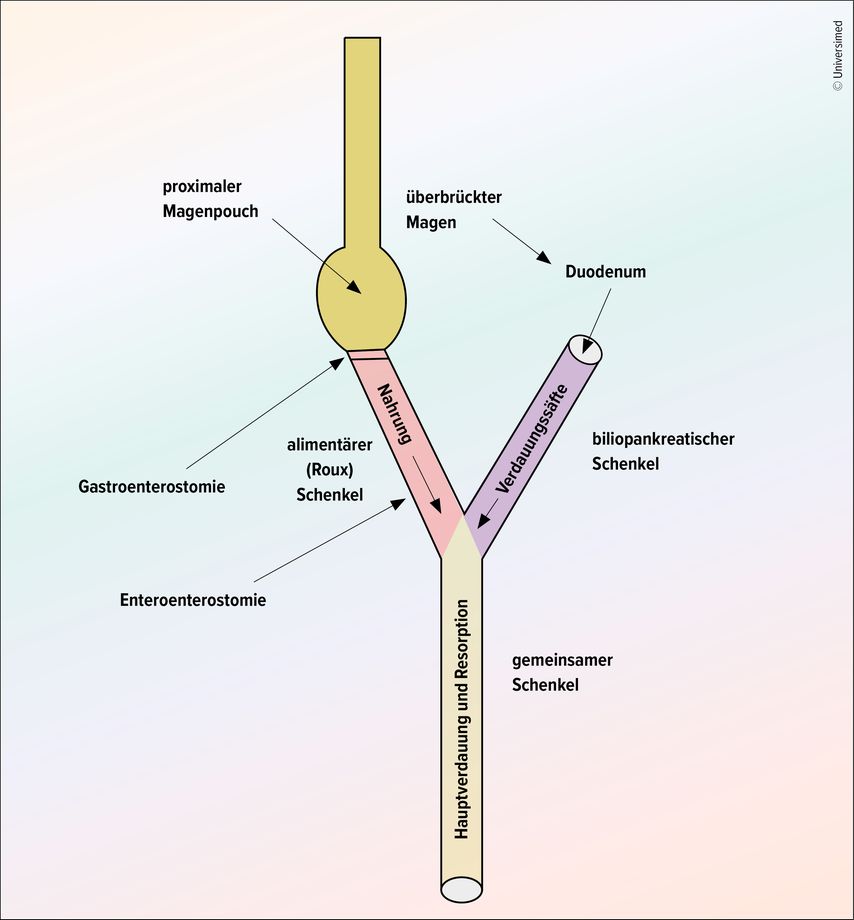
Wie sich zeigte, waren alle Patienten aufgrund einer schweren Adipositas mit einem hypoabsorptiv wirkenden «distalen very long Roux-Y-Magenbypass» (DVLRYGB) behandelt worden, eine Magenbypass-Variante, die gemäss Peterli heute nicht mehr empfohlen werden kann. In einer retrospektiven Untersuchung aus der Schweiz bei 355 Patienten mit einem sehr langen «alimentären (Roux) Schenkel» von 604 ± 99cm, einem «gemeinsamen Schenkel» von 76 ± 7cm und einem «biliopankreatischen Schenkel» von 79 ± 14 cm (Abb. 1) konnte eine Übergewichtsreduktion von >74% erreicht werden mit einer relativ niedrigen Inzidenz an unerwünschten Wirkungen wie Ernährungsmangelzuständen etc. bei einer Nachkontrollzeit von 5 Jahren.5 Wie die erwähnten Langzeitkomplikationen aber zeigen, ist diese Variante der Magenbypassoperation sehr gefährlich. «Es wird vermutet, dass die lange alimentäre und sehr kurze gemeinsame Schlinge einen toxischen Effekt auf die Leber haben», erläuterte Peterli.6 Diese Operation ist nicht mehr unter den Standardeingriffen in den SMOB-Richtlinien (www.smob.ch) erwähnt.7
Operieren oder transplantieren?
Patienten mit MASLD/MASH und Leberzirrhose gelten aus chirurgischer und anästhesiologischer Sicht als Hochrisikopopulation und die Frage, ob diese von einer bariatrischen Operation profitieren, war lange Zeit unklar. Die Ergebnisse einer aktuellen Studie von Aminian et al. zeigten nun, dass die kumulative 15-Jahres-Inzidenz für grosse unerwünschte Leberoutcomes, definiert als das erstmalige Auftreten von Aszites, Varizenblutung, hepatische Enzephalopathie, hepatozelluläres Karzinom, Lebertransplantation oder Gesamtmortalität, bei Patienten mit kompensierter MASH-assoziierter Leberzirrhose (Child A) durch einen bariatrischen Eingriff signifikant reduziert werden kann, verglichen mit einem nicht chirurgischen Vorgehen (20% vs. 46,4%; HR:0,28; p=0,003).8 Diese Ergebnisse haben zu einer Anpassung der 2025 EASL-Guidelines über Operationen bei Zirrhosepatienten geführt.9 Gemäss diesen kann eine bariatrische Operation bei Patienten mit MASH und kompensierter Leberzirrhose (CHILD A) ohne klinisch signifikante portale Hypertension in spezialisierten Zentren in Erwägung gezogen werden.
Nach intensiver interdisziplinärer Diskussion wurde bei 6 der 12 Patienten am HOCH eine Proximalisierung des Magenbypass durchgeführt, d.h., der «gemeinsame Schenkel» wurde auf durchschnittlich 274cm verlängert. Bei 4 von 6 Patienten wurde zuvor ein elektiver TIPS («transjugulärer intrahepatischer portosystemischer Shunt») zur Reduktion des stark erhöhten Pfortaderhochdrucks (HVPG >16mmHg) eingesetzt. Die Proximalisierung des RYGB führte bei allen Patienten zu einer Verbesserung der Malnutrition, der hepatischen Enzephalopathie, des Aszites und der Leberfunktion (Abnahme des MELD von 22 auf 11). In der postoperativen Follow-up-Zeit von 5–80 Monaten wurden keine neuen Dekompensationen beobachtet. Von den übrigen Patienten lehnten zwei die Verlegung des Magenbypass ab, ein Patient verstarb vor der Operation, bei drei weiteren ist eine Proximalisierung geplant.
* CHILD-Score: Child-Pugh Classification for Cirrhosis
** MELD-Score: Model of End-Stage Liver Disease
Quelle:
Jahresmeeting der Swiss Multidisciplinary Obesity Society, 13. bis 14. November 2025, Luzern
Literatur:
1 Lassailly G et al.: Bariatric surgery provides long-term resolution of nonalcoholic steatohepatitis and regression of fibrosis. Gastroenterology 2020; 159: 1290-1301 2 Aminian A et al.: Association of bariatric surgery with major adverse liver and cardiovascular outcomes in patients with biopsy-proven nonalcoholic steatohepatitis. JAMA 2021; 326: 2031-42 3 Rustgi VK et al.: Bariatric surgery reduces cancer risk in adults with nonalcoholic fatty liver disease and severe obesity. Gastroenterology 2021; 161: 171-184 4 Meyer-Herbon P et al.: Metabolic dysfunction-associated steatotic liver disease with development of decompensated cirrhosis as long-term complication after distal gastric bypass surgery. Presentation EASL Annual Meeting 2024, Abstract FRI-315 5 Turnheer M et al.: A novel distal very long Roux-en Y gastric bypass (DVLRYGB) as a primary bariatric procedure — complication rates, weight loss, and nutritional/metabolic changes in the first 355 patients. Obes Surg 2012; 22: 1427-36 6 Molenaar LR et al.: Liver injury and acute liver failure after bariatric surgery. An overview of potential injury mechanisms. J Clin Gastroenterol 2022; 56: 311-23 7 Swiss Society for the Study of Morbid Obesity and Metabolic Disorders (SMOB): Richtlinien zur operativen Behandlung von Übergewicht. Gültig ab 1.2.2023. Einsehbar unter: www.smob.ch 8 Aminian A et al.: Long-term liver outcomes after metabolic surgery in compensated cirrhosis due to metabolic dysfunction-associated steatohepatitis. Nat Med 2025; 31: 988-95 9 European Association for the Study of the Liver: EASL clinical practice guidelines on extrahepatic abdominal surgery in patients with cirrhosis and advanced liver disease. J Hepatol 2025; 83: 768-89
Kommentar aus hepatologischer Sicht von PD Dr. med. Dr. phil. nat. David Semela
Die bariatrische Operation bleibt auch weiterhin eine der wirksamsten Therapien bei Adipositas.
Der vorliegende Artikel beschreibt eindrücklich eine seltene, aber klinisch relevante Langzeitkomplikation nach bariatrischer Chirurgie und unterstreicht die Notwendigkeit einer sorgfältigen Patientenselektion, Operationswahl und lebenslangen Nachsorge. Gleichzeitig ist es wichtig, den Blick wieder auf die Gesamtevidenz zu lenken: Bariatrische Chirurgie stellt weiterhin eine der wirksamsten verfügbaren Therapien bei MASLD/MASH und Adipositas dar.
Gemäss den EASL-MASLD-Guidelines 2024 sollte bei Erwachsenen mit nichtzirrhotischer MASLD und entsprechender Indikation eine bariatrische Operation ausdrücklich erwogen werden, da sie langfristig zu einer signifikanten Verbesserung der Leberhistologie führen kann und zudem mit einer Remission des Typ-2-Diabetes sowie einer Reduktion kardiometabolischer Risiken einhergeht.1 Mehrere prospektive Studien und Metaanalysen zeigen eindrücklich hohe Raten einer histologischen MASH-Resolution sowie eine relevante Fibroseregression, insbesondere nach Roux-en-Y-Magenbypass und Sleeve- Gastrektomie. Auch bei Patienten mit MASLD-assoziierter kompensierter Leberzirrhose kann bariatrische Chirurgie in spezialisierten Zentren nach sorgfältiger multidisziplinärer Evaluation in Betracht gezogen werden (siehe Tipp).2 Die aktuelle Evidenz weist auf eine Reduktion leberbezogener Ereignisse und der Gesamtmortalität hin, sofern keine klinisch signifikante portale Hypertension vorliegt.
Die im Artikel beschriebenen Fälle betreffen eine heute nicht mehr empfohlene, stark hypoabsorptive Bypass-Variante und dürfen nicht auf moderne bariatrische Standardverfahren übertragen werden. Sie erinnern jedoch daran, dass bariatrische Chirurgie kein einmaliger Eingriff, sondern ein langfristiger therapeutischer Prozess ist, der strukturierte Nachkontrollen und eine enge interdisziplinäre Zusammenarbeit erfordert.
Zusammenfassend bleibt festzuhalten: Richtig indiziert, technisch adäquat durchgeführt und langfristig begleitet, ist bariatrische Chirurgie ein zentraler und evidenzbasierter Pfeiler in der Behandlung der MASLD/MASH.
Literatur:
1 European Association for the Study of the Liver. EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD). J Hepatol 2024; 81:492-542 2 European Association for the Study of the Liver: EASL clinical practice guidelines on extrahepatic abdominal surgery in patients with cirrhosis and advanced liver disease. J Hepatol 2025; 83: 768-89
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...