Hypertension portale: nouvelles options diagnostiques et thérapeutiques
Compte-rendu:
Moana Mika, PhD
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Les patient·es souffrant d’hypertension portale présentent un risque élevé de complications telles que des varices gastro-œsophagiennes, des hémorragies, une ascite ou une encéphalopathie hépatique. Le Pr Andrea De Gottardi est co-médecin-chef et chef du service d’hépatologie de l’Hôpital cantonal de Lucerne (LUKS). Lors du congrès annuel commun de la Société Suisse de Gastroentérologie (SGGSSG) et de la Swiss Association for the Study of the Liver (SASL), il a expliqué comment diagnostiquer et traiter l’hypertension portale.
Keypoints
-
La méthode diagnostique de référence de l’hypertension portale est la détermination du gradient de pression des veines hépatiques. Des méthodes non invasives sont toutefois de plus en plus souvent utilisées.
-
Le traitement des situations aiguës consiste à assurer la stabilité hémodynamique des patient·es.
-
L’objectif du traitement des situations chroniques est de prévenir les complications de l’hypertension portale.
-
Outre le traitement causal, des traitements non étiologiques sont également utilisés, comme les statines ou les anticoagulants.
-
Les procédures endohépatologiques seront de plus en plus utilisées à l’avenir.
La cirrhose du foie est la cause la plus fréquente d’hypertension portale.1Une étude épidémiologique a révélé que la prévalence de la cirrhose du foie continue d’augmenter dans les pays européens. Selon les pays, cette augmentation est liée à une consommation nocive d’alcool ou à des épidémies de virus de l’hépatite. L’étude a conclu que les pays ayant des taux historiquement faibles enregistreront également une augmentation des cirrhoses du foie à l’avenir, car l’obésité gagne en importance dans la population occidentale, ce qui renforce le risque de maladie hépatique stéatosique associée à un dysfonctionnement métabolique (MASLD).2
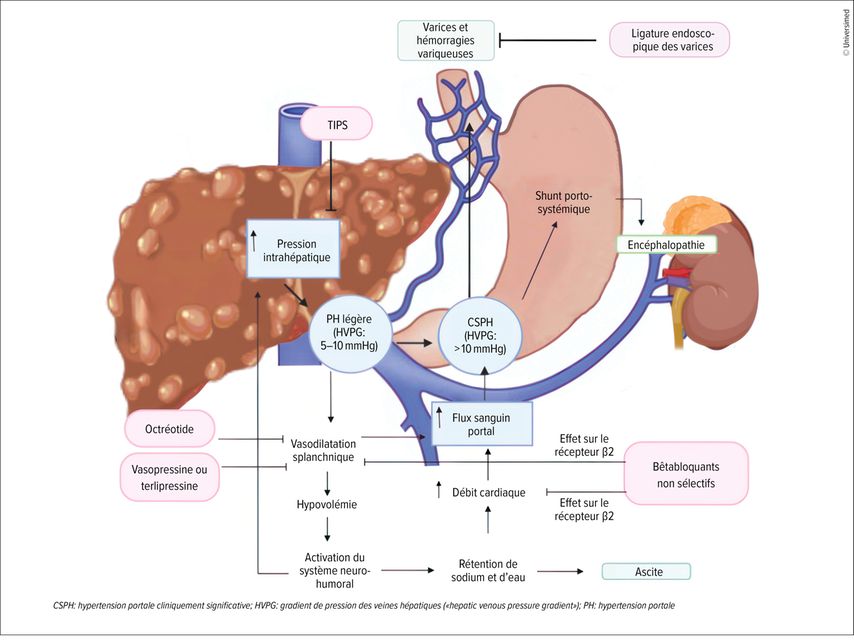
L’hypertension portale peut entraîner des complications graves, voire mortelles. Il s’agit notamment de l’ascite, des varices œsophagiennes et du fundus associées à un risque élevé d’hémorragies gastro-intestinales, de la splénomégalie et de l’encéphalopathie hépatique. Dans le pire des cas, des mesures de maintien en vie doivent être prises dans les plus brefs délais.3,4 L’objectif du traitement de l’hypertension portale est donc de réduire la pression dans la veine porte et les risques de complications jusqu’à la stabilisation de l’état de santé (Fig.1). A. De Gottardi a expliqué son déroulement dans son exposé.
Fig.1: Physiopathologie de l’hypertension portale et mécanismes d’action de différents traitements (modifiée selon Diaz-Soto MP et al. 2022)3
De nouvelles options diagnostiques
A. De Gottardi a toutefois commencé à l’étape précédente, à savoir le diagnostic, en déclarant qu’«un diagnostic correct de l’hypertension portale est important». Il peut être posé de plusieurs façons. La méthode de référence est la détermination du gradient de pression des veines hépatiques, c’est-à-dire le gradient entre la pression sanguine dans la veine porte et celle dans les veines hépatiques. La mesure est effectuée de manière invasive via un cathéter. Le gradient est de 1 à 5mmHg chez les personnes en bonne santé, tandis qu’un gradient supérieur à 10mmHg est défini comme une hypertension portale cliniquement significative.1 Outre l’augmentation du gradient de pression, A. De Gottardi a ajouté qu’une décompensation clinique, laquelle se manifeste par exemple par des varices gastro-œsophagiennes, des collatérales porto-systémiques ou un flux hépatofuge, devait également être présente pour poser le diagnostic.
«La deuxième option diagnostique est assez nouvelle et non invasive», a-t-il ajouté. Cette méthode mesure l’élasticité hépatique par échographie. On l’appelle élastographie transitoire. Le diagnostic est posé lorsque l’élasticité hépatique est d’au moins 25kPa. Si la valeur est inférieure, on utilise en plus la numération plaquettaire qui doit être égale ou inférieure à 150000/mm3 pour poser le diagnostic d’hypertension portale cliniquement significative.1 «À l’avenir, nous diagnostiquerons de plus en plus la cirrhose du foie par le biais de l’élasticité splénique», a souligné A. De Gottardi. Il s’est référé à ce qu’il a appelé le «modèle NICER», qui signifie «non-invasive clinical significant portal hypertension estimated risk». Ce modèle inclut l’élasticité splénique comme marqueur de substitution.5
En cas de maladie vasculaire porto-sinusoïdale (PSVD; hypertension portale non cirrhotique [NCPH]), l’élasticité hépatique est normale, mais des signes cliniques d’hypertension portale sont présents, tels que varices, hémorragies variqueuses, collatérales, ascite, splénomégalie et numération plaquettaire <150000/mm3.1
Indépendamment du diagnostic, cela vaut pour toutes les causes d’hypertension portale: le mécanisme pathologique initial est une augmentation de la résistance au flux sanguin portal. L’hypertension portale est classée comme préhépatique, intrahépatique ou posthépatique selon la localisation de cette résistance. Des exemples de causes sont une thrombose de la veine porte dans la forme préhépatique, une fibrose avancée ou une cirrhose dans la forme intrahépatique et une thrombose des veines hépatiques dans la forme posthépatique.3
Traitement des situations aiguës
Dans son exposé, A. De Gottardi a fait la distinction entre le traitement des situations aiguës et chroniques. Les hémorragies variqueuses font partie des situations aiguës. «Il s’agit dans ce cas d’assurer la stabilité hémodynamique des patient·es», a-t-il indiqué. Le traitement consiste notamment à administrer des substances vasoactives telles que l’octréotide, la somatostatine ou la terlipressine, à mettre en place une antibiothérapie prophylactique et à procéder à une ligature endoscopique des varices. «Dans certaines situations, le traitement des hémorragies variqueuse peut échouer», selon lui. Il a expliqué que la mise en place précoce d’un shunt portosystémique intrahépatique transjugulaire (TIPS), «c’est-à-dire dans les 72 heures», était efficace dans certains cas. Cette intervention permet de faire passer le sang de la veine porte directement dans la circulation sanguine générale.6
Le syndrome hépatorénal suivi d’une insuffisance rénale fait également partie des situations aiguës. Un diagnostic correct est également important dans ce cas, a-t-il déclaré. Outre une cirrhose accompagnée d’une ascite, une augmentation rapide de la créatinine sérique et éventuellement une oligurie font partie des critères de définition. Si ces signes ne s’améliorent pas dans les 24 heures après l’expansion volémique et qu’aucune autre cause ne peut être trouvée, les critères diagnostiques d’une insuffisance rénale aiguë accompagné d’un syndrome hépatorénal sont remplis.4 «Du fait de son effet vasoconstricteur, la terlipressine constitue le traitement de référence dans cette situation», a déclaré A. De Gottardi.
Bêtabloquants dans les situations chroniques
Dans le cadre du traitement des situations chroniques, l’accent est mis sur la prévention de deux complications: les hémorragies variqueuses et l’ascite. Dans le cas des hémorragies variqueuses, A. De Gottardi a fait la distinction entre la prévention d’une nouvelle hémorragie et celle d’une récidive. Les données disponibles sur la prévention d’une récidive sont claires: la combinaison d’un traitement médicamenteux par un bêtabloquant et de la ligature endoscopique des varices est la plus efficace.7 Pour la prévention d’une nouvelle hémorragie, les tendances des données doivent encore être confirmées. «Le traitement combiné semble être efficace pour réduire l’incidence des hémorragies et prolonger la survie globale», a-t-il précisé.8 Pour le choix du bêtabloquant, il recommande le carvédilol. Ce dernier bloque à la fois le récepteur β1, ce qui réduit le débit cardiaque, le récepteur β2, ce qui entraîne une vasoconstriction dans la région splanchnique, et les récepteurs α1, ce qui entraîne une diminution de la résistance intrahépatique.9 Les bêtabloquants sont également utilisés dans la prévention de l’ascite, car il est prouvé qu’ils réduisent significativement son incidence. En outre, les résultats d’études montrent que l’ascite est moins fréquente sous bêtabloquants et cela vaut aussi pour d’autres épisodes de décompensation comme les hémorragies ou l’encéphalopathie.10
Progrès thérapeutiques
Outre les options de traitement causal de l’hypertension portale, A. De Gottardi a cité deux traitements non étiologiques dans son exposé: les statines et les anticoagulants. Une méta-analyse a montré que les statines réduisent la pression dans la veine porte.11 «Les patient·es atteint·es de cirrhose du foie et présentant une indication pour les statines, par exemple en raison d’une dyslipidémie, doivent recevoir des statines», a-t-il souligné. Non seulement elles réduisent la pression dans la veine porte, mais elles contribuent également à prolonger la survie globale, a-t-il expliqué. Le résultat est tout aussi positif avec les anticoagulants: une étude a révélé que les personnes atteintes de cirrhose non inscrites sur la liste des transplantations et présentant une thrombose de la veine porte bénéficient d’un traitement anticoagulant. Le traitement médicamenteux a amélioré le flux sanguin portal et a réduit le risque d’hémorragies variqueuses.12
«À l’avenir, nous utiliserons de plus en plus des procédures endohépatologique», a conclu A. De Gottardi. L’endohépatologie est le croisement des procédures endoscopiques, notamment celles qui utilisent l’échographie endoscopique, et de l’hépatologie. Par exemple, la pression dans la veine porte est mesurée par échographie endoscopique au moment de la biopsie du foie ou de la ligature d’une varice.13 Les progrès réalisés dans l’échographie endoscopique ont également ouvert la voie à de nouvelles options diagnostiques et thérapeutiques en hépatologie.
Source:
Congrès annuel de la Société Suisse de Gastroentérologie (SSG) et de la Swiss Association for the Study of the Liver (SASL), du 11 au 12 septembre 2025, à Interlaken
Littérature:
1 Kaplan DE et al.: AASLD Practice Guidance on risk stratification and management of portal hypertension and varices in cirrhosis. Hepatology 2024; 79(5): 1180-211 2 Pimpin L et al.: Burden of liver disease in Europe: Eidemiology and analysis of risk factors to identify prevention policies. J Hepatol 2018; 69(3): 718-35 3 Diaz-Soto MP et al.: Management of varices and variceal hemorrhage in liver cirrhosis: a recent update. Therap Adv Gastroenterol 2022; 15: 17562848221101712 4 Nadim MK et al.: Acute kidney injury in patients with cirrhosis: Acute Disease Quality Initiative (ADQI) and International Club of Ascites (ICA) joint multidisciplinary consensus meeting. J Hepatol 2024; 81(1): 163-83 5 Mandorfer M et al.: Non-invasive assessment of portal hypertension: Liver stiffness and beyond. JHEP Rep 2024; 7(3): 101300 6 Lee EW et al.: AASLD Practice Guidance on the use of TIPS, variceal embolization, and retrograde transvenous obliteration in the management of variceal hemorrhage. Hepatology 2024; 79(1): 224-50 7 Gonzalez R et al.: Meta-analysis: Combination endoscopic and drug therapy to prevent variceal rebleeding in cirrhosis. Ann Intern Med 2008; 149(2): 109-22 8Tevethia HV et al.: Combination of carvedilol with variceal band ligation in prevention of first variceal bleed in Child-Turcotte-Pugh B and C cirrhosis with high-risk oesophageal varices: the ‚CAVARLY TRIAL‘. Gut 2024; 73(11): 1844-53 9 Reiberger T et al.: Carvedilol for primary prophylaxis of variceal bleeding in cirrhotic patients with haemodynamic non-response to propranolol. Gut 2013; 62(11): 1634-41 10 Villanueva C et al.: β blockers to prevent decompensation of cirrhosis in patients with clinically significant portal hypertension (PREDESCI): a randomised, double-blind, placebo-controlled, multicentre trial. Lancet 2019; 393(10181): 1597-608 11 Wan S et al.: Systematic review with a meta-analysis: clinical effects of statins on the reduction of portal hypertension and variceal haemorrhage in cirrhotic patients. BMJ Open 2019; 9(7): e030038 12 De Franchis R et al.: Baveno VII - Renewing consensus in portal hypertension. J Hepatol 2022; 76(4): 959-74 13 Bazarbashi AN et al.: Endohepatology: Current perspectives and future directions. Hepatol Commun 2025; 9(9): e0767
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...