Diabète de type 2: recommandations actuelles sur le diagnostic et le traitement
Compte-rendu:
Dre méd. Anna Maria Roll
Journaliste médicale
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En 2026, nous poursuivrons également la série populaire sur la gestion du diabète. On commence avec le diabète de type 2. Le Pr Dr méd. Roger Lehmann de l’Hôpital universitaire de Zurich a présenté les recommandations actuelles de la Société Suisse d’Endocrinologie et de Diabétologie (SSED) lors du FOMF Diabetes Update Refresher. Il a en outre présenté les dernières connaissances scientifiques et les stratégies thérapeutiques pertinentes pour la pratique.
En Suisse, 6,4% de la population est atteinte de diabète de type 2 (DT2). Les comorbidités sont très fréquentes, mais peuvent être bien traitées, voire évitées.
Jusqu’à 90% des personnes atteintes de DT2 sont en surpoids et obèses, et entre un quart et la moitié souffrent en outre d’une maladie cardiovasculaire (CV) souvent non diagnostiquée. Un déficit en insuline, une insuffisance cardiaque ou une maladie rénale chronique sont également fréquents.1 «Il est cependant possible de prévenir et de traiter ces maladies concomitantes», a souligné l’expert. Il a toutefois estimé qu’il était nécessaire d’agir en cas de stéatose hépatique concomitante. Celle-ci est présente chez 50 à 70% des personnes atteintes de DT2, mais reste souvent non diagnostiquée.
L’intervenant a ensuite présenté les études sur les critères d’évaluation CV que la Food and Drug Administration (FDA) aux États-Unis exige depuis 2008 pour tous les nouveaux antidiabétiques. L’étude EMPA-REG-OUTCOME2 portant sur l’inhibiteur du SGLT2 empagliflozine a marqué une étape importante en mettant en évidence pour la première fois une réduction significative de tous les critères d’évaluation CV par rapport au placebo. L’effet positif sur l’insuffisance cardiaque a été particulièrement surprenant. «Depuis, les diabétologues ne s’occupent plus seulement de la glycémie, mais sauvent désormais également des vies», a commenté l’expert avec un clin d’œil. Outre les inhibiteurs du SGLT2, les agonistes des récepteurs du GLP-1 (GLP-1-RA) ont également révélé un bénéfice CV. Le diabétologue a notamment souligné la réduction très significative du risque d’AVC.3 En outre, plusieurs études ont démontré des avantages dans la prévention primaire: les iSGLT2 et les GLP-1-RA protègent les reins, les iSGLT2 réduisant en outre le risque d’insuffisance cardiaque.4 «Dans ce contexte, la protection cardiorénale des iSGLT2 s’applique aux patients diabétiques et non diabétiques», ajoute-t-il.
Mécanismes d’action et effets secondaires
Les GLP-1-RA réduisent l’appétit et augmentent l’insuline et le glucagon. Les iSGLT2 augmentent l’excrétion rénale du glucose, mais cet effet diminue en cas d’insuffisance rénale. Les infections génitales à Candida constituent le principal effet secondaire des iSGLT2, car la concentration élevée de glucose dans les urines offre aux levures des conditions de croissance optimales. Les femmes sont particulièrement touchées. En revanche, les infections des voies urinaires ou les pyélonéphrites ne sont pas plus fréquentes. Il est essentiel de maintenir la zone concernée sèche à titre préventif. «C’est aussi valable pour les hommes», ajoute R. Lehmann.
Quel antidiabétique choisir?
«En principe, nous disposons aujourd’hui de cinq groupes de médicaments», a expliqué l’expert, citant la metformine, les iSGLT2, les GLP-1-RA et, dans certaines indications, les inhibiteurs de la DPP-4 et l’insuline. Pour choisir le bon médicament, il faut tenir compte d’une part des objectifs thérapeutiques du·e la médecin et d’autre part des préférences des patients, a-t-il ajouté. Les patients souhaitent prendre moins de comprimés, éviter les hypoglycémies et perdre du poids. Ils préfèrent généralement les comprimés aux injections et une administration hebdomadaire à une prise quotidienne. À côté de cela, les médicaments doivent également réduire la mortalité, stopper la progression des complications micro- et macrovasculaires, et être pris en charge par les caisses-maladie.
Les iSGLT2 et les GLP-1-RA, par exemple, sont particulièrement adaptés à la perte de poids et n’entraînent pas d’hypoglycémie. Si elle doit être administrée, l’insuline doit être associée à des GLP-1-RA. Parallèlement, l’expert a mis en garde contre la combinaison d’insuline et de sulfonylurées, qui multiplie par 30 le risque d’hypoglycémie. Les sulfonylurées ne jouent cela dit plus aucun rôle dans le traitement moderne du diabète. La metformine, les iSGLT2 et les iDPP-4 sont par exemple disponibles sous forme de comprimés, tandis que l’insuline et les GLP-1-RA le sont sous forme injectable. À l’exception des GLP-1-RA et de l’insuline basale administrée hebdomadairement, laquelle n’est cependant pas encore disponible en Suisse, tous les autres antidiabétiques sont administrés quotidiennement.1
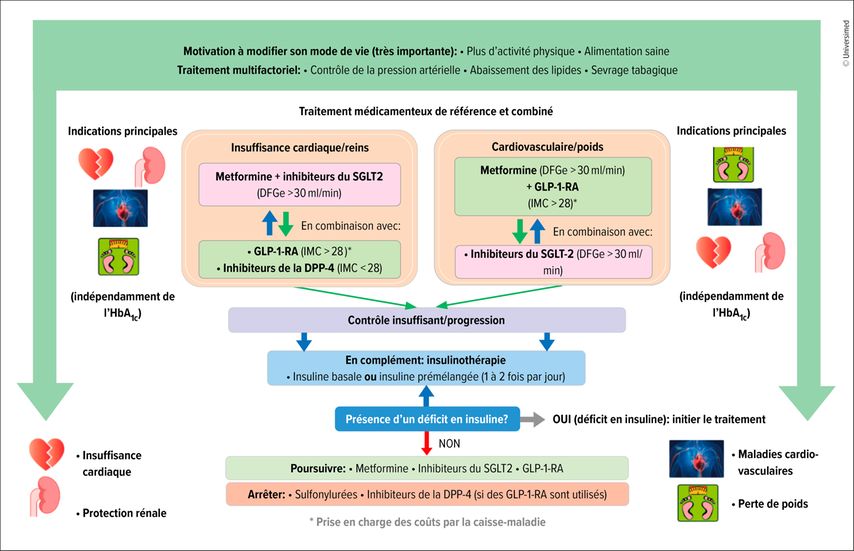
Recommandations suisses sur le traitement du diabète de type 2
Le traitement du DT2 repose d’une part sur la prévention des complications (abaisser les lipides et la pression artérielle) et d’autre part sur le contrôle de la glycémie.1 Outre la modification du mode de vie (alimentation saine, sevrage tabagique, perte de poids), l’administration de metformine est donc au premier plan. «On utilise dans un deuxième temps des GLP-1-RA et des iSGLT2, indépendamment de l’HbA1c», a expliqué R. Lehmann. Le choix du médicament dépend de l’indication principale. Si le traitement d’une insuffisance cardiaque et rénale est au premier plan, on prescrit la combinaison de metformine et d’iSGLT2. Si l’objectif principal est la perte de poids et la prévention CV, la metformine et les GLP-1-RA sont indiqués. «Les GLP-1-RA peuvent toutefois uniquement être prescrits aux patients dont l’IMC est supérieur à 28kg/m2», a souligné l’expert. En cas d’IMC inférieur, ils sont également efficaces, mais ne sont pas pris en charge par les caisses-maladie.
Si cela n’est pas suffisant, le traitement est élargi. La triple combinaison de metformine, de GLP-1-RA et d’iSGLT2 est autorisée en Suisse depuis début septembre 2024, mais elle est encore trop rarement prescrite, selon l’intervenant. L’empagliflozine peut être combiné avec tous les GLP-1-RA, les autres iSGLT2 uniquement avec le sémaglutide 1mg (Ozempic®).
Ce n’est que lorsque la triple combinaison ne parvient pas non plus à réduire suffisamment l’HbA1c que l’insuline est utilisée en complément. «Si la triple combinaison est initiée tôt, il est cela dit possible de retarder longtemps l’administration d’insuline», a-t-il expliqué. Toutefois, les patients présentant un déficit en insuline doivent recevoir de l’insuline immédiatement. La Figure 1 résume les recommandations.
Fig.1: Traitement antidiabétique axé sur les aspects cardiovasculaires et rénaux (modifiée selon Gastaldi G et al. 2023)1
La metformine est-elle encore d’actualité?
«Oui, la metformine est toujours indispensable au traitement moderne du diabète», a rapporté R. Lehmann. Une méta-analyse portant sur plus d’un million de patients a confirmé son grand bénéfice CV: la metformine réduit de manière significative la mortalité CV et globale.5 Chez certains patients, elle provoque toutefois des nausées et une perte d’appétit. Dans de tels cas, l’expert a recommandé de réduire la dose à 1000mg et de prescrire de préférence des «préparations XR» en raison de leur meilleure absorption.
Avec la metformine, les iDPP-4 sont les antidiabétiques les plus fréquemment prescrits. Ils réduisent l’HbA1c de manière fiable et retardent ainsi également longtemps les complications micro- et macrovasculaires. Ils constituent donc une alternative aux GLP-1-RA chez les patients dont l’IMC est <28kg/m2. Comme ils n’ont eu aucun effet sur les MACE («major adverse cardiovascular events») dans les études sur les critères d’évaluation CV,6 l’expert a cependant recommandé de les remplacer par les GLP-1-RA si possible.
Jusqu’à quel point faut-il réduire l’HbA1c?
«Nous devons garder à l’esprit que le risque de complications macrovasculaires augmente fortement lorsque l’HbA1c ne se situe plus dans la plage normale», a expliqué l’intervenant en présentant les données d’études correspondantes:7 chaque fois que l’HbA1c augmente de plus de 5,5%, le risque de maladie coronarienne ou d’AVC augmente de 50 à 55%. Il a donc recommandé de maintenir l’HbA1c en dessous de 6,5% chez la grande majorité des patients qui prennent des médicaments sans risque d’hypoglycémie, à savoir la metformine, les iSGLT2, les GLP-1-RA ou les iDPP-4. «Si les patients sont plus âgés, on peut se permettre d’être moins rigoureux», explique R. Lehmann. Chez les patients recevant de l’insuline, l’HbA1c doit toujours être <8%.
Règles spécifiques en cas de maladie
En cas de vomissements, de diarrhée, d’hospitalisation ou d’opération programmée, il est nécessaire d’arrêter l’administration de metformine et d’iSGLT2, et d’administrer de l’insuline à la place, le cas échéant.1 «La déshydratation entraîne une insuffisance rénale prérénale, ce qui provoque une augmentation de la créatinine. Si les patients prennent de la metformine, une acidose lactique peut survenir», a expliqué l’expert. Le jeûne ou l’arrêt soudain de l’insuline peut à son tour déclencher une acidocétose dans le cadre d’un traitement par des iSGLT2. «Cela se produit surtout chez les patients qui ont reçu à tort un diagnostic de diabète de type 2, mais qui sont en fait atteints de diabète de type 1», a-t-il expliqué.
Maladie rénale chronique et finérénone
De très nombreuses personnes atteintes de DT2 souffrent d’une maladie rénale chronique (MRC). Avec l’insuffisance cardiaque, il s’agit de la comorbidité la plus fréquente chez ces patients.8 Une pression artérielle et un taux d’HbA1c élevés, ainsi que des processus inflammatoires locaux sont les principaux moteurs de cette maladie.9 La finérénone, nouvel antagoniste sélectif non stéroïdien du récepteur des minéralocorticoïdes, est considérée comme une autre option thérapeutique prometteuse chez ces patients.10 Contrairement à la spironolactone, elle a une demi-vie courte et n’est associée ni à une gynécomastie ni à la formation de métabolites actifs.11 Une méta-analyse portant sur plus de 13000 personnes atteintes de DT2 et de MRC a en outre confirmé que la finérénone réduisait très significativement le risque CV (14%) et rénal (23%).12
Cependant, les médecins doivent faire attention lorsqu’ils prescrivent cette substance, car il existe une limitation si les patients prennent déjà des iSGLT2.13 Les caisses-maladie suisses prennent alors uniquement les coûts en charge en présence d’une macroalbuminurie. Cela n’arrive toutefois pas si souvent. «Il convient donc de prescrire la finérénone avant un iSGLT2 pour qu’elle soit prise en charge», a conseillé l’expert.
Il a également été démontré que les GLP-1-RA ont un impact significatif sur les reins: l’étude FLOW a ainsi révélé que le sémaglutide peut ralentir la baisse du DFGe.14
Quel médicament en cas d’insuffisance rénale?
Si le DFGe est <30ml/min, la metformine n’est plus indiquée. Il est alors possible d’utiliser des GLP-1-RA ou, à défaut, des iDPP-4. La linagliptine est particulièrement avantageuse, car son dosage ne doit pas être adapté au DFGe.
«Il est toutefois aussi possible de continuer le traitement par des iSGLT-2 jusqu’à la dialyse s’il a été initié lorsque le DFGe était >20ml/min», a déclaré le diabétologue. Il n’aura alors plus d’effet hypoglycémiant, mais la protection cardiorénale sera maintenue. Autre point: les patients présentant une insuffisance rénale ont souvent besoin de davantage d’insuline et la combinaison de GLP-1-RA et d’iSGLT2 ne suffit généralement pas dans leur cas.
Insuffisance cardiaque chez les personnes atteintes de DT2
«Nous assistons aujourd’hui à un nouveau paradoxe dans le domaine de la médecine cardiovasculaire», a déclaré R. Lehmann. Au cours des dernières décennies, le taux de décès liés à des événements CV a certes diminué de moitié, mais le taux d’insuffisance cardiaque a triplé sur la même période.15 Le risque d’insuffisance cardiaque est particulièrement élevé chez les personnes atteintes de DT2. «Même si tous les facteurs de risque sont contrôlés, le risque reste de 45%», a souligné l’expert. Pour étayer ses propos, il a cité une étude néerlandaise portant sur des personnes atteintes de DT2 âgées de plus de 60 ans et sans antécédent d’insuffisance cardiaque. Le résultat a été marquant: chez près d’un tiers de ces patients, une nouvelle insuffisance cardiaque a été détectée. Il était frappant de constater que la fraction d’éjection était préservée dans la plupart des cas (HFpEF). Cette forme d’insuffisance cardiaque est une maladie microvasculaire qui touche principalement les femmes.15
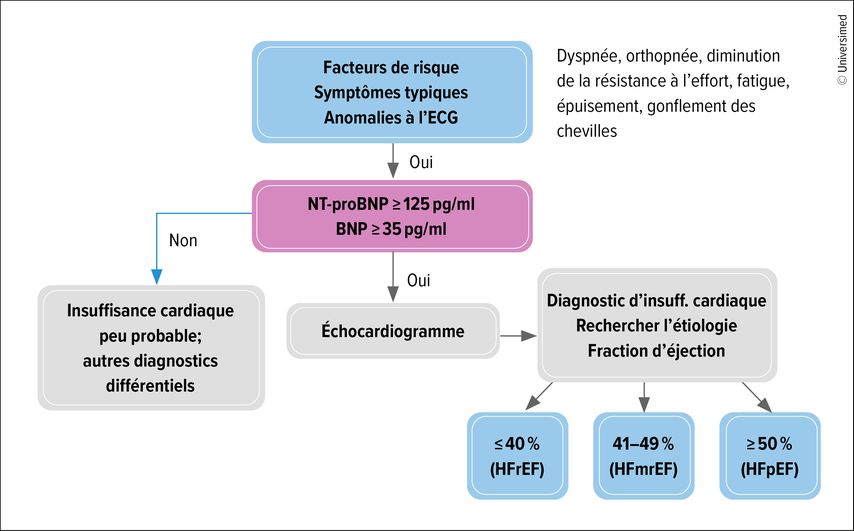
Recommandations sur le diagnostic du DT2 avecinsuffisance cardiaque
Chez les patients présentant des facteurs de risque, des symptômes tels que l’essoufflement et l’épuisement ainsi que des anomalies à l’ECG, il convient de déterminer le NT-pro-BNP. S’il est <125pg/ml, une insuffisance cardiaque est très improbable. S’il est supérieur, le patient doit faire l’objet d’un examen complémentaire chez le cardiologue au moyen d’une échocardiographie (Fig.2).16
Fig.2: Insuffisance cardiaque: points de diagnostic spécifiques (modifiée selon McDonagh TA et al. 2021)16
Afin de détecter le plus tôt possible une insuffisance cardiaque, même chez les patients asymptomatiques, les sociétés savantes suisses recommandent le dosage annuel du NT-proBNP pour toutes les personnes atteintes de DT2.17
La prudence est toutefois de mise dans l’interprétation des valeurs. Ainsi, le taux de NT-proBNP peut être faussement faible chez les patients obèses, car il est davantage dégradé dans le tissu adipeux. Inversement, les patients atteints d’une MRC ou de fibrillation auriculaire présentent des taux élevés. Le sexe et l’âge jouent également un rôle. Les femmes ont tendance à avoir des taux plus élevés que les hommes. Et comme la production de NT-proBNP augmente avec l’âge, des taux plus élevés sont encore normaux, même chez les personnes âgées.17 «Chez ces dernières, une insuffisance cardiaque est donc très improbable si le taux de NT-proBNP est <300pg/ml», ajoute-t-il.
Inhibiteurs du SGLT2 dans toutes les formes d’insuffisance cardiaque
«Le traitement de l’insuffisance cardiaque a fondamentalement changé», a rapporté R. Lehmann. De nos jours, toutes les formes d’insuffisance cardiaque sont traitées par des iSGLT2, quelle que soit la fraction d’éjection. Pour le traitement de l’insuffisance cardiaque à FEVG réduite ≤40%(HFrEF), il existe désormais, outre les inhibiteurs de l’ECA, les bêtabloquants et les antagonistes du récepteur aux minéralocorticoïdes, une recommandation de classe I pour les iSGLT2 dapagliflozine et empagliflozine, ainsi que pour les diurétiques de l’anse en cas de rétention d’eau. Si la FEVG préservée (HFpEF) est ≥50%, les iSGLT2 constituent la seule option thérapeutique. En cas de rétention d’eau, les diurétiques de l’anse sont également indiqués.16,18
Les GLP-1-RA protègent également contre l’insuffisance cardiaque.14 L’effet protecteur n’est certes pas aussi significatif qu’avec les iSGLT2, mais ces médicaments y contribuent tout de même, selon les experts. Néanmoins, les GLP-1-RA ne sont toujours pas officiellement indiqués dans l’insuffisance cardiaque. Il en va de même pour la finérénone qui n’est pas encore autorisée en Suisse dans le traitement de l’insuffisance cardiaque. «Mais cela viendra», a déclaré R. Lehmann avec confiance.
Comorbidité: l’obésité
Les GLP-1-RA (p.ex. sémaglutide) ou les GLP-1/GIP-RA (p.ex. tirzépatide) sont particulièrement indiqués chez les patients dont l’objectif principal est la perte de poids en plus du contrôle du glucose. Des études ont montré que plus la dose était élevée, plus la perte de poids était importante. À la dose maximale de sémaglutide, les patients ont perdu environ 18kg.19 Une augmentation de la dose n’a en revanche eu aucun effet sur la baisse du glucose, mais sur la survenue d’effets secondaires. La perte de poids (–24kg) et la réduction de l’HbA1c ont été encore plus importantes sous le GLP-1/GIP-RA tirzépatide.20 «Les médicaments à haute dose entraînent presque la même perte de poids que la chirurgie bariatrique», a constaté le diabétologue.
Il a en outre abordé un problème central dans la prise en charge des patients gériatriques: ils souffrent très souvent de malnutrition, même en cas d’obésité.1 Dans ce contexte, il s’est prononcé en faveur de l’utilisation systématique d’SGLT2 pour la protection cardiorénale. Il a aussi indiqué qu’il fallait éviter les médicaments coupe-faim et qu’il valait mieux utiliser des iDPP-4. Ces derniers présentent en outre l’avantage d’abaisser l’HbA1c même en cas de DFGe réduit.
Triple combinaison comprenant de la finérénone particulièrement prometteuse
Des études observationnelles portant sur plus de 87000 patients ont révélé que c’est surtout la triple combinaison d’SGLT2, de GLP1-RA et de finérénone qui est particulièrement efficace. Elle a donné de meilleurs résultats par rapport au traitement comprenant une ou deux substances actives pour tous les critères d’évaluation.21 «Les données plaident donc clairement en faveur de l’administration de ces trois médicaments aux personnes atteintes de diabète de type 2, en complément de la metformine», a-t-il ajouté.
Source:
FOMF Diabetologie Update Refresher, du 6 au 8 novembre 2025, à Zurich
Littérature:
1 Gastaldi G et al.: Swiss Med Wkly 2023; 153: 40060 2 Zinman B et al.: N Engl J Med 2015; 373: 2117-28 3 Marso SP et al.: N Engl J Med 2016; 375: 311-22 4 Verma S et al.: Lancet 2019; 393: 3-5 5Han Y et al.: Cardiovasc Diabetol 2019; 18: 96 6 Rosenstock J et al.: JAMA 2019; 322: 1155-66 7 Selvin E et al.: N Engl J Med 2010; 362: 800-11 8 Birkeland KI et al.: Diabetes Obes Metab 2020; 22: 1607-18 9 Alicic RZ et al.: Clin J Am Soc Nephrol 2017; 12: 2032-45 10 Pitt B et al.: Eur Heart J 2013; 34: 2453-63 11 Kolkhof P et al.: Curr Opin Nephrol Hypertens 2015; 24: 417-24 12 Agarwal R et al.: Eur Heart J 2022; 43: 474-84 13 Kerendia®, OFSPListe des spécialités . http://www.spezialitätenliste.ch ; dernier accès le 12.2.2026 14 Perkovic V et al.: N Engl J Med 2024; 391: 109-21 15 Boonman-de Winter LJ et al.: Diabetologia 2012; 55: 2154-62 16 McDonagh TA et al.: 2 Eur Heart J 2021; 42: 3599-726 17 Paul M et al.: Swiss Med Wkly 2024; 154: 4000 18 McDonagh TA et al.: Eur Heart J 2023; 44: 3627-39 19 Rubino D et al: JAMA 2021; 325: 1414-25 20 Jastreboff AM et al.: N Engl J Med 2022; 387: 205-16 21 Neuen BL et al: Circulation 2024; 149: 450-62
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...