L’occlusion coronarienne chronique
Auteurs:
Dre méd. Ketani Arslani
Fellow Interventional Cardiology
Dr méd. Gregor Fahrni
Leiter Komplexe Koronarinterventionen
Klinik für Kardiologie
Universitätsspital Basel
4031 Basel
E-mail: gregor.fahrni@usb.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
L’occlusion chronique des artères coronaires est diagnostiquée chez jusqu’à 20% des patients atteints de coronaropathie et a un impact négatif sur la qualité de vie et le pronostic à long terme. Le développement exponentiel des moyens techniques associé à de nouvelles techniques de revascularisation dans le traitement percutané des occlusions coronariennes chroniques a permis d’atteindre, dans les centres expérimentés, un taux de réouverture de plus de 85%. Par conséquent, la sélection des patients pour ce type d’intervention coronarienne devrait se concentrer sur le bénéfice attendu pour le patient et non sur la complexité anatomique coronarienne.
Keypoints
-
La revascularisation des occlusions coronariennes chroniques (CTO) entraîne un soulagement des symptômes et améliore la qualité de vie et la performance.
-
L’indication d’une intervention sur une CTO devrait être fondée sur le bénéfice clinique attendu et non sur la complexité anatomique coronarienne.
-
L’utilisation de l’algorithme hybride pour la revascularisation d’une CTO permet d’obtenir un taux de réussite technique élevé avec un taux de complications acceptable dans les centres expérimentés.
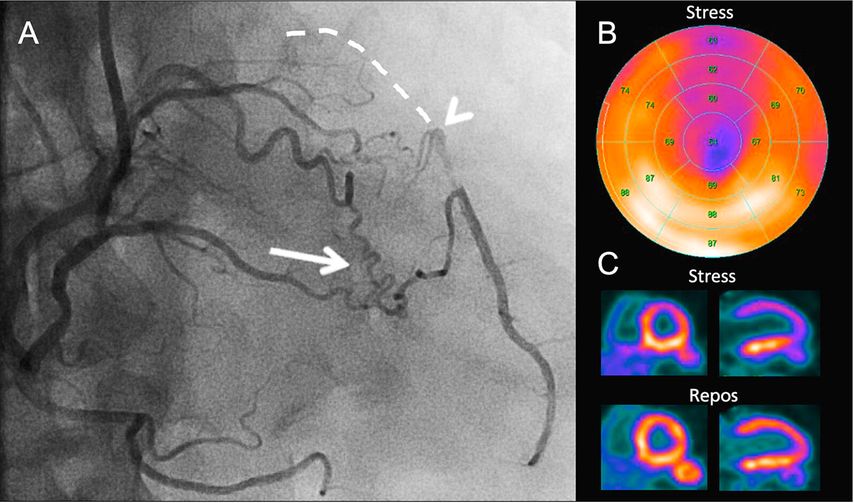
L’occlusion totale chronique (en anglais «chronic total occlusion», CTO) peut être considérée comme le stade final de la coronaropathie obstructive. La CTO se définit comme une occlusion luminale complète d’une artère coronaire native pendant une durée de plus de trois mois. Chez la majorité des patients présentant une CTO, l’occlusion semble être le résultat d’un rétrécissement luminal progressif à long terme qui permet le recrutement de collatérales au niveau distal par rapport au vaisseau occlus. Le recrutement de collatérales a un rôle protecteur, préservant le myocarde à alimenter au-dessous de l’occlusion d’un infarctus du myocarde et garantissant la viabilité du muscle. Cependant, des études non invasives et invasives ont démontré que chez la grande majorité des patients, même les collatérales bien formées sur le plan angiographique ne suffisent pas à prévenir une ischémie (Fig. 1).1,2
Fig. 1: Ischémie myocardique étendue malgré des collatérales bien formées sur le plan angiographique. Des collatérales épicardiques (flèche) et septales alimentent le lit vasculaire distal (tête de flèche) d’une branche interventriculaire antérieure proximale occluse de façon chronique (ligne pointillée) avec flux rétrograde (A). La perfusion TEP met en évidence une ischémie étendue malgré les collatérales bien formées sur le plan angiographique (B et C)
Présentation clinique de patients souffrant d’une occlusion coronarienne chronique
Les patients atteints de CTO symptomatique présentent souvent, au premier plan, une dyspnée ou des symptômes atypiques tels qu’une limitation de la performance physique, une fatigue importante ou des palpitations dues à des arythmies ventriculaires et moins souvent l’angine de poitrine classique.3 L’angine de poitrine est un symptôme tardif dans la cascade ischémique et peut être absente même en cas d’ischémie myocardique étendue. Un patient sur quatre présentant une CTO est asymptomatique. L’absence de symptômes peut parfois s’expliquer par une neuropathie autonome chez les diabétiques (qui sont fortement représentés dans la population des CTO) ou par une accoutumance progressive aux troubles et l’évitement de certaines activités déclenchant l’angine de poitrine.
À qui profite la revascularisation des CTO?
Plusieurs études observationnelles ont démontré un soulagement significatif des symptômes ainsi qu’une amélioration de la qualité de vie et de la performance après une revascularisation d’une CTO couronnée de succès.4
Récemment, les résultats de l’étude DECISION-CTO et de l’étude EURO-CTO ont été publiés. Il s’agit des premiers essais randomisés à étudier la valeur ajoutée clinique de la revascularisation de la CTO par rapport au traitement médicamenteux seul en termes d’état de santé et d’innocuité de l’intervention.5,6 Dans l’étude DECISION-CTO, le taux à 3 ans du critère d’évaluation combiné (décès, infarctus du myocarde, AVC et toute forme de revascularisation) était le même dans les groupes de traitement interventionnel et conservateur. En raison de la lenteur et du caractère incomplet du recrutement des patients, de la revascularisation supplémentaire de sténoses coronaires sans CTO après la randomisation au sein des deux groupes, du taux élevé de passage au groupe d’intervention (20%) et de l’inclusion de l’infarctus du myocarde périopératoire dans le critère d’évaluation primaire, il est difficile de tirer des conclusions claires de cette étude. En revanche, l’étude EURO-CTO a mis en évidence une amélioration significative de l’état de santé au bout d’un an dans le groupe d’intervention par rapport au groupe sous traitement médicamenteux, tandis que le taux d’événements cardiovasculaires majeurs était comparable.
Selon les lignes directrices de l’ESC, une revascularisation de la CTO est également indiquée chez les patients asymptomatiques pour autant que l’ischémie myocardique touche plus de 10% du ventricule gauche.7 Ce dernier élément repose sur des études observationnelles suggérant un avantage pronostique de la revascularisation dans le cas d’une coronaropathie générale (non spécifique aux CTO) et d’une ischémie importante.8 Cependant, il n’existe pas d’essais randomisés solides pour étayer cette hypothèse.
Analyse bénéfice-risque individuelle de la revascularisation
Une fois que le diagnostic d’une CTO a été établi par angiographie, la question du rapport bénéfice-risque d’une revascularisation se pose. Des analyses attestent un taux de complications plus élevé après les interventions sur les CTO par rapport aux interventions non-CTO, notamment des événements cardiaques indésirables sévères affichant un taux moyen de 3%.9 Le taux de complications augmente avec le degré de complexité anatomique et dépend également du type de technique de revascularisation requise, de sorte qu’une analyse bénéfice-risque individuelle et continue, souvent aussi interdisciplinaire, est indispensable. Une «bonne indication» pour la revascularisation d’une CTO est une angine de poitrine réfractaire au traitement ou un équivalent d’angine. Les troubles doivent interférer de manière pertinente avec la vie quotidienne. Chez les patients asymptomatiques présentant une ischémie dite silencieuse, le rapport bénéfice-risque de la revascularisation peut évoluer vers un traitement conservateur en fonction de la complexité anatomique.
La décision en faveur d’une revascularisation percutanée ou chirurgicale par pontage aorto-coronarien repose sur plusieurs caractéristiques cliniques et anatomiques. Les patients souffrant d’une maladie multivasculaire, notamment en association avec un diabète, une fonction de pompage altérée et un risque chirurgical acceptable, devraient subir un pontage, lequel améliore considérablement le pronostic à long terme par rapport à l’intervention coronarienne percutanée.10,11 La procédure de pontage aorto-coronarien direct mini-invasif («minimally invasive direct coronary artery bypass», MIDCAB) est réalisée sur l’artère mammaire interne gauche ou droite sans utiliser de machine cœur-poumon et constitue une bonne alternative au pontage aorto-coronarien simple à cœur ouvert. Cette opération minimalement invasive peut être associée à une intervention coronarienne percutanée (revascularisation dite hybride) pour obtenir une revascularisation complète sans sternotomie.
Sur la base des lignes directrices des Sociétés européennes de cardiologie et de chirurgie cardiaque, nous recommandons qu’une analyse bénéfice-risque individualisée soit menée à bien par une équipe cardiologique interdisciplinaire chez les patients souffrant d’une occlusion coronarienne chronique, en particulier en présence d’une maladie multivasculaire. Cette analyse englobe des considérations cliniques et angiographiques sur la base desquelles la décision finale sur le type de traitement est prise. Il est, par la suite, essentiel d’informer le patient de façon globale sur le rapport bénéfice-risque d’une revascularisation d’une CTO et, par la même occasion, de déconseiller une intervention ad hoc.
Intervention percutanée sur une CTO: la préparation est essentielle
Dès que l’indication de l’intervention sur une CTO a été posée, la planification et la préparation de l’intervention sont des facteurs essentiels pour le succès de la revascularisation. Un double accès artériel est recommandé étant donné qu’il permet une double injection de produit de contraste et un éventuel accès rétrograde. La double injection est réalisée par l’administration de produit de contraste dans le vaisseau donneur, suivie d’une injection de produit de contraste légèrement retardée dans le vaisseau présentant la CTO. Une évaluation minutieuse de la lésion de CTO et d’autres caractéristiques anatomiques est essentielle pour une planification adéquate de l’intervention.
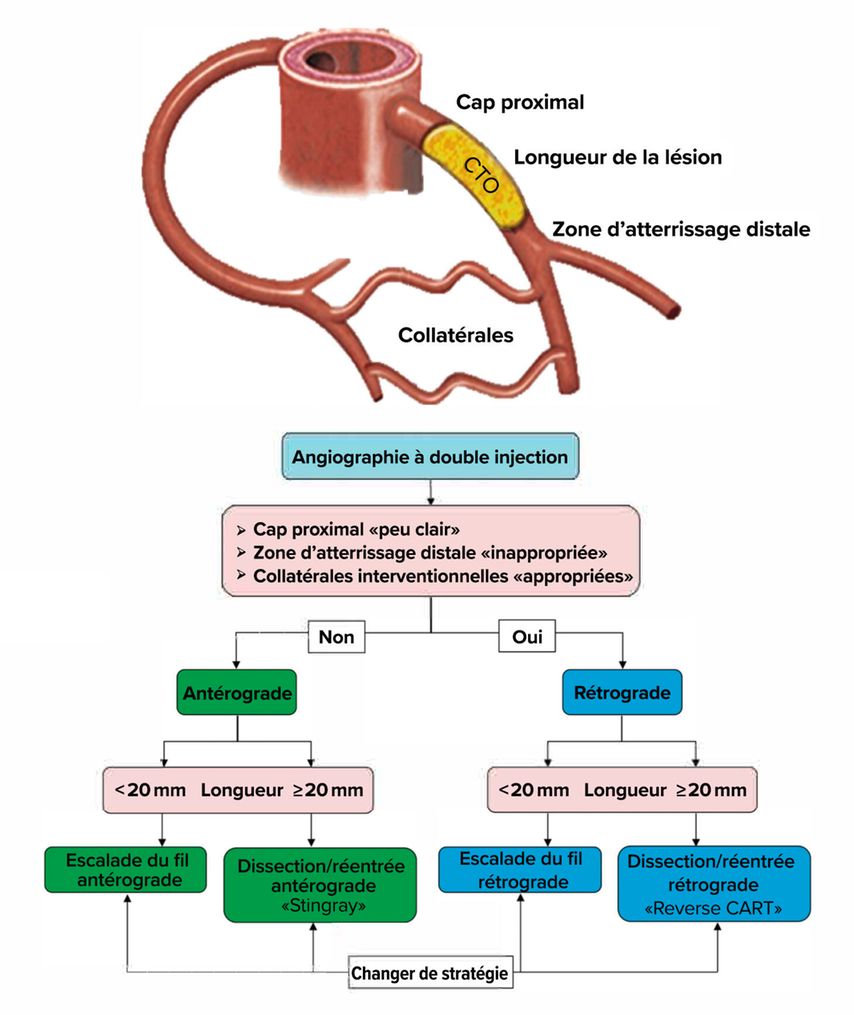
Dans l’algorithme hybride, les quatre caractéristiques angiographiques suivantes déterminent la stratégie initiale: le cap proximal, la longueur de la lésion de CTO, la zone d’atterrissage distale et l’aptitude à l’intervention des collatérales (Fig. 2).
Fig. 2: L’algorithme hybride permet une revascularisation efficace et sûre d’une occlusion coronarienne chronique. La stratégie initiale est déterminée par quatre caractéristiques anatomiques (adapté d’après Tajti et al. et Maeremans et al.)12, 13
Technique de revascularisation interventionnelle
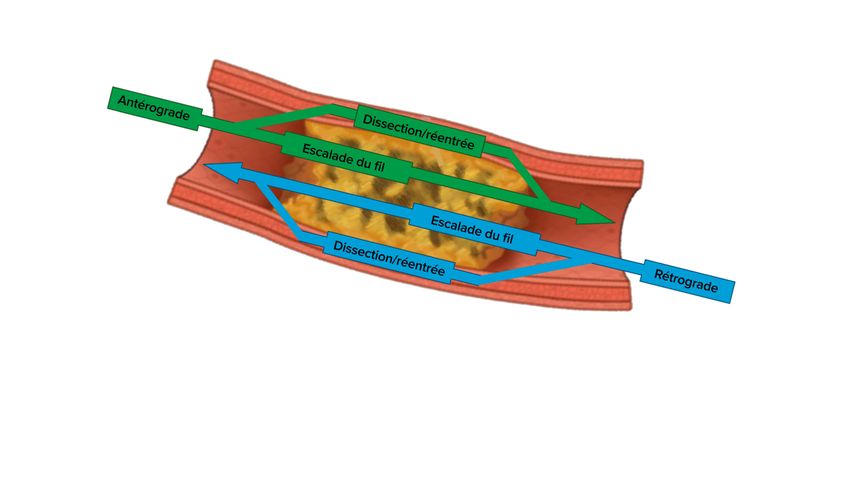
Escalade du fil antérograde
En dépit de l’occlusion angiographique totale du vaisseau, des échantillons histologiques font souvent ressortir des microcanaux à l’intérieur de l’occlusion reliant la vraie lumière proximale et distale de la CTO. Ces microcanaux se trouvent souvent dans des occlusions plus récentes et plus courtes (<20mm) présentant un cap proximal net (de préférence conique) et une bonne zone d’atterrissage distale. La probabilité de franchir cette lésion par voie intraluminale est élevée. Il s’agit donc d’un résultat angiographique favorable à la technique dite de l’escalade du fil antérograde («antegrade wire escalation» ou AWE)» (Fig. 3). Dans le cas de l’AWE, le choix initial du fil se porte généralement sur un fil hydrophile revêtu d’un polymère doté d’une pointe effilée et d’une charge de pointe plutôt faible (<1g) pour sonder les microcanaux. Le développement et l’introduction de microcathéters ont constitué une étape majeure dans le traitement des lésions de CTO. En avançant le microcathéter jusque peu avant la pointe du fil, la force de pénétration et la contrôlabilité du fil peuvent être considérablement améliorées. Si la progression est insuffisante, il convient de passer progressivement à des fils ayant des propriétés différentes jusqu’à ce qu’un passage du fil réussisse ou que la stratégie soit modifiée. Le choix du fil suivant dans l’AWE est déterminé par les caractéristiques de la lésion. Dans le cas d’un trajet de vaisseau peu clair, long ou tortueux, un fil hydrophile doté d’une charge de pointe modérément élevée est préférable, tandis que dans le cas d’un tronçon calcifié court avec une cible claire, un fil rigide doté d’une charge de pointe élevée (jusqu’à 40g) sera plus efficace pour la pénétration directe. Une injection de produit de contraste rétrograde dans le vaisseau donneur peut être utilisée pour assurer la position intraluminale correcte du fil après le passage de la CTO.
Fig. 3: Les quatre stratégies interventionnelles possibles pour la revascularisation d’une occlusion coronarienne chronique (adapté d’après Maeremans et al.)13
Raisonnement justifiant un accès rétrograde
Les accès rétrogrades sont des techniques complémentaires de l’AWE et ont entraîné une hausse significative des taux de réussite technique. Contrairement au cap distal, le cap proximal est exposé à la pression sanguine artérielle, ce qui entraîne une fibrose et une calcification plus importantes. Ainsi, la plupart des chirurgiens signalent que le cap distal est plus facile à rompre que le cap proximal. L’occlusion peut être franchie en utilisant la technique de l’escalade rétrograde du fil («retrograde wire escalation» ou RWE) (Fig. 3), similaire à l’AWE.
Les accès rétrogrades sont couramment utilisés pour les lésions de CTO présentant une grande complexité anatomique et sont régulièrement la clé d’une recanalisation réussie après l’échec d’une procédure antérograde. En général, cependant, les accès rétrogrades entraînent une durée de procédure plus longue, des besoins plus élevés en radiations et en produits de contraste (avec le risque de lésions cutanées radio-induites et de troubles de la fonction rénale induits par les produits de contraste), et une augmentation des complications périprocédurales. Par conséquent, une réévaluation du rapport bénéfice-risque est nécessaire avant de passer à une stratégie rétrograde. Une approche rétrograde primaire peut également être avantageuse par rapport à une approche antérograde lorsque le succès de l’approche antérograde est improbable en raison de la complexité de la lésion et qu’une collatérale interventionnelle adéquate est disponible. Les collatérales septales sont souvent des voies appropriées et sûres pour atteindre le vaisseau présentant une CTO par voie rétrograde. Un avantage majeur des collatérales septales est que la perforation n’entraîne pas de tamponnade péricardique, étant donné que le sang peut s’écouler dans l’un des ventricules ou qu’un hématome intraseptal généralement autolimité se forme. Les collatérales épicardiques peuvent être controlatérales ou ipsilatérales. L’utilisation de collatérales épicardiques est associée à une incidence plus élevée d’infarctus du myocarde périinterventionnels et de tamponnades péricardiques périinterventionnelles par rapport aux collatérales septales et constitue donc un plus grand défi.
La dissection vasculaire contrôlée: l’espace sous-intimal
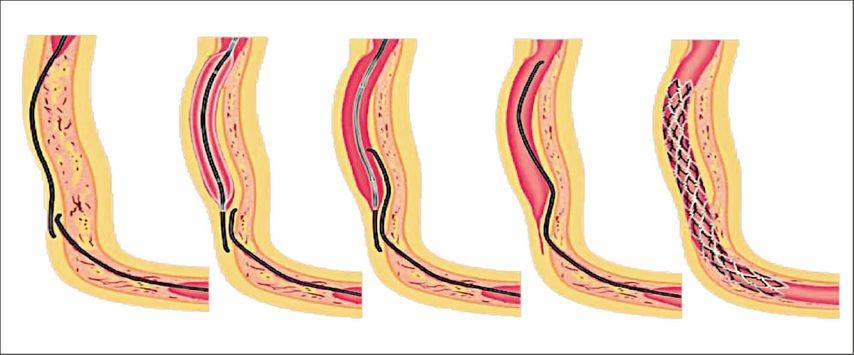
Une dissection contrôlée est utilisée pour créer un canal entre l’intima et la média (au niveau sous-intimal) puis pour assurer la perméabilité vasculaire avec un stent. Le stent est ensuite recouvert par l’endothélium dans la «fausse lumière» et présente généralement un bon résultat à long terme. Cette stratégie repose sur le principe de la résistance distincte entre les niveaux tissulaires et exploite la faiblesse longitudinale relative du niveau sous-intimal. Si le fil-guide pénètre dans l’espace sous-intimal, une technique de dissection et réentrée rétrograde («retrograde dissection and reentry» ou RDR) peut être mise en œuvre. La technique de RDR la plus couramment utilisée est la technique «reverse CART» («reverse controlled antegrade and retrograde subintimal tracking») (Fig. 4). Dans cette technique, on utilise à la fois un fil-guide antérograde et un fil-guide rétrograde pour créer des plans de dissection sous-intimaux adjacents autour de la CTO et les relier dans un espace par dilatation par ballonnet via le fil-guide antérograde. Ensuite, le fil-guide rétrograde est passé dans la cavité créée au niveau antérograde avant de pénétrer à nouveau dans la vraie lumière du vaisseau. Le franchissement rétrograde réussi d’une CTO est suivi de l’externalisation du fil, créant un système fermé qui permet ensuite une angioplastie coronarienne antérograde.
Fig. 4: Dissection/réentrée rétrograde (dite «reverse CART»). Une dissection antérograde et rétrograde contrôlée du vaisseau permet la revascularisation d’une occlusion chronique du vaisseau avec implantation ultérieure d’un stent (adapté d’après Ochiai et al.)14
La technique de dissection/réentrée antérograde («antegrade dissection and reentry» ou ADR) est le franchissement sous-intimal d’une CTO de manière antérograde avec réentrée du fil dans la vraie lumière distale du vaisseau. La réentrée est réalisée à l’aide du cathéter à ballonnet Stingray (Boston Scientific, Maple Grove, États-Unis), qui est conçu pour être déployé dans l’espace sous-intimal.
L’algorithme hybride
L’algorithme de traitement percutané hybride offre une approche cohérente et reproductible qui permet de passer avec souplesse d’une technique à l’autre (Fig. 2). L’application de l’approche hybride dans des centres expérimentés d’intervention sur les CTO a permis d’obtenir un taux élevé de réussite de la procédure avec un taux de complications raisonnable.
Littérature:
1 Stuijfzand WJ et al.: Prevalence of ischaemia in patients with a chronic total occlusion and preserved left ventricular ejection fraction. Eur Heart J Cardiovasc Imaging 2017; 18: 1025-33 2 Werner GS et al.: The functional reserve of collaterals supplying long-term chronic total coronary occlusions in patients without prior myocardial infarction. Eur Heart J 2006; 27: 2406-12 3 Di Marco et al.: Chronic total occlusion in an infarct-related coronary artery and the risk of appropriate ICD therapies. J Cardiovasc Electrophysiol 2017; 28: 1169-78 4 Christakopoulos GE et al.: Meta-analysis of clinical outcomes of patients who underwent percutaneous coronary interventions for chronic total occlusions. Am J Cardiol 2015; 115: 1367-75 5 Lee SW et al.: Randomized trial evaluating percutaneous coronary intervention for the treatment of chronic total occlusion. Circulation 2019; 139: 1674-83 6 Werner GS et al.: A randomized multicentre trial to compare revascularization with optimal medical therapy for the treatment of chronic total coronary occlusions. Eur Heart J 2018; 39: 2484-93 7 Neumann FJ et al.: 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J 2019; 40: 87-165 8 Hachamovitch R et al.: Comparison of the short-term survival benefit associated with revascularization compared with medical therapy in patients with no prior coronary artery disease undergoing stress myocardial perfusion single photon emission computed tomography. Circulation 2003; 107: 2900-7 9 Brilakis ES et al.: Guiding principles for chronic total occlusion percutaneous coronary intervention. Circulation 2019; 140: 420-33 10 Velazquez EJ et al.: Coronary-artery bypass surgery in patients with left ventricular dysfunction. N Engl J Med 2011; 364: 1607-16 11 Farkouh ME et al.: Strategies for multivessel revascularization in patients with diabetes. N Engl J Med 2012; 367: 2375-84 12 Tajti P et al.: Update in the percutaneous management of coronary chronic total ccclusions. JACC Cardiovasc Interv 2018; 11: 615-25 13 Maeremans J et al.: The hybrid algorithm for treating chronic total occlusions in Europe: the RECHARGE registry. J Am Coll Cardiol 2016; 68: 1958-70 14 Ochiai M et al.: World Congress of Cardiology 2006
Das könnte Sie auch interessieren:
Modulateurs du récepteur de la sphingosine-1-phosphate dans le traitement de la SEP
Les modulateurs du récepteur de la sphingosine-1-phosphate représentent une classe de médicaments prometteurs pour le traitement de deuxième ligne de la sclérose en plaques (SEP). Deux ...
Présentation des données pertinentes pour la pratique sur le mavacamten dans la CMHO
Le mavacamten, un inhibiteur de la myosine, a été la première substance de cette classe à être autorisée en 2023 pour le traitement de la cardiomyopathie hypertrophique obstructive (CMHO ...
Hypertension secondaire: formes, diagnostic & options thérapeutiques
La fréquence d’une cause secondaire d’hypertension artérielle est de 10%. En cas de suspicion d’hypertension secondaire, il convient de procéder à un examen ciblé afin de pouvoir, dans l ...