Diabesity als kardiovaskulärer Risikofaktor
Autor:innen:
Dr. Matthias Koschutnik1
Dr. Marianna Beghini2
Ap.Prof. Priv.-Doz. DDr. Thomas A. Zelniker, MSc1
1Abteilung für Kardiologie, Medizinische Universität Wien
2Abteilung für Endokrinologie und Stoffwechsel, Medizinische Universität Wien
E-Mail: thomas.zelniker@meduniwien.ac.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Neu im Algorithmus zur Risikostratifikation bei Patient:innen mit Typ-2-Diabetes ist der SCORE2-Diabetes. Er ermöglicht nun eine genauere Abschätzung des kumulativen 10-Jahres-Risikos für kardiovaskuläre Ereignisse. Änderungen gibt es auch in der medikamentösen Behandlung von Menschen mit Diabetes, wobei allerdings das derzeit knappe Angebot an GLP-1-Rezeptoragonisten für viele ein Versorgungsdefizit unter laufender Therapie bedeuten kann.
Keypoints
-
„Diabesity“ repräsentiert eine globale Epidemie, welche sich in den kommenden Jahrzehnten weiter verschärfen wird und mit einem erheblichen Risiko für Herz-Kreislauf-Erkrankungen einhergeht.
-
Zur Risikostratifizierung und optimalen Behandlung empfehlen die Leitlinien bei allen Patient:innen mit kardiovaskulären Erkrankungen ein Screening für das Vorliegen eines Diabetes und umgekehrt bei allen Menschen mit Diabetes regelmäßige Untersuchungen hinsichtlich kardiovaskulärer Erkrankungen.
-
Zur Verringerung des kardiorenalen Risikos bei Menschen mit Typ-2-Diabetes und chronischer Niereninsuffizienz sind RAAS-Hemmer, SGLT2-Inhibitoren und Finerenon zentrale Behandlungsstrategien.Die regelmäßige Überprüfung der glomerulären Filtrationsrate und der Harn-Albumin-Kreatinin-Ratio ist essenziell.
Einleitung
„Diabesity”, ein Neologismus aus „Dia- betes“ und „Obesity“, beschreibt eine globale Epidemie, die nicht nur eine erhebliche Belastung für Betroffene, sondern auch für das Gesundheitssystem darstellt. Nach Angaben der Weltgesundheitsorganisation (WHO) waren im Jahr 2016 weltweit 650 Millionen Erwachsene (13%) von Adipositas betroffen; in Österreich lag die Prävalenz bei etwa 17% der über 15-Jährigen.1 Angesichts des globalen Anstiegs der Adipositaszahlen könnten bis zum Jahr 2040Patient:innen mit Typ-2-Diabetes bis zu 8% der weltweiten Bevölkerung ausmachen, wobei eine Diabeteserkrankung ein erheblich erhöhtes Risiko für kardiorenale Ereignisse darstellt.2
Ein vermehrtes Bewusstsein in der Bevölkerung, Früherkennung, Lebensstilmodifikation sowie wirksame (medikamentöse oder chirurgische) Therapien bilden die Säulen eines erfolgreichen Behandlungskonzepts, um die Entwicklung kardiovaskulärer Erkrankungen hintanzuhalten. Die überarbeiteten Leitlinien für Diabetes der Europäischen Gesellschaft für Kardiologie (ESC)3 bieten umfangreiche Empfehlungen zu Screening, Diagnose, Risikostratifizierung, Prävention und Behandlung diabetesassoziierter kardiorenaler Begleiterkrankungen.
Individuelle Risikostratifizierung
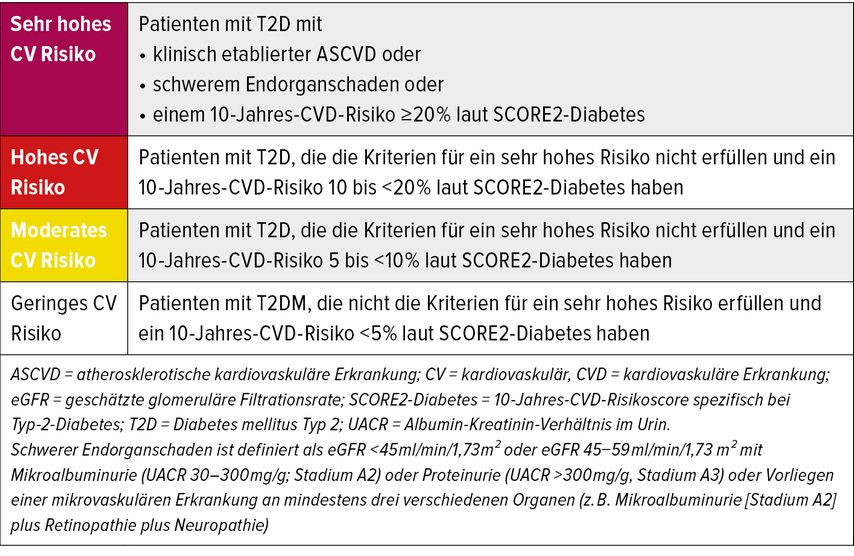
Die ESC-Leitlinien empfehlen für alle Patient:innen mit Diabetes eine detaillierte Risikostratifizierung, um das 10-Jahres-Risiko für kardiovaskuläre Ereignisse abzuschätzen. Patient:innen mit Typ-2-Diabetes fallen in eine der vier folgenden Kategorien: sehr hohes, hohes, moderates oder geringes kardiovaskuläres Risiko (Tab. 1).1 In die Risikoabschätzung geht der neu eingeführte SCORE2-Diabetes ein. Der SCORE2-Diabetes kann für Primärpräventionspatient:innen über 40 Jahre angewandt werden. Er steht als App online zur Verfügung4 und integriert klassische Risikofaktoren wie Alter, Geschlecht, Blutdruck, Rauch- und Lipidstatus mit diabetesspezifischen Parametern wie HbA1c, Alter bei der Erstdiagnose undgeschätzten glomulären Filtrationsrate (eGFR), kalibriert auf die jeweiligen europäischen Länder.
Lebensstilmodifikation
Eckpfeiler der „Diabesity“-Behandlung ist zunächst eine multifaktorielle Lebensstilmodifikation. Die Daten des Look-AHEAD-Trials5 konnten eindrucksvoll zeigen, dass bei Menschen mit Adipositas und Typ-2-Diabetes eine professionell gestützte Intervention, bestehend aus Gewichtsreduktion durch Kaloriendefizit sowie körperliche Aktivität, im Vergleich zu einer Diabetes- und Ernährungsberatung alleine zu einer signifikanten Reduktion kardiovaskulärer Risikofaktoren führt. Insbesondere eine Abnahme des Körperfettanteils war mit einem niedrigeren Risiko für die Entwicklung einer Herzinsuffizienz mit reduzierter oder auch erhaltener Ejektionsfraktion assoziiert.6 Die Leitlinien empfehlen außerdem eine mediterrane oder pflanzliche Ernährungsweise mit einem hohen Anteil an ungesättigten Fettsäuren.8 Speziell bei Patient:in-nen mit Adipositas und Herzinsuffizienz verringert eine proteinreiche Diät das Auftreten von kardiovaskulären Risikofaktoren wie erhöhten HbA1c-Werten, Hyperlipidämie und arterieller Hypertonie.9 Auf eine eingeschränkte Salzaufnahme sollte insbesondere bei Hypertonie geachtet werden.10 Hinsichtlich der körperlichen Aktivität lauten die Empfehlungen zur Durchführung von Krafttraining mindestens zweimal wöchentlich zusätzlich zum Ausdauertraining im Ausmaß vonzumindest 75 Minuten mit starker Intensitätoder bis 150 Minuten mit moderater Intensität wöchentlich.11
Therapie
Medikamentöse Therapie
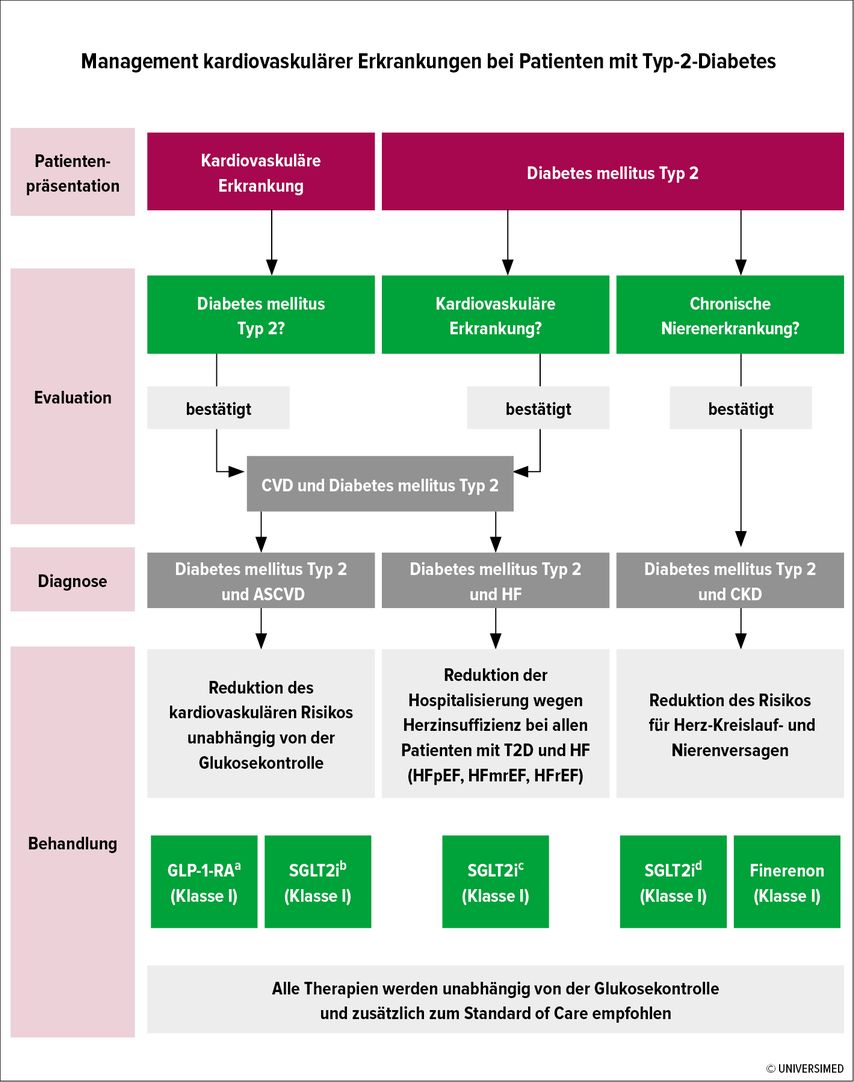
Unabhängig vom HbA1c-Wert wird von den ESC-Leitlinien zur Reduktion des kardiovaskulären Risikos Menschen mit Diabetes mit einem hohen kardivaskulären Risiko der Einsatz von SGLT-2-Inhibitoren (SGLT2i) und GLP-1-Rezeptoragonisten (RA) empfohlen (Abb. 1). Dies entspricht auch den Empfehlungen der europäischen sowie amerikanischen Fachgesellschaften für Diabetes.12 Insbesondere GLP-1-RA haben zusätzlich zur Blutzuckereinstellung einen ausgeprägten Effekt auf das Körpergewicht. Unter den in Österreich verfügbaren GLP-1-RA führt Semaglutid zur stärksten Gewichtsabnahme von 15%.13,14
Abb. 1: Management kardiovaskulärer Erkrankungen bei Patienten mit Typ-2-Diabetes: klinischer Ansatz und wichtige Empfehlungen. ASCVD = atherosklerotische kardiovaskuläre Erkrankung; CKD = chronische Nierenerkrankung; CVD = kardiovaskuläre Erkrankung; GLP-1-RA = Glucagon-like-peptid-1-Rezeptoragonist; HF = Herzinsuffizienz; HFmrEF = Herzinsuffizienz mit leicht reduzierter Ejektionsfraktion; HFpEF = Herzinsuffizienz mit erhaltener Ejektionsfraktion; HFrEF = Herzinsuffizienz mit reduzierter Ejektionsfraktion; s.c. = subkutan; SGLT2 = Natrium-Glucose-Cotransporter-2; T2D = Typ-2-Diabetes; aGLP-1-RAs mit nachgewiesenem kardiovaskulärem Nutzen: Liraglutid, Semaglutid s.c., Dulaglutid, Efpeglenatid; bSGLT2-Inhibitoren mit nachgewiesenem kardiovaskulärem Nutzen: Empagliflozin, Canagliflozin, Dapagliflozin, Sotagliflozin; cEmpagliflozin, Dapagliflozin, Sotagliflozin bei HFrEF; Empagliflozin, Dapagliflozin in HFpEF und HFmrEF; dCanagliflozin, Empagliflozin, Dapagliflozin (modifiziert nach N Marx et al. 2023)3
Die kürzlich im Rahmen des Kongresses der American Heart Association (AHA) präsentierte und parallel dazu im „New England Journal of Medicine“ publizierte SELECT-Studie untermauert die Relevanz der GLP-1-RA für die Prävention von kardiovaskulären Erkrankungen. In der Studie mit etwa 17600 Patient:innen ohne Diabetes mellitus mit einem BMI von ≥27kg/m2und atherosklerotisch-kardiovaskulärer Erkrankung (ASCVD) konnte unter Semaglutid (max. 2,4mg 1x/Woche subkutan) im Vergleich zu Placebo eine signifikante Reduktion des primären kombinierten Endpunkts bestehend aus Myokardinfarkt, Schlaganfall und kardiovaskulärem Tod beobachtet werden.15 Bemerkenswerterweise konnte auch eine Reduktion der Gesamtmortalität mit einer frühzeitigen Separation der Kaplan-Meier-Kurven (also noch vor den erwarteten kardioprotektiven Effekten durch eine Gewichtsabnahme) beobachtet werden.
In diesem Zusammenhang erwähnenswert sind auch die Ergebnisse der STEP-HFpEF-Studie, die bei Patient:innen mit Adipositas unter Semaglutid-Therapie nicht nur eine signifikante Gewichtsabnahme nach einem Jahr, sondern auch eine Verbesserung der Herzinsuffizienz-Symptomatik und körperlichen Leistungsfähigkeit im Vergleich zu Placebo zeigen konnten.16
Der einzige oral verfügbare GLP-1-RA Rybelsus (Semaglutid) ist derzeit in Europa nur für die Indikation Diabetes und in der niedrigen Dosierung von maximal 14mg 1x/Tag zugelassen. Die in der Fachzeitschrift „The Lancet“ veröffentlichte PIONEER-PLUS-Studie17 (max. 25mg bzw. 50mg 1x/Tag) lässt auf eine baldige Verfügbarkeit auch für Adipositas hoffen. Daten zum kardiovaskulären Outcome wurden bisher allerdings noch nicht veröffentlicht.
Ein weiteres vielversprechendes Medikament zur Behandlung von „Diabesity“ ist der duale GLP-1 und GIP-Agonist Tirzepatid („Mounjaro“; max. 15mg 1x/Woche subkutan), welcher zu einer Gewichtsreduktion von 15–20% führen kann.18 Das Präparat steht Menschen mit Diabetes in der EU derzeit grundsätzlich zur Verfügung, eine Zulassung bei Adipositas ohne Diabetes ist bei der europäischen Zulassungsbehörde EMA eingereicht. Daten zum Outcome hinsichtlich einer kardiovaskulären Risikoreduktion liegen derzeit nicht vor.
Weitere duale bzw. Triple-Agonisten befinden sich derzeit in Entwicklung.
Lieferengpass bei GLP-1-RA
Nicht zuletzt aufgrund prominenter Unterstützung aus Hollywood und des entsprechenden medialen Echos kam es in den letzten Monaten sukzessive zu einer weltweiten Verknappung an GLP-1-RA, welche maßgeblich von der gesteigerten Nachfrage als „Spritze zum Abnehmen“ getragen wird. Als kritisch zu betrachten gilt, dass durch die nicht indikationskonforme Verschreibung potenziell ein Versorgungsdefizit für Menschen mit Diabetes entsteht. Ein ungeplanter, nicht ärztlich abgestimmter Therapieabbruch einer laufenden GLP-1-RA-Therapie kannschwerwiegende gesundheitsschädliche Auswirkungen haben. Gleichzeitig häufen sich global die Berichte über gefälschte Präparate von Großhändlern aus Österreich und Deutschland. Es ist daher zu hoffen, dass durch rasche Zulassung und Bereitstellung neuer Substanzen die Verfügbarkeit sowohl für Diabetes als auch Adipositas zukünftig gewährleistet wird.
Bariatrische Operation
Nach Ausschöpfen aller Maßnahmen zur Lebensstilmodifikation sowie der medikamentösen Therapie sollte bei unzureichender Gewichtskontrolle von Patient:innen mit einem BMI ≥35kg/m2 eine bariatrische Operation in Erwägung gezogen werden. Diese Empfehlung basiert unter anderem auf einer großen, retrospektiven Fall-Kontroll-Studie von etwa 2600 Patient:innen mit Adipositas, bei denen die bariatrische Chirurgie mit einer geringeren Inzidenz von kardiovaskulären Events assoziiert war.21 Dennoch sollte dahingehend eine strenge Indikationsstellung erfolgen, da das Nebenwirkungsprofil teilweise deutlich ausgeprägt ist, OP-Kapazitäten begrenzt sind und Daten randomisiert-kontrollierter Studien fehlen.
Diabetische Nephropathie
Ein weiterer wichtiger Fokus der ESC-Leitlinie liegt auf der Behandlung der chronischen Niereninsuffizienz, sodass bei Menschen mit Diabetes regelmäßig neben der eGFR auch die Harn-Albumin-Kreatinin-Ratio bestimmt werden sollten. Zur Behandlung steht neben den ACE-/Angiotensinrezeptorblockern sowie SGLT2i nun der nichtsteroidale Mineralkortikoid-Rezeptorantagonist Finerenon zur Verfügung.19
Durch eine Presseaussendung zur FLOW-Studie (Semaglutid vs. Placebo bei Diabetiker:innen mit Niereninsuffizienz) wurde soeben öffentlich bekannt, dass diese aufgrund der überzeugenden Effektivität in Bezug auf renale und kardiovaskuläre Endpunkte frühzeitig beendet wurde.20 Die endgültigen Studienergebnisse werden voraussichtlich im ersten Halbjahr 2024 präsentiert.
Literatur:
1 Brix JM et al.: [Overweight and obesity in adults: general principles of treatment and conservative management]. Wien Klin Wochenschr 2023; 135(Suppl 6): 706-20 2 Arnold Ng CT et al.: Diabesity: the combined burden of obesity and diabetes on heart disease and the role of imaging. Nat Rev Cardiol 2021; 18(4): 291-304 3 Marx N et al.: 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes. Eur Heart J 2023; 44(39): 4043-4140 4 ESC SCORE2-Diabetes App (2023). https://www.escardio.org/Education/ESC-Prevention-of-CVD-Programme/Risk-assessment/esc-cvd-risk-calculation-app . Accessed on 05.11.2023 5 Wing RR et al.: Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes. N Engl J Med 2013; 369(2): 145-54 6 Patel KV et al.: Association of baseline and longitudinal changes in body composition measures with risk of heart failure and myocardial infarction in type 2 diabetes: findings from the look AHEAD trial. Circulation 2020; 142(25): 2420-30 7 Wills AC et al.: Cardiorespiratory fitness, BMI, mortality, and cardiovascular disease in adults with overweight/obesity and type 2 diabetes. Med Sci Sports Exerc 2022; 54(6): 994-1001 8 Delgado-Lista J et al.: Long-term secondary prevention of cardiovascular disease with a Mediterranean diet and a low-fat diet (CORDIOPREV): a randomised controlled trial. Lancet 2022; 399(10338): 1876-85 9 Evangelista LS et al.: High-protein vs. standard-protein diets in overweight and obese patients with heart failure and diabetes mellitus: findings of the Pro-HEART trial. ESC Hear Fail 2021; 8(2): 1342-8 10 He FJ et al.: Salt reduction to prevent hypertension and cardiovascular disease: JACC state-of-the-art review. J Am Coll Cardiol 2020; 75(6): 632-47 11 Wahid A et al.: Quantifying the association between physical activity and cardiovascular disease and diabetes: asystematic review and meta-analysis. J Am Heart Assoc 2016; 5(9): e002495 12 Davies MJ et al.: Management of hyperglycemia in type 2 diabetes, 2022. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2022; 45(11): 2753-86 13 Rubino DM et al.: Effect of weekly subcutaneous semaglutide vs daily liraglutide on body weight in adults with overweight or obesity without diabetes: the STEP 8 randomized clinical trial. JAMA 327(2): 138-50 14 Pratley RE et al.: Semaglutide versus dulaglutide once weekly in patients with type 2 diabetes (SUSTAIN 7): a randomised, open-label, phase 3b trial. Lancet Diabetes Endocrinol 2018; 6(4): 275-86 15 Lincoff AM et al.: Semaglutide and cardiovascular outcomes in obesity without diabetes. N Engl J Med 2023; Nov 11. doi: 10.1056/NEJMoa2307563. Online ahead of print. 16 Kosiborod MN et al.: Semaglutide in patients with heart failure with preserved ejection fraction and obesity. N Engl J Med 2023: 389(12): 1069-84 17 Aroda VR et al.: Efficacy and safety of once-daily oral semaglutide 25 mg and 50 mg compared with 14 mg in adults with type 2 diabetes (PIONEER PLUS): a multicentre, randomised, phase 3b trial. Lancet 2023; 402(10403): 693-704 18 Jastreboff AM et al.: Tirzepatide once weekly for the treatment of obesity. N Engl J Med 2022; 387(15): 1434-35 19 Agarwal R et al.: Cardiovascular and kidney outcomes with finerenone in patients with type 2 diabetes and chronic kidney disease: the FIDELITY pooled analysis. Eur Heart J 2022; 43(6): 474-84 20 Novo Nordisk: Press Release for the FLOW Trial 2023; https://www.novonordisk.com/content/nncorp/global/en/news-and-media/news-and-ir-materials/news-detailshtml?id=166327 . Accessed on 05.11.2023 21 Doumouras AG et al.: Bariatric surgery and cardiovascular outcomes in patients with obesity and cardiovascular disease: apopulation-based retrospective cohort Study. Circulation 2021; 143(15): 1468-80
Das könnte Sie auch interessieren:
Asbestbedingtes Larynx- und Lungen-karzinom – Primär- oder Sekundärtumor?
Im Folgenden wird der Fall eines deutschen Facharbeiters vorgestellt, der während seiner Berufstätigkeit asbesthaltigen Stäuben ausgesetzt war und dadurch an einem Plattenepithelkarzinom ...
Alpha-1-Antitrypsin-Mangel: blinder Fleck auch in der Pneumologie?
Der Alpha-1-Antitrypsinmangel (AATM) gilt als seltene genetische Erkrankung und betrifft überwiegend die Lunge und die Leber,jedoch mithoher klinischer Variabilität. Doch AATM ist nicht ...
Sjögren-Syndrom: ein Update
Prof. Dr. Stephan Gadola, MD, PhD, gab im Rahmen der Webinar-Reihe von Rheuma Schweiz einen Überblick über aktuelle Diagnose- und Klassifikationskriterien des Sjögren-Syndroms (SjS), ...