Chutes chez les personnes âgées: elles sont d’issue potentiellement fatale, mais aussi évitables
Auteur:
Dr méd. Gregor Freystätter
Clinique universitaire de gériatrie
Hôpital Triemli de Zurich
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Les chutes chez les personnes âgées sont fréquentes et peuvent avoir de graves conséquences, mais elles ne sont souvent pas signalées par les personnes concernées en raison d’un sentiment de honte et de troubles cognitifs. Les causes sont généralement multifactorielles. Une identification et un traitement précoces des facteurs de risque respectifs peuvent prévenir ces chutes. C’est pourquoi il est recommandé d’interroger les personnes âgées au moins une fois par an sur les chutes et d’évaluer le risque de chute.
Keypoints
-
Les chutes chez les personnes âgées sont fréquentes et peuvent avoir de graves conséquences sur la santé, mais elles ne sont souvent pas signalées par les personnes concernées.
-
C’est pourquoi il est recommandé d’interroger les personnes âgées au moins une fois par an sur les chutes et d’évaluer le risque de chute.
-
Les causes sont généralement multifactorielles. Il est donc conseillé de procéder à une évaluation multifactorielle des chutes comme base d’un plan de traitement personnalisé.
-
Pour prévenir les chutes, il est généralement recommandé de pratiquer 150 à 300 minutes d’activité physique d’intensité modérée par semaine. Cela a en outre un effet positif sur la santé physique et psychique.
-
En cas de risque élevé, il convient de prescrire un programme d’entraînement physiothérapeutique de l’équilibre et de la coordination.
La chute est la cause d’accident la plus fréquente dans le temps libre et responsable de près de 1700 décès par an en Suisse, selon le Bureau de prévention des accidents (BPA). 95% des chutes d’issue fatale concernent des personnes âgées de plus de 64 ans.1
Les personnes âgées sont particulièrement à risque
Près d’une personne sur trois âgée de plus de 65 ans et une personne sur deux âgée de plus de 80 ans fait une chute au moins une fois par an. Les résidents des établissements médico-sociaux font une chute environ deux fois par an. Les personnes âgées sont en outre particulièrement touchées par les conséquences: jusqu’à 40% développent une peur de la chute, environ 5% des chutes provoquent une fracture, dont environ 1% une fracture de la hanche. Cela s’accompagne souvent d’un retrait social, d’une diminution de la mobilité, d’hospitalisations, d’une perte d’autonomie et d’une mortalité accrue.
C’est pourquoi un dépistage précoce est indiqué pour évaluer le risque de chute chez les personnes âgées. En cas de risque élevé, une évaluation multifactorielle est recommandée pour identifier et traiter les facteurs de risque existants.
Physiopathologie des chutes
Les chutes sont dues à des changements physiologiques liés à l’âge qui sont aggravés par de nombreux facteurs de risque intrinsèques comme extrinsèques. Ces changements comprennent des dysfonctionnements des systèmes visuel, proprioceptif et vestibulaire, une diminution de la masse et de la force musculaires ainsi que de la sensibilité des barorécepteurs et de la compliance vasculaire. Ils entraînent une diminution des réactions lorsqu’une personne âgée est confrontée à des facteurs externes ou inattendus, tels qu’un risque de trébuchement. Les comorbidités, notamment les maladies neurologiques et les troubles neurocognitifs comme la démence, ralentissent davantage les réactions et augmentent le risque de chute. En outre, les médicaments peuvent affecter l’équilibre et la coordination. Une évaluation clinique minutieuse est donc nécessaire afin d’identifier et de traiter les facteurs sous-jacents à la chute.
Traitement en fonction du risque de chute
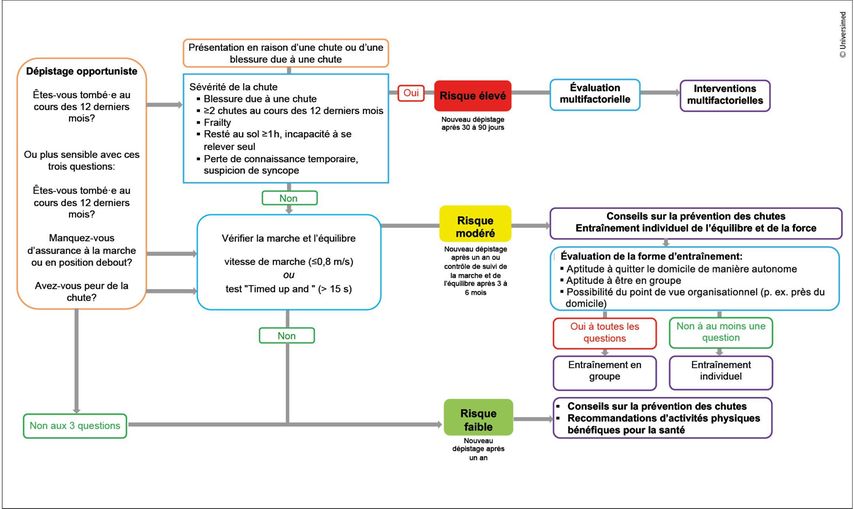
Les «World guidelines for falls prevention and management for older adults» ont été publiées en 2022.2 Sur la base de ces directives, la Bundesinitiative Sturzprävention (BIS; Initiative fédérale allemande pour la prévention des chutes) a publié un algorithme pour l’identification et la prévention du risque de chute chez les personnes âgées vivant à domicile (Fig.1).3 Il est recommandé d’interroger toutes les personnes âgées au moins une fois par an sur les chutes. On peut en outre demander à la personne si elle manque d’assurance à la marche et si elle a peur de la chute.Si une chute ou une blessure due à une chute a motivé la consultation médicale, il convient de demander une évaluation multifactorielle pour déterminer la cause de la chute. Cette évaluation est généralement réalisée par des professionnels de la santé expérimentés dans la prévention des chutes, par exemple lors de consultations de gériatrie ou dans les cliniques ambulatoires de prévention des chutes. La médecine de premier recours joue un rôle central: d’une part, les médecins de premier recours sont souvent le premier point de contact des personnes âgées souffrant de blessures dues à une chute et, d’autre part, ils reçoivent tous les résultats de santé de leurs patients et peuvent initier des examens ainsi que des traitements complémentaires. Il est donc essentiel qu’ils aient connaissance de l’évaluation multifactorielle des chutes et des services locaux.
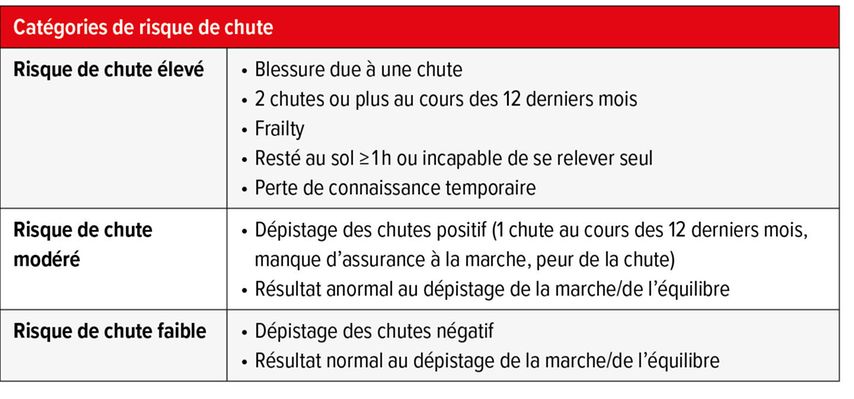
Il est important d’évaluer le risque de chutepour savoir si des examens complémentaires sont nécessaires et pour mettre en place des mesures individuelles de prévention des chutes. Le Tableau 1 fournit une vue d’ensemble des catégories de risque de chute.
Les personnes âgées qui ont fait deux chutes ou plus au cours des douze derniers mois, qui ont eu une blessure due à une chute ou qui sont restées au sol pendant au moins une heure après une chute, qui présentent une «frailty» ou qui ont temporairement perdu connaissance ont un risque élevé de chute et doivent faire l’objet d’une évaluation multifactorielle des chutes.
Le risque est modéré chez les personnes qui manquent d’assurance à la marche ou ont peur de la chute et chez qui on observe un ralentissement de la vitesse de marche ou des troubles de l’équilibre. Elles doivent bénéficier d’un entraînement physiothérapeutique individuel de l’équilibre et de la force.
Le risque est faible chez les personnes âgées qui n’ont fait aucune chute au cours des douze derniers mois, qui ne manquent pas d’assurance à la marche et qui n’ont pas peur de la chute. Elles doivent recevoir des conseils sur la prévention des chutes et des recommandations sur les activités physiques bénéfiques pour la santé.
Évaluation multifactorielle des chutes
Les personnes qui se présentent avec une blessure due à une chute et les personnes à risque de chute élevé (Tab.1) doivent faire l’objet d’une évaluation multifactorielle. Afin d’identifier au mieux les facteurs à l’origine de la chute, il est essentiel de procéder à une anamnèse aussi approfondie que possible, avec saisie des activités avant la chute, des symptômes précipitants et, idéalement, d’une anamnèse des proches.
De même, il faut toujours demander s’il y a eu une perte de connaissance. Le cas échéant, il faut distinguer s’il s’agit d’une perte de connaissance dans le cadre d’un traumatisme crânien ou d’une perte de connaissance sans traumatisme. L’hypotension orthostatique est une cause fréquente de syncope chez les personnes âgées. Les arythmies sont à l’origine d’environ 10% des chutes indéterminées.4 Le test de Schellong doit être utilisé comme examen à bas seuil dans le cadre de l’évaluation des chutes. L’European Society of Cardiology (ESC) recommande de procéder à un examen pour détecter une syncope en cas de chute indéterminée et en l’absence de trébuchement ou d’une explication évidente.4
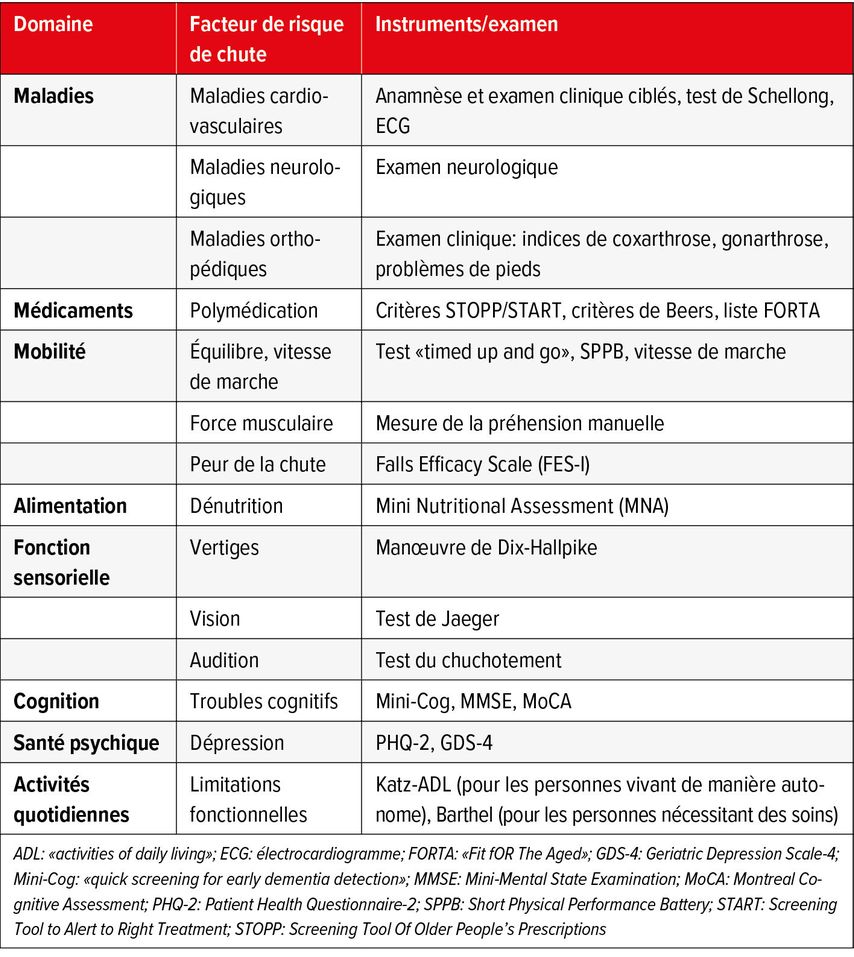
L’objectif premier de l’évaluation des chutes est d’identifier les principaux facteurs de risque de chute modifiables. Le Tableau 2 fournit une vue d’ensemble des instruments d’évaluation et des examens possibles.
L’évaluation multifactorielle des chutes comprend les domaines suivants: maladies cardiovasculaires, neurologiques et orthopédiques, médicaments, marche et équilibre, force musculaire, peur de la chute, alimentation, vertiges, vision et audition, présence d’un trouble cognitif ou d’une dépression. Dans le cadre de l’évaluation des chutes, il convient également de demander le point de vue de la personne concernée sur les chutes, leurs causes et la prévention afin d’établir un plan de prévention aussi efficace que possible.
Dans la pratique quotidienne, le test «timed up and go», qui consiste à mesurer le temps nécessaire à une personne pour se lever de la chaise, marcher 3 mètres à sa vitesse de marche normale, faire demi-tour à un repère, revenir à la chaise et se rasseoir, convient pour une évaluation rapide de la marche et de l’équilibre. Des valeurs supérieures à 15 secondes sont anormales et doivent donner lieu à la prescription d’un programme d’entraînement physiothérapeutique.2
Médicaments
Les médicaments contribuent aux chutes en raison d’effets secondaires tels que l’hypotension orthostatique, la fatigue, la sédation, les vertiges. En cas de chute, il convient donc de toujours vérifier les indications et les effets secondaires éventuels de chaque médicament. Les «fall-risk increasing drugs» (FRIDs) doivent être supprimés dans la mesure du possible, ce qui n’est souvent que partiellement réalisable dans la pratique. Cela inclut les antihypertenseurs, les antiarythmiques, les anticholinergiques, les sédatifs/hypnotiques, les antipsychotiques, les antidépresseurs, les opioïdes et les anti-inflammatoires non stéroïdiens. Les outils suivants sont utiles pour vérifier les médicaments des personnes âgées: les critères STOPP-START5, les critères de Beers ou la liste FORTA. En principe, chez les personnes âgées, il faut également prendre en compte l’espérance de vie restante estimée et le délai nécessaire pour obtenir le bénéfice escompté d’un médicament.
Trouble cognitif et chutes
La démence et le trouble cognitif léger doublent le risque de chute et de blessure due à une chute, telles que les fractures de la hanche et les traumatismes crâniens.2 Les déficits des fonctions exécutives, mais aussi de l’attention et de l’orientation spatiale, sont associés aux chutes. C’est pourquoi l’évaluation multifactorielle des chutes comprend également des tests cognitifs comme le Montreal Cognitive Assessment (MoCA).
Gestion et interventions
Risque de chute faible
Selon les World Fall Guidelines, les personnes âgées présentant un risque de chute faible doivent pratiquer chaque semaine 150 à 300 minutes d’activité physique d’intensité modérée ou 75 à 150 minutes d’activité physique d’intensité soutenue.2 Cela permet de lutter contre le déconditionnement et le développement de la «frailty», de la sarcopénie et des maladies cardiovasculaires, ainsi que de réduire le risque de chute.
Risque de chute modéré
Les personnes âgées présentant un risque de chute modéré doivent bénéficier d’un entraînement physiothérapeutique individuel de l’équilibre et de la force.2 Si une visite autonome de l’unité thérapeutique est possible et en l’absence de résultat cognitif ou psychique anormal évident, un entraînement en groupe est recommandé, sinon un entraînement individuel.3
Risque de chute élevé
Les personnes à risque de chute élevé doivent recevoir un plan de traitement personnalisé basé sur l’évaluation multifactorielle des chutes, avec des interventions multifactorielles en fonction des facteurs de risque identifiés.2 Il est important de prendre en compte, d’une part, les préférences et les ressources de chaque personne et, d’autre part, les autres syndromes gériatriques afin d’établir un plan réalisable. Une bonne collaboration interdisciplinaire et interprofessionnelle est essentielle.
Perspectives
En raison de l’évolution démographique ainsi que de l’augmentation de la multimorbidité avec l’âge et de la polymédication associée, il faut s’attendre à une augmentation des chutes et des blessures dues à une chute. Le système de santé est donc confronté à de grands défis. Les technologies numériques, les systèmes de domotique et la télémédecine sont les services de santé de l’avenir, qui visent à détecter et à prévenir de manière précoce la diminution de la mobilité et les chutes, en permettant par exemple des programmes d’activité physique et des consultations de télémédecine.
Remerciement:
Je tiens à remercier le Pr Dr méd. Robert Theiler pour sa relecture critique et ses commentaires.
Littérature:
1 Bureau de prévention des accidents (BPA): Éviter les chutes: personne n’est à l’abri d’une chute. https://www.bfu.ch/fr/dossiers/chutes ; dernier accès le 09/09/2025 2 Montero-Odasso M et al.: World guidelines for falls prevention and management for older adults: a global initiative. Age Ageing 2022; 51: afac205 3 Gross M et al.: Update der Empfehlungen der Bundesinitiative Sturzprävention – Identifizierung und Prävention des Sturzrisiko bei älteren zu Hause lebenden Menschen. Z Gerontol Geriatr 2023; 56: 448-457 4 Brignole M et al.: 2018 ESC Guidelines for the diagnosis and management of syncope. Eur Heart J 2018; 39: 1883-948 5 O’Mahony D et al.: Screening Tool Of Older People’s Prescriptions (STOPP). Screening Tool to Alert to Right Treatment (START). https://www.cgakit.com/stopp-start-v3 ; dernier accès le 22/07/2025
Das könnte Sie auch interessieren:
Thérapies physiques en cas d’arthrite – nécessaires et utiles?
Le traitement des maladies articulaires rhumatismales inflammatoires a profondément évolué au cours des deux dernières décennies grâce à l’introduction de médicaments innovants: ...
Traitement des nodules thyroïdiens symptomatiques
La prévalence des nodules thyroïdiens est élevée dans le monde entier. Une méta-analyse a également montré que leur prévalence avait augmenté.1 Quels nodules thyroïdiens nécessitent un ...
Cancer du rein – stratégies actuelles et perspectives thérapeutiques futures
Les carcinomes rénaux non à cellules claires (non-ccRCC) sont pris en charge selon les mêmes standards que les carcinomes rénaux à cellules claires (ccRCC), mais les résultats ...