Lipidtherapie bei Menschen mit HIV
Autorin:
Dr. med. Anja Vogt
Medizinische Klinik und Poliklinik IV
Klinikum der Ludwig-Maximilians-Universität München
E-Mail: anja.vogt@med.uni-muenchen.de
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Patienten mit Human-Immunodeficiency-Virus(HIV)-Infektion haben ein erhöhtes Risiko für Atherosklerose-bedingte kardiovaskuläre Krankheiten. Zusätzlich können die antiretrovirale Therapie und die hochaktive antiretrovirale Therapie zu einer Verschlechterung der Lipidwerte und damit zu einer weiteren Erhöhung des kardiovas-kulären Risikos führen.1 Das individuelle Lipidmanagement ist also entscheidend für die Reduktion des kardiovaskulären Risikos, hierbei besteht grosses Verbesserungspotenzial.
Keypoints
-
Menschen mit HIV weisen ein deutlich erhöhtes Risiko für kardiovaskuläre Erkrankungen auf.
-
Kardiovaskuläre Risikofaktoren sollten bei allen Betroffenen bestimmt werden.
-
Die Therapie sollte frühzeitig, Zielwert-orientiert und dauerhaft erfolgen.
-
Die häufig erhöhten Triglyzeride werden vorallem durch die Anpassung der Lebensstilfaktoren gesenkt.
-
Die Senkung von LDL-Cholesterin mittels Statinen, Ezetimib und PCSK9-Inhibitoren ist effektiv und reduziert kardiovaskuläre Ereignisse signifikant. Interaktionen müssen beachtet werden.
-
Auch Menschen mit HIV-Krankheiten sind bezüglich der kardiovaskulären Präventionunterversorgt. Es besteht ein grosses Potenzial, Herz-Kreislauf-Ereignisse durch die Lipidtherapie zu reduzieren.
Hintergrund
Studien zeigen, dass das relative Risiko für kardiovaskuläre Krankheiten bei HIV-infizierten Personen im Vergleich zu nicht infizierten Individuen um den Faktor 1,6 und unter ART auf das Doppelte steigt.2–4
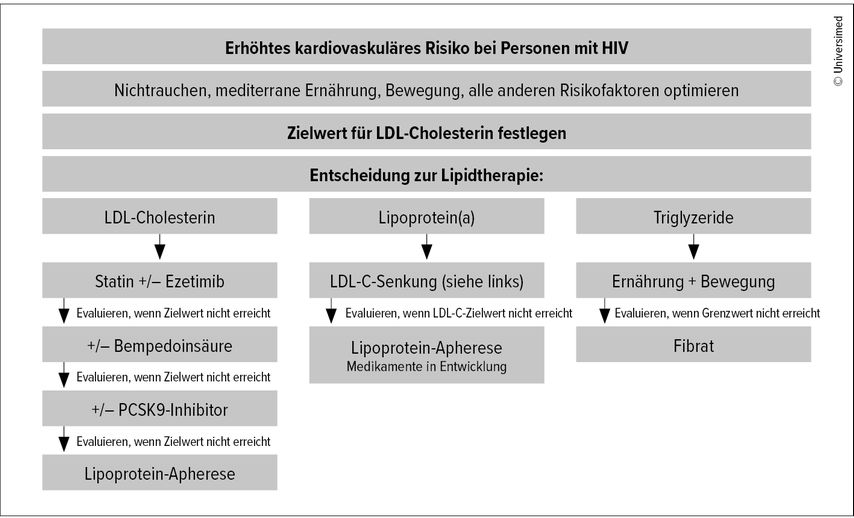
Gemäss der European AIDS Clinical Society (EACS) sollten die Lipidwerte bei der Diagnosestellung von HIV, vor dem Beginn der antiretroviralen Therapie und danach regelmässig überprüft werden.5 Hinsichtlich der LDL-Cholesterin(LDL-C)-Zielwerte übernimmt die aktuelle EACS-Leitlinie die Zielwerte der Leitlinie der European Society of Cardiology/European Atherosclerosis Society (ESC/EAS): <3,0mmol/l für niedriges Risiko, <2,6mmol/l für moderates Risiko, <1,8mmol/l für hohes Risiko und <1,4mmol/l für sehr hohes Risiko.6 Im Gegensatz dazu empfehlen die ESC/EAS-Leitlinien bei HIV-Patienten grundsätzlich den LDL-C-Zielwert von <1,8mmol/l.6 Neben der Empfehlung von Lebensstiländerungen und der eventuellen Anpassung der (hochaktiven) antiretroviralen Therapie ([HA]ART) raten beide Leitlinien dazu, als Erstes Statine einzusetzen. Zur Senkung von Lipoprotein(a) (Lp[a]) werden Medikamente entwickelt. Aktuell wird bei erhöhtem Lp(a) empfohlen, alle anderen Risikofaktoren, insbesondere LDL-C, zu verbessern.7 Bei Höchstrisikopatienten sollte die Lipoprotein-Apherese evaluiert werden.
Die Optimierung der Lebensstilfaktoren (Nichtrauchen, Essen & Trinken, Bewegung) ist für alle wichtig und insbesondere, um die Triglyzeride (TG; Grenzwert <1,7mmol/l) zu senken und konsekutiv HDL-Cholesterin zu verbessern.
Zur Senkung von LDL-C stehen mehrere Substanzklassen zur Verfügung (Abb.1). Die TG-senkende Therapie mit einem Fibrat ist selten erforderlich. Die Wahl und die Dosierung der Lipidsenker müssen abgewogen werden, um Interaktionen mit der (HA)ART zu vermeiden (Interaktionsrechner). Simvastatin und Lovastatin sind aufgrund ihres Interaktionspotenzials grundsätzlich kontraindiziert. Bei Atorvastatin und Rosuvastatin muss je nach spezifischer HIV-Therapie die Dosis angepasst werden. Optimal ist Pitavastatin, das kein Interaktionspotenzial aufweist und sich somit ideal für die Behandlung von HIV-Patienten eignet. Pitavastatin ist das 7. Statin, das weltweit vermarktet wird. Der Abbau erfolgt primär via Glukuronidierung und Elimination als inaktives Lakton, der Abbau über Cytochrom-P450-Enzyme ist bedeutungslos, woraus sich das ausgezeichnete pharmakokinetische Verträglichkeitsprofil bei HIV-Patienten ergibt.8
Aktuelle Studien
Die Phase-III-Studie «Pitavastatin to Prevent Cardiovascular Disease in HIV Infection» («Randomized Trial to Prevent Vascular Events in HIV»; REPRIEVE)9 unterstreicht eindrucksvoll sowohl die Vorteile von Pitavastatin als auch den Benefit der lipidsenkenden Therapie für HIV-Patienten mit nominell niedrigem oder moderatem kardiovaskulärem Risiko. Es wurden 7769 HIV-Patienten zwischen 40 und 75 Jahren mit stabiler antiretroviraler Therapie und mit niedrigem bis moderatem Atherosklerose-bedingtem kardiovaskulärem Risiko eingeschlossen (medianer 10-Jahres-Atherosclerotic-Cardiovascular-Disease[ASCVD]-Score: 4,5%). Patienten mit Statintherapie oder atherosklerotischer kardiovaskulärer Krankheit wurden ausgeschlossen. Alle Patienten erhielten Informationen zu Lebensstiländerungen und täglich entweder 4mg Pitavastatin oder Placebo. Die Therapieadhärenz war sehr gut: >80% der Patienten hatten eine «exzellente» oder «sehr gute» Therapieadhärenz, >95% mindestens eine «gute». Der primäre Endpunkt war das Auftreten eines schwerwiegenden kardiovaskulären Ereignisses («major adverse cardiovascular event»; MACE), das als Kombination von kardiovaskulärem Tod, Myokardinfarkt, Krankenhausaufenthalt wegen instabiler Angina pectoris, Schlaganfall, transitorischer ischämischer Attacke, peripherer arterieller Ischämie, Revaskularisation oder Tod aus ungeklärter Ursache definiert wurde.
Nach einem medianen Follow-up von 5,1 Jahren wurde die Studie aufgrund der hohen Wirksamkeit frühzeitig beendet. Die Pitavastatin-Gruppe zeigte eine signifikant niedrigere Rate an MACE (4,81 vs. 7,32 Ereignisse pro 1000 Personenjahre; Hazard-Ratio [HR]: 0,65). Auch bei der Analyse «MACE oder Tod» schnitt die Pitavastatin-Kohorte mit einer HR von 0,79 signifikant besser ab. Diese Effekte blieben auch nach Adjustierung für kardiovaskuläre Risikofaktoren, demografische Patientencharakteristika und HIV-assoziierte Faktoren bestehen. LDL-C wurde unter Pitavastatin von 2,77mol/l auf 1,91mol/l (Median) gesenkt, während es im Placeboarm nahezu unverändert blieb (von 2,74mmol/l auf 2,72mmol/l). Im Hinblick auf Nebenwirkungen zeigten beide Studienarme eine nahezu identische Rate an schwerwiegenden, nicht tödlichen unerwünschten Ereignissen. Allerdings wurde in der Pitavastatin-Gruppe eine etwas höhere Rate an Diabetes mellitus (definiert als diagnostizierter Diabetes mit Initiierung antidiabetischer Medikation) beobachtet. Ausserdem traten Myalgien/Myopathien ebenfalls häufiger unter Pitavastatin auf, wobei signifikante Myopathien/Myalgien, Rhabdomyolysen oder Leberfunktionsstörungen in beiden Gruppen vergleichbar waren und sehr selten auftraten.
Eine Studie zur Häufigkeit der Verschreibung von Statinen zeigt eine erschreckende Versorgungslücke bei HIV-Patienten.10 Trotz des schon lange bekannten erhöhten Risikos für ASCVD bei dieser Population bekamen von den 440 Teilnehmern, bei denen gemäss Richtlinien die Statintherapie indiziert ist (ASCVD, DM und hohes LDL-C, sehr hohes LDL-C, SCORE ≥7,5%), lediglich 38,8% Statine verschrieben. Bei der vergleichsweise leicht zu identifizierenden ASCVD-Gruppe (n=40) waren es immerhin – aber nur – 62,5%, bei hohem SCORE nur noch 27,9%. Patienten mit niedrigem bis moderatem ASCVD-Risiko, für die die REPRIEVE-Studie ebenfalls einen deutlichen Nutzen zeigen konnte, wurden nicht untersucht.
Senkung von LDL-Cholesterin
Von den Statinen weist Pitavastatin das günstigste Interaktionsprofil auf. In Deutschland deckt der von den Krankenkassen übernommene Festbetrag nur einen Bruchteil der Kosten für Pitavastatin ab, sodass die Patienten den Grossteil der Kosten selbst finanzieren müssten. Im Alltag werden deswegen andere Statine bevorzugt. Bei reduzierter Statinverträglichkeit oder bei Nichterreichen des LDL-C-Zielwertes folgt die Kombination mit Ezetimib und als dritte Möglichkeit jene mit Bempedoinsäure. Wenn der Zielwert für LDL-C dann nicht erreicht ist, sollte die Hinzunahme (nicht der Ersatz) eines PCSK9-Inhibitors (Evolocumab und Alirocumab) erwogen werden.5 Für Evolocumab gibt es positive Daten hinsichtlich Effektivität und Verträglichkeit für Patienten mit HIV.11 Bei diesen Substanzen sind keine Interaktionen zu erwarten. Die Endpunktstudie mit Inclisiran (PCSK9-siRNA) läuft noch.
Diese hervorragenden therapeutischen Möglichkeiten zur Reduktion kardiovaskulärer Ereignisse sollten, vor allem bei Angst vor Nebenwirkungen, positiv vermittelt werden.12
Zusammenfassung
Personen mit HIV haben ein hohes kardiovaskuläres Risiko, das durch die antiretrovirale Therapie noch erhöht wird. Sogar bei nominell moderatem oder gar niedrigem kardiovaskulärem Risiko profitieren sie deutlich von der LDL-C-senkenden Therapie, und die Leitlinien empfehlen die Senkung von LDL-C. Das Mittel der ersten Wahl ist ein Statin. Um den Zielwert für LDL-C zu erreichen, sollte die Therapie mit den verschiedenen Substanzklassen individuell angepasst werden.
Literatur:
1 Riddler SA et al.: Impact of HIV infection and HAART on serum lipids in men. JAMA 2003; 289: 2978-82 2 Bavinger C et al.: Risk of cardiovascular disease from antiretroviral therapy for HIV: a systematic review. PLoS One 2013; 8: e59551 3 Hemkens LG, Bucher HC: HIV infection and cardiovascular disease. Eur Heart J 2014; 35: 1373-81 4 Islam FM et al.: Relative risk of cardiovascular disease among people living with HIV: a systematic review and meta-analysis. HIV Med 2012; 13: 453-68 5 Ambrosioni J et al.: Major revision version 12.0 of the European AIDS Clinical Society guidelines 2023. HIV Med 2023; 24: 1126-36 6 Mach F et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-88 7 Kronenberg F et al.: Lipoprotein(a) in atherosclerotic cardiovascular disease and aortic stenosis: a European Atherosclerosis Society consensus statement. Eur Heart J 2022; 43: 3925-46 8 Baker WL, Datta R: Pitavastatin: a new 3-hydroxy-3-methylglutaryl coenzyme a reductase inhibitor for the treatment of hyperlipidemia. Adv Ther 2011; 28: 13-27 9 Grinspoon SK et al.: Pitavastatin to prevent cardiovascular disease in HIV infection. N Engl J Med 2023; 389: 687-99 10 Wu PY et al.: Under-utilization of statins among people with HIV who were aged 40 years or older. J Microbiol Immunol Infect 2024; 57: 200-3 11 Boccara F et al.: Evolocumab treatment in patients with HIV and hypercholesterolemia/mixed dyslipidemia: BEIJERINCK study design and baseline characteristics. Am Heart J 2020; 220: 203-12 12 Vogt A: Statin intolerance-statin tolerance. Inn Med (Heidelb) 2023; 64: 622-8
Das könnte Sie auch interessieren:
Infektionen in der Schwangerschaft: Zikavirus, Parvovirus, CMV & Co
Das Thema viraler Schwangerschaftsinfektionen präsentiert sich wie ein Eisberg, so Assoc. Prof. Priv.-Doz. Dr. Lukas Weseslindtner, Zentrum für Virologie der Medizinischen Universität ...
mRNA-Technologie: neue Impfstoffe mit Vor- und Nachteilen
Im Zuge der Covid-19-Pandemie hatten die ersten mRNA-Impfstoffe Premiere. Die erzielten Erfolge haben dazu beigetragen, dass derzeit mRNA-Vakzine für eine Vielzahl von Indikationen ...
Mit Antikörpern gegen bakterielle Infektionen
In Zeiten zunehmender Antibiotikaresistenzen werden innovative Strategien gegen bakterielle Erreger dringend benötigt. Als eine der potenziellen Lösungen bieten sich therapeutische ...