Aktuelles zu den Impfungen
Bericht:
Regina Scharf, MPH
Redaktorin
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die wichtigste Änderung im Impfplan 2023 ist die Einführung der Varizellenimpfung zum Schutz vor einer primären Varizelleninfektion und mittelfristig auch vor Herpes Zoster. Von zwei Ausnahmen abgesehen gelten alle Kantone der Schweiz als FSME-Risikogebiet. Exponierten Personen wird daher eine FSME-Impfung empfohlen.
Keypoints
-
Die Basisimpfung gegen Varizellen wird für alle Säuglinge im Alter von 9 und 12 Monaten empfohlen.
-
Für Personen ≤40 Jahre, die noch nicht an Varizellen erkrankt sind oder unzureichend geimpft sind, wird eine Nachholimpfung empfohlen.
-
Schwere neurologische Verläufe bei FSME sind selten, dann allerdings ist die Wahrscheinlichkeit bleibender Schäden gross.
-
Die Häufigkeit von FSME scheint tendenziell zuzunehmen, die Indikation zur Impfung sollte grosszügig gestellt werden.
Die aus 2 Impfdosen bestehende Basisimpfung gegen eine Varizelleninfektion wird neu für Säuglinge im Alter von 9 und 12 Monaten empfohlen. Allen Personen im Alter ab 13 Monaten und bis zum 40. Geburtstag, die noch nicht an Varizellen erkrankt oder unvollständig geimpft sind, wird eine Nachholimpfung empfohlen.1 Das Varizellen-Zoster-Virus (VZV) ist hochansteckend, die Basis-Reproduktionszahl (R0) beträgt 10–12. Das Virus wird via Tröpfcheninfektion übertragen und verursacht typische Symptome wie Fieber und ein polymorphes Exanthem. Die meisten Infektionen treten im Kindesalter auf: Etwa 95% der Jugendlichen in der Schweiz sind seropositiv. Die Erkrankung verläuft oft mild, bei den Komplikationen stehen die bakteriellen Hautentzündungen (3%) im Vordergrund. «Die Komplikationsrate ist deutlich altersabhängig», sagte Dr. med. Daniel Desgrandchamps, Facharzt für Infektiologie und Pädiatrie aus Baar, Ende Januar am WebUp Infektiologie. Schwere Komplikationen sind häufiger bei einer verzögerten Erstinfektion, in der Schwangerschaft und bei immunkompromittierten Patienten (Tab. 1). In der Schweiz aufgewachsene Erwachsene ab 50 Jahren sind zu 100% seropositiv. Dagegen sind Menschen aus subtropischen oder tropischen Gebieten oft anfällig für das Virus. Ein wichtiger Aspekt, an den gedacht werden muss, wenn ein Kind der Familie an Windpocken erkrankt.
Herpes Zoster: Folge der Reaktivierung latenter VZV
Nach dem Abheilen der primären Varizelleninfektion persistieren die Viren lebenslang in den sensorischen Nervenganglien. Bei ca. einem Drittel aller VZV-Infizierten kommt es im Laufe des Lebens zu einer Reaktivierung der latenten Viren. Die Herpes-Zoster-Infektion manifestiert sich in Form eines juckenden und schmerzhaften vesikulären Hautausschlags entlang von einem oder mehreren Dermatomen, oft begleitet von schweren neuropathischen Schmerzen (postherpetische Neuralgie). Die Häufigkeit der Herpes-Zoster-Fälle wird auf ca. 30000 pro Jahr geschätzt. Die Inzidenz nimmt mit dem Alter zu: Bei den über 50-Jährigen beträgt sie 7/1000/Jahr und bei den ≥75-Jährigen 14/1000/Jahr. Jährlich werden zudem 550 bis 2700 Hospitalisationen und ca. 86 Todesfälle aufgrund von Herpes Zoster verzeichnet.
Eigenschaften der verfügbaren Impfstoffkandidaten
Bei den monovalenten Impfstoffen (Varilix®, Varivax®) sowie auch bei den quadrivalenten MMRV(Masern, Mumps, Röteln, Varizellen)-Impfstoffen (Priorix-Tetra®, ProQuad®) handelt es sich um Lebendimpfstoffe. Nach der vollständigen Impfung (2 Dosen im Abstand von 4 Wochen) mit dem Einzelimpfstoff entwickelten 99% der Geimpften Antikörper; bei 97% waren die Antikörper auch nach einem Jahr nachweisbar. Ähnliche Serokonversionsraten (95–100%) wurden mit einer kombinierten MMRV-Impfung erzielt. Eine Metaanalyse zeigt, dass die vollständige Impfung zu 92% gegen sämtliche klinischen Varizellen schützt und zu 98% vor einer schweren Erkrankung. Die Impfstoffe sind gut verträglich und sicher bei immunkompetenten, nicht schwangeren Personen. In 15–20% der Fälle treten nach der Impfung Rötungen oder Schmerzen an der Einstichstelle auf, etwa 15% der Geimpften leiden vorübergehend an Fieber. Hinweise gibt es auch auf eine erhöhte Inzidenz von Fieberkrämpfen nach der 1. Dosis des quadrivalenten MMRV-Impfstoffs.2 Die Impfung ist kontraindiziert bei Personen mit einer anaphylaktischen Reaktion auf eine vorhergehende Impfung oder einen Impfstoffbestandteil, bei Schwangerschaft oder Immunschwäche.
Eine Besonderheit der VZV-Impfung ist die Postexpositionsprophylaxe: Durch die Applikation von ein bis zwei Impfstoffdosen innerhalb von 3 bis 5 Tagen nach dem Kontakt mit einer VZV-infizierten Person kann eine Varizellenerkrankung verhindert oder ihr Verlauf gemildert werden. «Eine VZV-Serologie wird im Allgemeinen weder vor noch nach einer Impfung oder Nachholimpfung gegen Varizellen empfohlen», so der Spezialist.
Herpes-Zoster-Impfschutz weiter notwendig
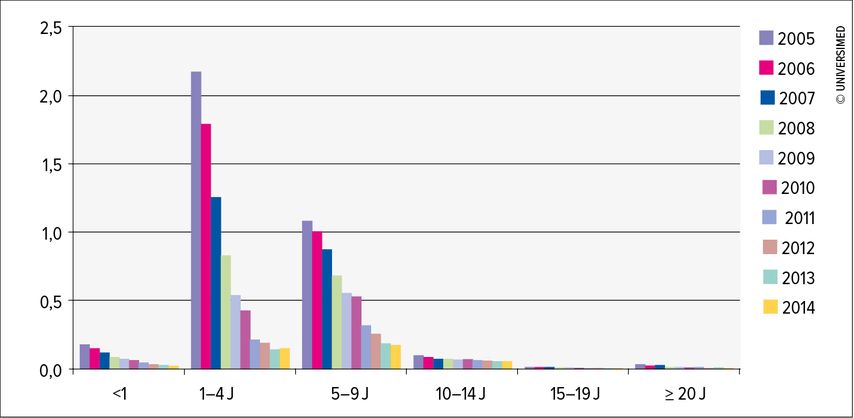
In Deutschland existiert seit 2004 die Empfehlung der VZV-Impfung für alle Kinder von 11–14 Monaten. Seit 2009 wird zusätzlich eine 2. Impfdosis für Kinder von 15–23 Monaten, mindestens aber im Abstand von 4 Wochen nach der 1. VZV-Impfung empfohlen.3 Die Impfung wird mit Erfolg eingesetzt, das zeigen der Anstieg der Durchimpfungsraten von 43% auf 87,5% in den Geburtskohorten von 2004 und 2010 und die anschliessende Abnahme der Varizelleninfektionen (Abb. 1).4 Eine Auswertung von Datenbanken in den USA konnte zeigen, dass nach Einführung der VZV-Impfung bei Kindern praktisch keine Herpes-Zoster-Erkrankungen mehr beobachtet wurden.5 «Bis die breite Bevölkerung davon profitiert, dauert es etwa zwei Generationen», sagte Desgranchamps. Mindestens so lange sei man auf einen zusätzlichen Impfstoff gegen Herpes Zoster angewiesen.
Abb. 1: Altersgruppenspezifische Fälle/Praxis/Monat in Deutschland aus dem Varizellensentinel 2005–2014 (adaptiert nach Hecht et al., 2017)4
Frühsommer-Meningoenzephalitis
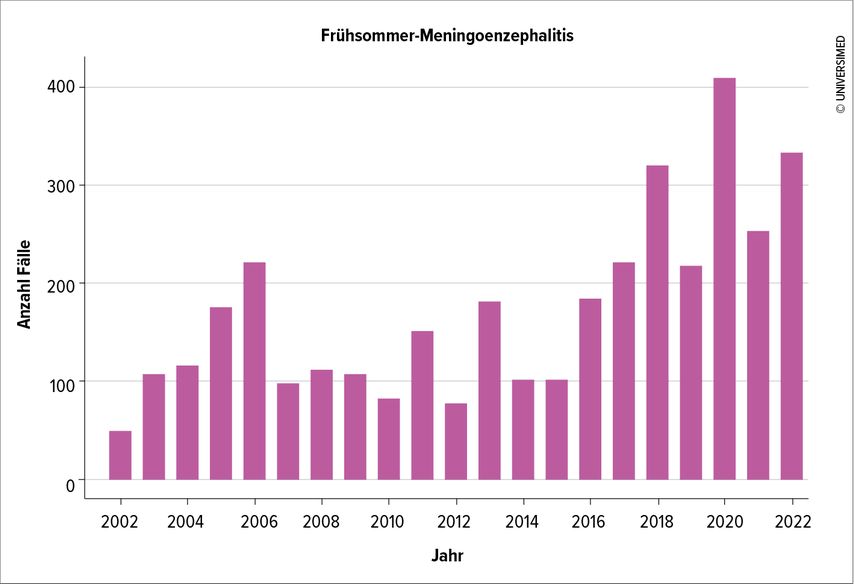
In der Schweiz sind etwa 0,1–1% der Zecken Träger des Frühsommer-Meningoenzephalitis(FSME)-Virus. Das entspricht 10–100 befallenen Zecken von insgesamt 10000 Zecken. Von den 100 Personen mit einem infizierten Zeckenstich bleiben 65 Personen asymptomatisch, 35 entwickeln eine grippeähnliche Erkrankung und 1–4 Personen eine neurologische Erkrankung. Die FSME ist demnach eine eher seltene Erkrankung. Eine Erhebung des BAG im Zeitraum von 2000–2022 deutet aber darauf hin, dass die FSME häufiger auftritt und die Zahl der Fälle möglicherweise zunimmt (Abb. 2).6 Im Unterschied zur Borreliose, für deren Übertragung mehrere Stunden notwendig sind, wird das FSME-Virus innert Minuten übertragen. Während die Borreliose durch rechtzeitige Entfernung der Zecke verhindert werden kann, ist dies bei der FSME vermutlich nicht der Fall. Die Inkubationszeit bei FSME beträgt ca. 7 bis 14 Tage. Die Symptome unterscheiden sich zunächst nicht von anderen grippeähnlichen Erkrankungen. Bei 5–15% der Betroffenen kommt es zu einem biphasischen Verlauf mit erneutem Fieberanstieg und grippeähnlichen Symptomen.
Abb. 2: FSME-Fallzahlen kumuliert ab Jahresbeginn im Zeitraum 2002–2022. Quelle: Bundesamt für Gesundheit6
Bei ungeimpften Personen erfolgt die Diagnostik primär serologisch. Die richtungsweisenden IgM-Antikörper (AK) sind während der grippalen Phase oft noch negativ und steigen erst 2 bis 4 Wochen nach dem Zeckenstich an.7 «Ein spezifischer PCR-Test ist zwar verfügbar, in der Frühphase wird aber oft nicht an eine FSME gedacht», sagte Dr. med. Cécile Lanz vom Kantonsspital Baselland. Bei geimpften Personen kommt es initial zu einem raschen Anstieg der bereits vorhandenen IgG-AK, während die IgM-AK verzögert zunehmen. «Aufgrund der schwierigen Interpretation der Serologie sollte das Resultat durch eine Lumbalpunktion bestätigt werden.
Eine kausale Therapie der FSME existiert nicht. Die Sterberate von Erwachsenen mit neurologischen Symptomen beträgt 1%. Das Risiko für einen schweren Verlauf ist erhöht bei älteren Personen (>60 Jahre), männlichem Geschlecht und Immunsuppression. Wie eine Schweizer Studie zeigt, bleiben bei einem Teil der Betroffenen auch nach Abheilung der FSME-Infektion residuelle Beschwerden wie z.B. Kopfschmerzen, Müdigkeit, Konzentration und – in seltenen Fällen – Lähmungen bestehen.8 Die Ergebnisse einer Studie aus Litauen zeigen, dass die Häufigkeit und Schwere neurologischer Defizite von der Krankheitsschwere abhängig sind.9
Zunehmende FSME-Durchimpfungsrate
Beispielhaft für die Wirksamkeit der FSME-Impfung sind die Erfahrungen in Österreich. Hier wurde durch den grossflächigen Einsatz der Impfung seit den 1970er-Jahren ein Rückgang der FSME-Fälle von jährlich 500–700 auf 50–60 Fälle erzielt.
In der Schweiz wird die Impfung allen Erwachsenen und Kindern über 6 Jahre empfohlen, die in einem FSME-Risikogebiet wohnen oder sich zeitweise dort aufhalten. Mit Ausnahme der Kantone Genf und Tessin gilt die ganze Schweiz seit 2019 als FSME-Risikogebiet. Zuletzt (2017–2019) lag die FSME-Durchimpfungsrate bei den 16-jährigen Jugendlichen in der Schweiz bei 41%. Das ist im Vergleich zur vorhergehenden Beobachtungsperiode (8% im Zeitraum von 2005–2007) ein deutlicher Anstieg.
Die Grundimmunisierung besteht aus 3 Dosen der beiden zugelassenen Impfstoffe FSME-Immun® und Encepur®. Die Impfstoffe haben ähnliche Impfschemata und sind austauschbar. Zusätzlich existiert ein Schnellschema. Etwa 2 Wochen nach der 2. Dosis profitieren die Patienten bereits vom Impfschutz. Die Wirksamkeit wird auf 95–97% geschätzt. Davon ausgenommen sind immunsupprimierte Personen. «Diese haben niedrigere Serokonversionsraten und ein höheres Risiko für einen schweren Verlauf und sollten idealerweise vor dem Beginn der Immunsuppression geimpft werden», sagte Lanz. Wird eine der drei Impfungen vergessen, kann sie zu einem späteren Zeitpunkt nachgeholt werden. Dabei reicht der Ersatz der vergessenen Impfung.
Das Intervall der Auffrischimpfung wurde von 3 auf 10 Jahre verlängert. Das BAG empfiehlt mit Ausnahme besonders exponierter Personen, wie Waldarbeiter oder Förster, keine AK-Serologie, um festzustellen, ob ein Booster notwendig ist. Eine Impfung von Betroffenen nach FSME wird nicht empfohlen, da die Infektion zu lebenslanger Immunität führt. Die Impfung gilt als sicher und die Verträglichkeit ist vergleichbar mit der anderer Impfungen. Unerwünschte Impfnebenwirkungen sind beispielsweise lokale Reaktionen, Gliederschmerzen, gelegentlich Fieber. Schwere allergische Reaktionen treten selten auf.
Quelle:
FOMF WebUp Infektiologie: Impfungen – aktuelle Themen, 26. Januar 2023
Literatur:
1 BAG-Bulletin 44/2022 vom 31. Oktober 2022 2 Klein NP et al.: Measles-mumps-rubella-varicella combination vaccine and the risk of febrile seizures. Pediatrics 2010; 126: e1-8 3 Epidemiologisches Bulletin 2022; 48: 3-25, Robert Koch Institut, 1. Dezember 2022 4 Hecht J, Siedler A: Die Epidemiologie der Varizellen in Deutschland unter Einfluss der Varizellen-Impfempfehlung. Bundesgesundheitsbl 2017; 60: 118-26. Springer-Verlag Berlin Heidelberg, 23. November 2017 5 Harpaz R, Leung JW: The epidemiology of Herpes zoster in the United States during the era of varicella and Herpes zoster vaccines: changing patterns among children. Clin Infect Dis 2019; 69: 345-7 6 BAG: Zeckenübertragene Krankheiten 2022. Einsehbar unter: www.bag.admin.ch 7 Lanz C et al.: Frühsommer-Meningoenzephalitis (FSME) und FSME-Impfung. Prim Hosp Care Allg Inn Med 2022; 22: 178-84 8 Lämmli B et al.: Spätfolgen nach Frühsommer-Meningoenzephalitis. Schweiz Med Wochenschr 2000; 130: 909-15 9 Mickiene A et al.: Tickborne encephalitis in an area of high endemicity in lithuania: disease severity and long-term prognosis. Clin Infect Dis 2002; 35: 650-8
Das könnte Sie auch interessieren:
mRNA-Technologie: neue Impfstoffe mit Vor- und Nachteilen
Im Zuge der Covid-19-Pandemie hatten die ersten mRNA-Impfstoffe Premiere. Die erzielten Erfolge haben dazu beigetragen, dass derzeit mRNA-Vakzine für eine Vielzahl von Indikationen ...
Infektionen in der Schwangerschaft: Zikavirus, Parvovirus, CMV & Co
Das Thema viraler Schwangerschaftsinfektionen präsentiert sich wie ein Eisberg, so Assoc. Prof. Priv.-Doz. Dr. Lukas Weseslindtner, Zentrum für Virologie der Medizinischen Universität ...
Mit Antikörpern gegen bakterielle Infektionen
In Zeiten zunehmender Antibiotikaresistenzen werden innovative Strategien gegen bakterielle Erreger dringend benötigt. Als eine der potenziellen Lösungen bieten sich therapeutische ...