Gute Sexualität nach Enddarmtumoren
Autoren:
Dr. Christopher Dawoud
Assoc.Prof. PD Dr. Stefan Riss, FRCS
Universitätsklinik für Allgemeinchirurgie
Medizinische Universität Wien
E-Mail: stefan.riss@meduniwien.ac.at
Tumoren des Darms gehören zu den häufigsten Krebserkrankungen in Österreich. Die interdisziplinäre Behandlung richtet ihren Fokus neben der kurativen Behandlung zunehmend auch auf die Lebensqualität. Hierunter zählt als ein wichtiger Faktor die Sexualität. Bei ungefähr 50% der Frauen kommt es zu einer sexuellen Dysfunktion. Die Problematik erfordert daher ein spezialisiertes Behandlungsteam und eine offene Kommunikation mit allen Beteiligten.
Das Rektumkarzinom
Im Jahr 2015 wurde in Österreich bei 4386 Patienten die Diagnose eines kolorektalen Karzinoms gestellt. Diese Form von Darmkrebs zählt sowohl bei Männern als auch bei Frauen zu den dritthäufigsten Krebserkrankungen. Besonders bemerkenswert ist, dass Rektumkarzinome mit 1232 Fällen einen Anteil von knapp 30% ausmachen.1
Die Therapie des Rektumkarzinoms hat in den letzten Jahrzehnten signifikante Verbesserungen erfahren. Dies wird deutlich anhand der drastischen Reduzierung der lokalen Rezidivrate von 35% in den Jahren zwischen 1981 und 1986 auf weniger als 5% in den Jahren 2007 bis 2011. Ebenso hat sich das 5-Jahres-Überleben für Patienten im UICC-Stadium II von 60% auf 100% und im UICC-Stadium III von 30% auf etwa 90% in denselben Zeiträumen erhöht.2
Dies ist vor allem einer multidisziplinären Behandlung zu verdanken, indem Betroffene oftmals durch eine Kombination von Bestrahlung, Chemotherapie und anschließend chirurgischer Resektion behandelt werden, um ein optimales onkologisches Ergebnis zu erreichen.
Bedauerlicherweise geht dieser Behandlungsfortschritt bei vielen Patient:innen mit postoperativen funktionellen Beeinträchtigungen einher, wie unkontrollierten Blähungen, Stuhlinkontinenz, einer erhöhten Stuhlfrequenz mit Drangsymptomen oder einer sexuellen Dysfunktion. Als Folge kann die Lebensqualität nach der Behandlung erheblich eingeschränkt sein.
Die sexuelle Beeinträchtigung ist häufig ein großes Tabuthema gegenüber dem behandelnden Team als auch dem Lebenspartner. In vielen Studien wurde dies dem ärztlichen Personal erst sichtbar, nachdem standardisierte Fragebögen zur Erhebung der sexuellen Funktion eingesetzt wurden.4
Anatomischer Hintergrund
Das Rektum erstreckt sich über etwa 16cm und spielt eine entscheidende Rolle bei der Speicherung und kontrollierten Entleerung von Stuhl.
Die nervale Versorgung des Rektums ist äußerst komplex und umfasst verschiedene Nervenplexus in der Beckenregion, darunter den Plexus hypogastricus inferior und den Plexus hypogastricus superior.
Der autonome Plexus hypogastricus inferior enthält sowohl parasympathische als auch sympathische Nervenfasern. Die parasympathischen Fasern, die aus dem Sakralnervensystem stammen, regulieren die Darmmotilität und die Kontraktionen des Rektums, insbesondere während des Entleerungsvorgangs. Die sympathischen Fasern, die aus dem Lenden- und Kreuzbeinbereich stammen, beeinflussen die Blutversorgung des Rektums und können die Darmmotilität in Stresssituationen modulieren.
Zudem nehmen die Beckennerven eine wichtige Rolle bei der Kontrolle der Sexualfunktion ein. Sie sind an der Regulation von Blutfluss, Muskelkontraktionen und Empfindungen im Beckenbereich beteiligt, die für die sexuelle Erregung und Befriedigung von großer Bedeutung sind.
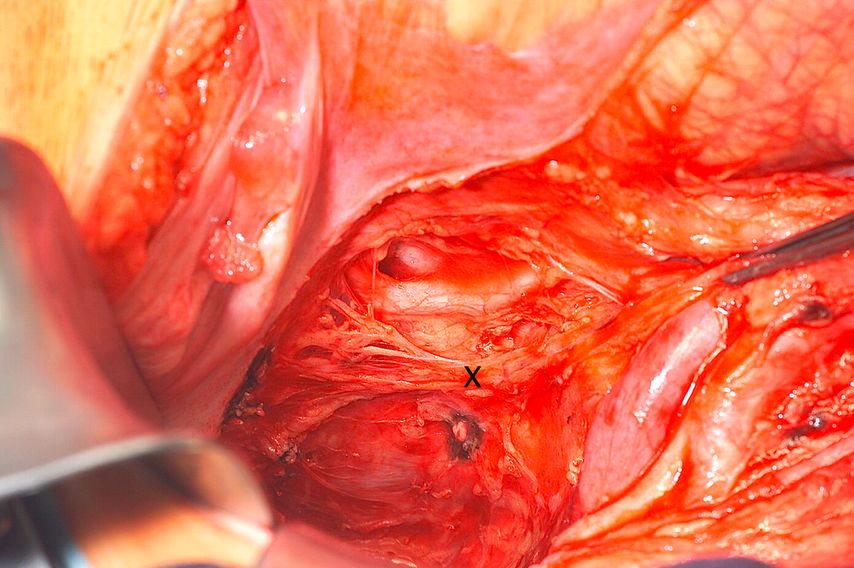
Das Verständnis der Anatomie und der nervalen Versorgung des Rektums ist gerade deshalb wichtig, da eine Verletzung dieser Strukturen zu funktionellen Problemen führt (Abb. 1).
Abb. 1: Nervale Versorgung im Becken, rechter Sphinalnerv S3 mit „X“ markiert. Präparation im Rahmen einer Rektumresektion im Bereich der „holy plane“ ohne Verletzung der Nerven
Chirurgische Rektumresektion – die „holy plane“
Die „Totale mesorektale Exzision“(TME)-Methode folgt einem präzisen chirurgischen Prinzip und zielt darauf ab, das Rektum mitsamt der umgebenden Hüllfaszie („holy plane“) und des begleitenden regionären Lymphabflussgebiets zu entfernen.5 Entscheidend ist aus onkologischer Sicht die komplette Integrität des mesorektalen Weichgewebskompartiments bis zum Beckenboden.
Bei der operativen Entfernung des Rektums gibt es vier Problemzonen, die, im Falle einer Verletzung, zu sexuellen Komplikationen bei Männern und Frauen führen können:6
-
Bei der Versorgung der Arteria mesenterica inferior können Sympathikus-Fasern verletzt werden.
-
Bei der chirurgischen Dissektion am sakralen Promontorium kann der Ner- vus hypogastricus superior verletzt werden.
-
Bei der Beckendissektion können Parasympathikus-Fasern und der Plexus pelvinus beschädigt werden.
-
Bei der ventralen Rektummobilisierung können die Samenbläschen, Prostata und Vagina und der Plexus pelvinus verletzt werden.
Bei Männern hat eine Verletzung der Sympathikus-Fasern klare Folgen; Betroffene leiden unter einer fehlenden, retrograden oder auch schmerzhaften Ejakulation. Eine Beschädigung der Parasympathikus-Fasern kann wiederum zu einer Impotenz führen.
Bei Frauen hingegen führt die Verletzung des Sympathikus zu Orgasmusproblemen. Dyspareunia und vermehrte Erregung können durch Beschädigung der Parasympathikus-Fasern auftreten.
Der chirurgische Zugangsweg
Bisher gibt es keine eindeutige Evidenz, dass ein bestimmter chirurgischer Zugangsweg (offen, laparoskopisch oder robotisch) zu einer verbesserten Beckenbodenfunktion oder Sexualität nach einer Operation führt.7 Entscheidend ist vielmehr die sorgfältige Chirurgie unter Schonung der Nerven und der gezielte selektive Einsatz einer neoadjuvanten Strahlen- und Chemotherapie.
Sexualität nach Enddarmtumoren
Die Sexualität der Patient:innen, die aufgrund eines kolorektalen Karzinoms (CRC) behandelt werden, wird durch unterschiedliche Parameter beeinflusst. Zu den medizinischen Einflussfaktoren zählen die Verabreichung einer Chemotherapie, die Strahlentherapie und die chirurgische Qualität des Eingriffs.6 Das Alter scheint ebenfalls eine Auswirkung auf die Sexualität zu haben.
Körperliche Veränderungen, die als Nebenwirkungen der Behandlung auftreten, wie Hautveränderungen, Haarausfall und Polyneuropathie, können das äußere Erscheinungsbild und das Körpergefühl beeinträchtigen.
Darüber hinaus kann das Erleben von Body Shaming und die negative Wahrnehmung des eigenen Körpers das Selbstwertgefühl weiter mindern und sich belastend auf die Sexualität auswirken.3 Das betrifft häufig Personen, die einen künstlichen Darmausgang im Rahmen der Therapien erhalten.
Schmerzen, die durch die Krankheit oderihre Behandlung verursacht werden, könnendas sexuelle Verlangen und die sexuelle Aktivität reduzieren. Erschöpfung, Traurigkeit und allgemeine Müdigkeit, die im Zuge der Erkrankung und der Therapie auftreten, können zu einer Abnahme der Libido führen.
Ängste vor einer Stuhlinkontinenz oder einem möglichen Tumorrezidiv werden ebenfalls genannt und können das sexuelle Erleben erheblich beeinträchtigen.3,7
Prävalenz der sexuellen Dysfunktion
In einem systematischen Review mit 82 inkludierten klinischen Studien zeigte sich, dass nach einer Operation der Prozentsatz an sexueller Dysfunktion bei Männern zwischen 5% und 88% lag. Im Gegensatz dazu fanden die Autoren, dass die Hälfte der Frauen nach der Operation über sexuelle Dysfunktion berichteten.8
Es ist jedoch wichtig zu beachten, dass es wenig Evidenz für verlässliche Vorhersagefaktoren in Bezug auf die Qualität des sexuellen Lebens postoperativ gibt.8
Wie kann die Sexualität verbessert werden?
Die Sexualität ist ein nach wie vor tabuisiertes Thema, über welches nach einer Enddarmtumorbehandlung wenig gesprochen wird. Dennoch wird als wichtigste Maßnahme zur Verbesserung einer sexuellen Dysfunktion die offene Kommunikation genannt.
Die Kommunikation betrifft das behandelnde Team, das über Nebenwirkungen und Therapieoptionen klar reden und in der Nachsorge das Thema immer wieder in den Fokus holen sollte.
Zudem ist es wichtig, eine offene und vertrauensvolle Gesprächskultur mit dem Partner zu fördern, im Rahmen derer Ängste und Körperwahrnehmungen angesprochen werden können.
Das Aufsuchen von professioneller medizinischer und psychologischer Hilfe ist bei einer sexuellen Dysfunktion ratsam und oftmals sehr hilfreich.
Beispielsweise können bei Patient:innen zur Verbesserung einer verminderten Libido eine kognitive Verhaltenstherapie oder sinnliche Wahrnehmungstechniken empfohlen werden.9 Bei männlichen Patienten kann die Anwendung von Vakuum-Erektionshilfen oder Penisinjektionen dazu beitragen, eine erektile Dysfunktion zu verbessern. Patientinnen können lokale Östrogentherapien und physikalische Therapien des Beckenbodens anwenden, um vaginale Trockenheit und Schmerzen während des Geschlechtsverkehrs zu lindern.
Bei Patient:innen mit einem künstlichen Darmausgang kann das Entleeren des Stomabeutels vor sexueller Aktivität oder der Gebrauch undurchsichtiger Stomabeutel während des Geschlechtsverkehrs hilfreich sein.10 Die Verwendung von Lavendelöl während der sexuellen Aktivität kann eine etwaige Geruchsbelastung reduzieren und den Patient:innen helfen, sich an das Stoma zu gewöhnen. Diese Maßnahmen können wesentlich dazu beitragen, die sexuelle Anziehungskraft, das Selbstwertgefühl und das Selbstvertrauen der Betroffenen zu steigern.9
Literatur:
1 Statistik Austria: Jahrbuch der Gesundheitsstatistik 2017 2 Fischer J et al.: Outcome for stage II and III rectal and colon cancer equally good after treatment improvement over three decades. Int J Colorectal Dis 2015; 30(6): 797-806 3 Oggesen BT et al.: Exploring patientsʼ perspectives on late complications after colorectal and anal cancer treatment: a qualitative study. Curr Oncol 2023; 30(8): 7532-41 4 Riss S et al.: Pelvic organ function and quality of life after anastomotic leakage following rectal cancer surgery. Wien Klin Wochenschr 2011; 123(1-2): 53-7 5 Heald RJ: The ‚Holy Plane‘ of rectal surgery. J R Soc Med 1988; 81(9): 503-8 6 Hassan I, Cima RR: Quality of life after rectal resection and multimodality therapy. J Surg Oncol 2007; 96(8): 684-92 7 Celentano V et al.: Sexual dysfunction following rectal cancer surgery. Int J Colorectal Dis 2017; 32(11): 1523-30 8 Traa MJ et al.: Sexual (dys)function and the quality of sexual life in patients with colorectal cancer: a systematic review. Ann Oncol 2012; 23(1): 19-27 9 Lin S et al.: The sexuality experience of stoma patients: a meta-ethnography of qualitative research. BMC Health Serv Res 2023; 23(1): 489 10 Liu XR et al.: Do colorectal cancer patients with a postoperative stoma have sexual problems? A pooling up analysis of 2566 patients. Int J Colorectal Dis 2023; 38(1): 79
Das könnte Sie auch interessieren:
«Kommunikation ist sehr oft Therapie»
Sara Rubinelli, Professorin für Gesundheitswissenschaften mit Schwerpunkt Gesundheitskommunikation an der Fakultät für Gesundheitswissenschaften und Medizin der Universität Luzern, im ...
Schweiz setzt neue Akzente für Frauengesundheit
Der Bundesrat hat diese Woche einen Postulatsbericht verabschiedet, der breiten Handlungsbedarf bei der Gesundheitsversorgung von Frauen aufzeigt. Von BAG bis Swissmedic werden mehrere ...
Studie: Höheres Einkommen senkt Schlaganfallrisiko
Aktuelle Forschungsergebnisse zeigen den Zusammenhang zwischen der Höhe des Einkommens und dem Risiko, an einem Schlaganfall zu sterben.