Neue Therapieansätzeund leitlinienverändernde Daten
Bericht: Dr. rer. nat. Torsten U. Banisch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der diesjährige ISTH-Kongress fand vom 21. bis 25. Juni in Washington D.C. statt. In den insgesamt 115 Sessions wurde neben den neuesten präklinischen und klinischen Daten und neuen Technologien auch eine Vielzahl an Leitlinienupdates von den weltweit führenden Expert:innen vorgestellt.
Thrombotische thrombozytopenische Purpura
Caplacizumab und Immunsuppression ohne Plasmaaustausch bei iTTP
„Der Nanobody Caplacizumab bindet an den Von-Willebrand-Faktor (VWF), blockiert dessen Wechselwirkung mit Thrombozyten und hemmt so die Bildung von Mikrothromben“, erklärte Dr. Paul Coppo von der Sorbonne-Universität in Frankreich.1 Die Phase-III-Studie MAYARI untersuchte den Nutzen von Caplacizumab in Kombination mit Immunsuppressiva ohne den Einsatz eines Plasmaaustauschs (TPE). Patient:innen mit immunvermittelter thrombozytopenischer Purpura (iTTP; ≥18 Jahre; n=46) wurden so bis zu zwölf Wochen behandelt und weitere zwölf Wochen nachbeobachtet. Patient:innen mit schwerem Krankheitsbild waren nicht in die Studie eingeschlossen.
93,5% der Patient:innen erreichten unter Caplacizumab plus Immunsuppressiva eine Remission. Die mediane Zeit bis zum Ansprechen der Thrombozytenzahl betrug vier Tage, wobei mehr als 75% der Patient:innen eine Erholung der Thrombozytenzahl innerhalb von fünf Tagen erreichten. Nach dem Behandlungszeitraum traten keine neuen Exazerbationen oder klinischen Rückfälle auf und das Sicherheitsprofil war akzeptabel.
Zusammengefasst hat die MAYARI-Studie gezeigt, dass Caplacizumab plus Immunsuppression mit reduzierter Behandlungsbelastung ohne TPE als Erstbehandlung bei >93% der Patient:innen mit akuter iTTP ohne schwerwiegende Symptome sicher und wirksam ist, was die Kombination perspektivisch zum neuen Therapiestandard machen könnte.
Aktualisierte TTP-Leitlinie
„Auf Grundlage neuer Studien- und Real-World-Daten sollte Caplacizumab frühzeitig in der iTTP-Behandlung und nicht als Salvage-Therapie eingesetzt werden“, berichtete Dr. Paul Coppo.2,3 Mit der aktuellen Kombination aus TPE, Immunsuppressiva und Caplacizumab liegt die Überlebensrate bei über 98%. Limitierender Faktor ist eine späte Prognose. Hier sollten der French- und Plasmic-Score für eine sofortige Verdachtsdiagnose herangezogen werden, bis ADAMTS13-Testergebnisse vorliegen.
Bei der kongenitalen TTP (cTTP) wurde gezeigt, dass eine Versorgung mit ADAMTS13über das Plasma unzureichend ist und unter rekombinantem (r)ADAMTS13 im direkten Vergleich Thrombozytopenien um 60% reduziert wurden.4 Somit wird empfohlen, cTTP-Patient:innen in Remission mit rADAMTS13 zur Vorbeugung akuter Episoden zu behandeln. Eine abwartende Behandlungsstrategie wird generell nicht empfohlen.
Venöse Thromboembolie
Rivaroxaban vs. Apixaban – FIRST-Studie zum direkten Vergleich
„Direkte orale Antikoagulanzien sind die Erstlinienbehandlung bei venöser Thromboembolie (VTE), jedoch ist unklar, ob sie sich in ihrer Wirksamkeit unterscheiden“, leitete Dr. Lana A. Castellucci vom Ottawa Hospital Research Institute in Kanada ihren Vortrag ein.5
Die COBRRA-Studie ist die erste direkte Vergleichsstudie zwischen Apixaban und Rivaroxaban hinsichtlich der Reduzierung relevanter Blutungsereignisse bei Patient:innen mit akuter VTE über einen Behandlungszeitraum von drei Monaten.
Eingeschlossen wurden Patient:innen ≥18 Jahre (n=2760) mit akuter symptomatischer proximaler tiefer VTE der unteren Extremitäten oder segmentaler oder schwerer Lungenembolie.
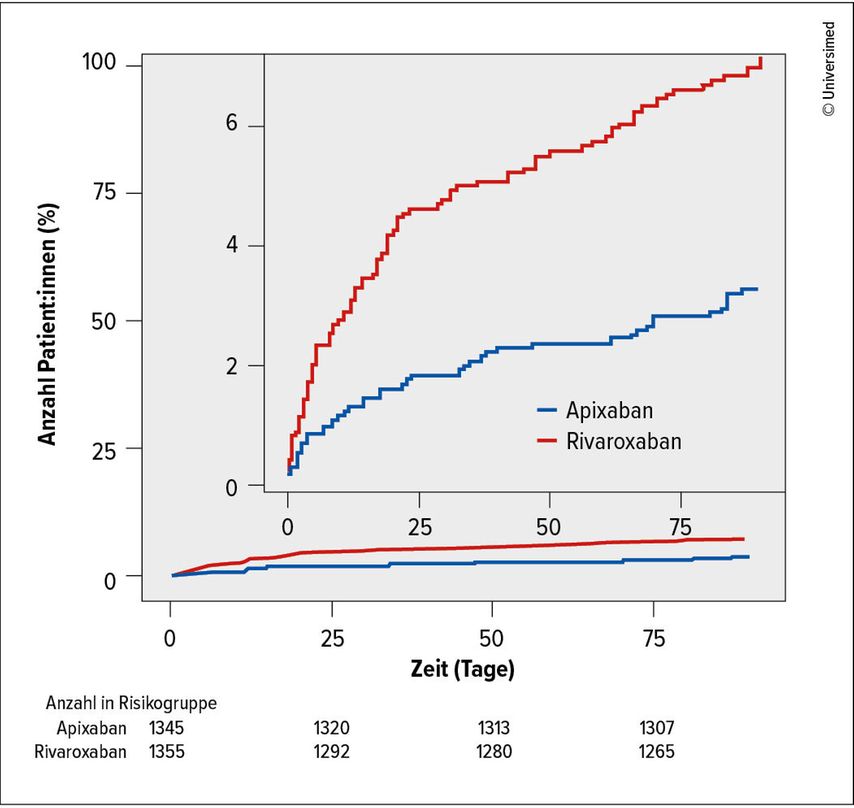
Klinisch relevante Blutungen (schwere Blutungen und klinisch relevante nicht schwere Blutungen) wurden bei 3,3% der Patient:innen unter Apixaban beobachtet, verglichen mit 7,2% unter Rivaroxaban (OR: 0,44; 95% CI: 0,31–0,63; p=0,00001; Abb.1). Schwere Blutungen traten bei 0,4% der Patient:innen unter Apixaban und bei 2,3% unter Rivaroxaban auf.
Abb. 1: Klinisch relevante Blutungen unter Apixaban vs. Rivaroxaban (modifiziert nach Castellucci LA et al.)13
Zusammengefasst war Apixaban gegenüber Rivaroxaban hinsichtlich klinisch relevanter Blutungsereignisse überlegen. Die Rezidivraten für VTE und die Sterblichkeitsraten waren vergleichbar. Die Ergebnisse der COBRRA-Studie werden somit in die zukünftigen Leitlinien für die klinische Praxis einfließen und die Praxis nachhaltig verändern.
Von-Willebrand-Erkrankung
Anti-VWF-Antikörperzur Erhöhung des VWF-Spiegels
Im Therapiefeld der Von-Willebrand-Erkrankung (VWD) stellte Dr. Priyanka Rahejal vom Royal London Hospital in England die ersten Daten der Phase-I/II-Studie VELORA Pioneer zur Sicherheit von HMB-002, einem subkutan applizierten monovalenten Anti-VWF-Antikörper, vor. HMB-002 bindet spezifisch an die CK-Domäne von VWF und verzögert dessen Clearance, wodurch die VWF- und FVIII-Spiegel erhöht werden.6,7
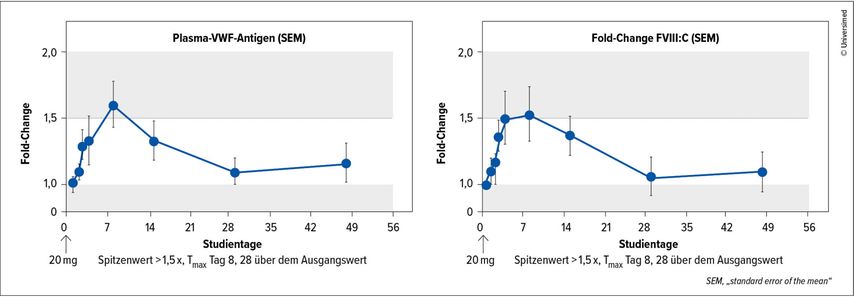
Anhand von Patient:innen mit Typ-1-VWD (18–65 Jahre) wurden die Pharmakokinetik (PK), Pharmakodynamik (PD) und Sicherheit von HMB-002 analysiert. In der Sicherheitskohorte (n=3) wurde eine Einzeldosis von 20mg verabreicht. Nach einer Beobachtungszeit von 56 Tagen wurden keine Nebenwirkungen dokumentiert, einschließlich thrombotischer Ereignisse, Thrombozytopenien oder Veränderungen der D-Dimer-Spiegel. Anti-Drug-Antikörper(ADA)-Tests waren zu allen Zeitpunkten negativ.
Unter der niedrigsten HMB-002-Dosis von 20mg erhöhten sich VWF und FVIII um das 1,5-Fache. Die Spitzenkonzentrationen im Plasma wurden jeweils am Tag 8 gemessen und die Werte blieben für 28 Tage nach Verabreichung über dem Ausgangswert (Abb.2). Die Thrombingenerierung erreichte einen Spitzenwert, der 65% von FVIII entsprach. Die VELORA-Pioneer-Studie setzt aufgrund der vielversprechenden Daten die Rekrutierung und Dosiseskalation fort und unterstützt die weitere Entwicklung von HMB-002 als prophylaktische Therapie für VWD.
Hämophilie A:Faktor-VIIIa-Mimetika
Bei den Hämophilie-A-Therapien lag der Fokus auf den subkutan zu applizierenden FVIIIa-Mimetika, bispezifischen Antikörpern (bsAB), die FIXa und FX auf der aktivierten Thrombozytenmembran binden und so eine wichtige Funktion von Faktor VIII imitieren und die homöostatische Balance wiederherstellen.8,9
NXT007:Prophylaxe bei Emicizumab-naiven Personen mit Hämophilie A ohne Inhibitor
„Emicizumab war der erste subkutan injizierbare bsAB, der zu einer Verringerung der behandelten Blutungen führte“, so Midori Shima von der Nara Medical University in Japan.10 NXT007 ist ein neuer bsAB, der auf der Grundlage von Emicizumab entwickelt wurde, um längere Halbwertszeiten und eine Minimierung der Schwankungen des Wirkstoffspiegels zu erreichen.11
Zur Bewertung der Sicherheit, Verträglichkeit, PK, PD und Wirksamkeit wurden in Teil B der NXTAGE-Studie Patient:innen (Alter ≥12 bis <65 Jahre; n=30) mit schwerer Hämophilie A ohne FVIII-Inhibitoren eingeschlossen. Es wurde ein dosisabhängiger Anstieg der NXT007-Plasmakonzentration mit einer FVIII-äquivalenten Aktivität über dem nichthämophilen Niveau gezeigt. Darüber hinaus sank die annualisierte Blutungsrate (ABR) im Vergleich zum Ausgangswert.
NXT007 wurde gut vertragen und es gab keinen dosisabhängigen Anstieg von Nebenwirkungen. Zudem wurden keine thromboembolischen Ereignisse beobachtet. Bei 22 von 30 Patient:innen wurden jedoch ADA beobachtet, die bei zwei Patient:innen Auswirkungen auf die Plasmakonzentration hatten. Die Prothrombin-Fragment-1- und -2-Spiegel zeigten einen Anstieg über den Referenzbereich hinaus, was auf ein erhöhtes Gerinnungspotenzial hindeutet.
Zusammengefasst hat NXT007 das Potenzial, eine hämostatische Normalisierung bei Hämophilie A mit einem akzeptablen Sicherheitsprofil zu erreichen.
FRONTIER5:Initiierung von Mim8-Prophylaxeohne Auswaschen von Emicizumab
„Das FVIIIa-Mimetikum Mim8 ist ein bsAB, der nachweislich eine 15-fach höhere Wirksamkeit und eine höhere FVIII-Bioäquivalenz als Emicizumab aufweist, wie durch Daten zur Thrombingenerierung gezeigt wurde“, erklärte Prof. Dr. Johannes Oldenburg von der Universität Bonn in Deutschland.8,9,12 FRONTIER5 ist eine einarmige Studie mit Patient:innen mit Hämophilie A (≥12 Jahre; n=91) mit oder ohne Inhibitoren, die zuvor Emicizumab erhalten hatten und ohne Auswaschphase direkt auf Mim8 umgestellt wurden.
Die Eliminierung von Emicizumab war bis Woche 26 abgeschlossen und eine Steady-State-Plasmakonzentration von Mim8 wurde bis Woche 16 erreicht. Der Wechsel zu Mim8 führte zu einem anhaltenden Anstieg der Thrombin-Spitzenkonzentration in den normalen Referenzbereich, ohne dass es zu einer übermäßigen Reaktion kam.
Der direkte Wechsel von Emicizumab zu Mim8 ohne Auswaschphase wurde gut vertragen und es gab keine Sicherheitsbedenken. Die meisten Nebenwirkungen waren mild und standen wahrscheinlich nicht in Zusammenhang mit Mim8. Die Rate der Reaktionen an der Injektionsstelle (ISR) war gering; die meisten waren leicht und alle waren vorübergehend.
Quelle:
ISTH Congress: Thrombosis and Hemostasis Conference, 21.–25. Juni 2025, Washington D.C., USA
Literatur:
1 Coppo P et al.: Thrombotic thrombocytopenic purpura: Toward targeted therapy and precision medicine. Res Pract Thromb Haemost 2018; 3(1): 26-37 2 Coppo P et al.: Caplacizumab use in immune-mediated thrombotic thrombocytopenic purpura: an international multicentre retrospective Cohort study (The Capla 1000+ project). EClinicalMedicine 2025; 82: 103168 3 Völker LA et al.: Impact of first-line use of caplacizumab on treatment outcomes in immune thrombotic thrombocytopenic purpura. J Thromb Haemost 2023; 21(3): 559-72 4 Scully M et al.: Recombinant ADAMTS13 in congenital thrombotic thrombocytopenic purpura. N Engl J Med 2024; 390(17): 1584-96 5 Ortel TL et al.: American Society of Hematology 2020 guidelines for management of venous thromboembolism: treatment of deep vein thrombosis and pulmonary embolism. Blood Adv 2020; 4(19): 4693-738 6 Häger M et al.: HMB-002: elevating von Willebrand Factor for prophylactic treatment of Von Willebrand disease. ISTH 2025; Abstr. #OC08.4 7 Rasmussen C et al.: Favorable nonclinical safety profile of HMB-002 for prophylactic treatment of Von Willebrand disease. ISTH 2025; Abstr. #OC59.5 8 Ostergaard H et al.: A factor VIIIa-mimetic bispecific antibody, Mim8, ameliorates bleeding upon severe vascular challenge in hemophilia A mice. Blood 2021; 138(14): 1258-68 9 Lenting PJ et al.: Emicizumab, a bispecific antibody recognizing coagulation factors IX and X: how does it actually compare to factor VIII? Blood 2017; 130(23): 2463-8 10 Callaghan MU et al.: Long-term outcomes with emicizumab prophylaxis for hemophilia A with or without FVIII inhibitors from the HAVEN 1-4 studies. Blood 2021; 137(16): 2231-42 11 Teranishi-Ikawa Y et al.: A bispecific antibody NXT007 exerts a hemostatic activity in hemophilia A monkeys enough to keep a nonhemophilic state. JThromb Haemost 2024; 22(2): 430-40 12 Persson P et al.: Mim8, a novel factor VIIIa mimetic bispecific antibody, shows favorable safety and pharmacokinetics in healthy adults. Res Pract Thromb Haemost 2023; 7(6): 102181 13 Castellucci LA et al.: Comparison of bleeding risk between rivaroxaban and apixaban in acute venous thromboembolism. ISTH 2025; Abstr. #LB01.1 14 Raheja P et al.: VELORA Pioneer: first-in-human safety and PK/PD study of HMB-002 in Type 1 Von Willebrand disease. ISTH 2025; Abstr. #LB01.4
Das könnte Sie auch interessieren:
„Die Lebensqualität ist sehr variabel, auch innerhalb der Subtypen“
Im Rahmen eines JATROS-Interviews mit Ao. Univ.-Prof. Dr. Wolfgang Reinhard Sperr, MedUni Wien, wollten wir einen Einblick in den Umgang mit der seltenen Erkrankung „systemische ...
Anamnese oder präoperatives Gerinnungsscreening?
Blutgerinnungsstörungen können zu intra- wie auch postoperativen Blutungen führen, die abhängig von Lokalisation und Schweregrad ernste Folgen nach sich ziehen können. Ziel einer ...
CAR-T-Zellen: Stellenwert – klinische Evidenz – Herausforderungen
„Chimeric antigen receptor“(CAR)-T-Zellen sind eine der bedeutendsten Innovationen der modernen Hämatologie. Es handelt sich dabei um autologe, genetisch modifizierte T-Zellen, die ex ...