VTE: Konzept zur Risikominimierung bei hormoneller Verhütung
Autoren:
Prof. Dr. med. Peter Hellstern1
PD Dr. med. Lars Asmis2
1 Hämostase Thrombose Zentrum Zürich
2 Zentrum für perioperative Thrombose und Hämostase, Zollikon
Korrespondierender Autor:
Prof. Dr. med. Peter Hellstern
E-Mail: haemoclot@hin.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Venöse Thromboembolien sind schwere Erkrankungen mit hoher Mortalität und Morbidität. Hormonelle Kontrazeptiva können das Risiko für venöse Thromboembolien erhöhen. Vor der Auswahl eines geeigneten hormonellen Kontrazeptivums ist eine Stratifizierung im Hinblick auf das venöse Risiko erforderlich.
Frauen im reproduktiven Alter erleiden selten venöse Thromboembolien (VTE). Epidemiologische Studien fanden jährliche Inzidenzen von 1:5000 ausserhalb einer hormonellen Kontrazeption und einer Schwangerschaft und von 1:750 (6,6-fach) bis 1:500 (10-fach) während Schwangerschaft und 3-monatiger Postpartalphase.1,2 Das mit der hormonellen Kontrazeption verbundene VTE-Risiko ist deutlich niedriger als während Schwangerschaft und Puerperium und hängt von der Art und Dosierung des verwendeten Estrogens und Gestagens ab. In Bezug auf das VTE-Risiko lassen sich hormonelle Kontrazeptiva (HK) wie folgt unterscheiden:3–6
Präparate mit hohem Risiko (5,5-fach)
-
Kombinierte orale Kontrazeptiva (KOK) der 3. und 4. Generation mit Ethinylestradiol (EE) und Chlormadinonacetat, Cyproteronacetat, Desogestrel, Dienogest, Drospirenon oder Gestoden; transdermaler Patch mit EE und Gestoden oder Norelgestromin; Vaginalring mit EE und Etonogestrel
Präparate mit mittlerem Risiko (2–3-fach)
-
KOK der 1. und 2. Generation mit EE und Levonorgestrel oder Norethisteron; Injektion mit Medroxyprogesteron; KOK der 3. Generation mit EE und Norgestimat
Präparate mit niedrigem Risiko (1,5-fach)
-
KOK mit Estetrol/Drospirenon, Estradiolvalerat/Dienogest oder Estradiol-Hemihydrat/Nomegestrol
Präparate mit keinem erhöhten Risiko
-
Minipillen (Gestagen-only) mit Desogestrel, Dienogest, Drospirenon oder Levonorgestrel; Intrauterinsystem mit Levonorgestrel; Implantat mit Etonogestrel.3,4
VTE sind schwere Erkrankungen mit hoher Morbidität und Mortalität.7 Bei der Verschreibung von HK muss daher auf ein vertretbar niedriges VTE-Risiko geachtet werden. Die Wahl des geeigneten Präparates erfordert eine sorgfältige Risikostratifizierung. Zur Orientierung kann dienen, dass das venöse Gesamtrisiko niedriger sein sollte als das Risiko durch Schwangerschaft und Puerperium. Solange keine zusätzlichen Risikofaktoren hinzukommen, trifft dies selbst für die Präparate mit hohem Risiko zu.
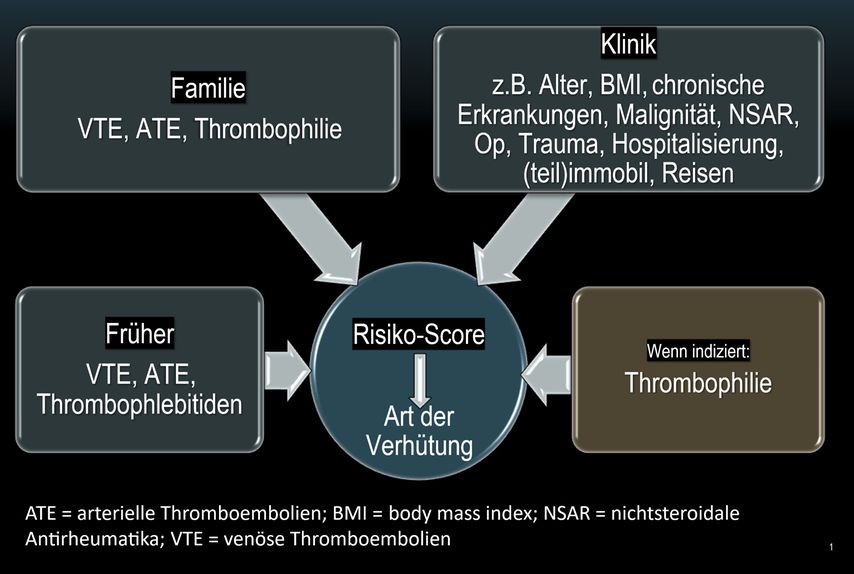
Bei jeder Indikationsstellung muss individuell beurteilt werden, ob zusätzliche klinische Risikofaktoren und ggf. Thrombophilien zu beachten sind. Aus den ermittelten Risiken kann kumulativ ein Score gebildet werden, als Entscheidungshilfe bei der Wahl der geeigneten HK (Abb. 1).
Risikofaktoren für VTE, die bei der Verschreibung von HK relevant sind
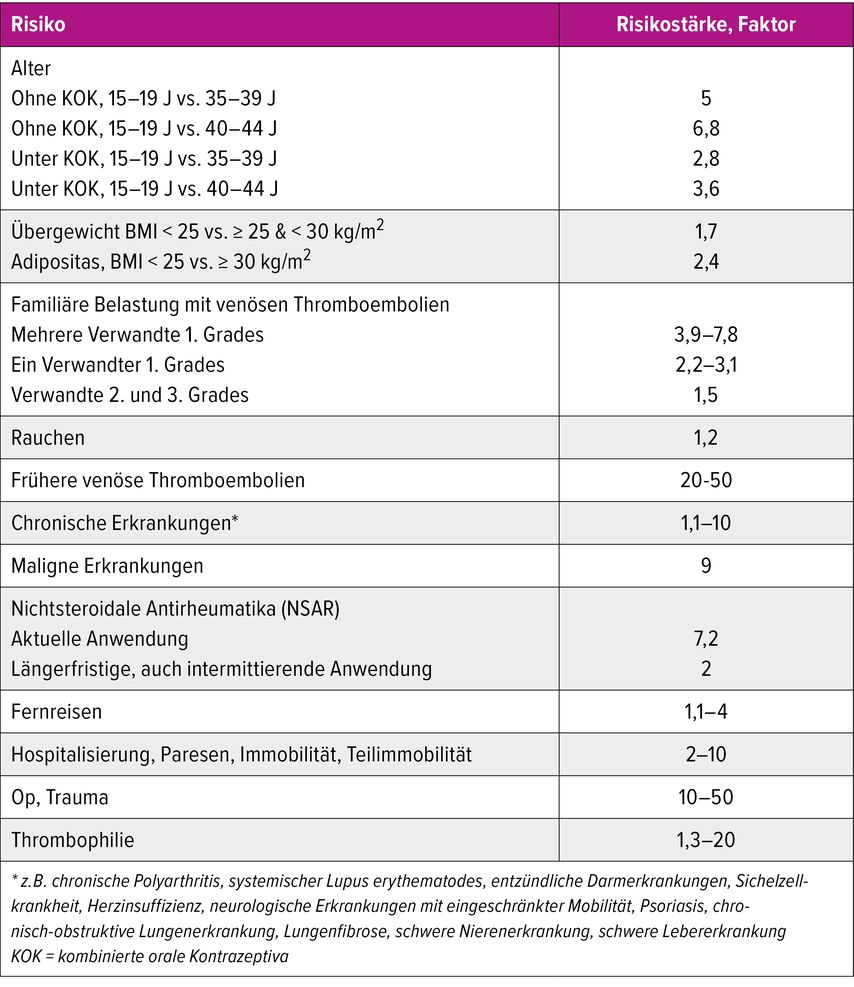
Tabelle 1 zeigt eine Übersicht über Risikofaktoren, die bei der Verschreibung hormoneller Kontrazeptiva relevant sind. Das VTE-Risiko steigt ab dem 25. Lebensjahr sowie ab einem BMI von 25kg/m2 kontinuierlich an.8,9 Die familiäre Belastung mit VTE ist ein unabhängiger Risikofaktor.10–12 Rauchen hingegen ist mit einem milden, nahezu vernachlässigbaren Risiko für VTE verbunden (etwa 1,2-fach).13
Das hohe Rezidivrisiko bei Frauen mit früheren VTE erlaubt nur dann HK mit erhöhtem Risiko, wenn eine Rezidivprophylaxe mit Vitamin-K-Antagonisten oder mit direkten oralen Antikoagulanzien (DOAK) unter normaler Dosierung oder mit niedermolekularen Heparinen (NMH) in therapeutischer oder halbtherapeutischer Dosierung erfolgt.14 Es ist derzeit unklar, ob unter einer Rezidivprophylaxe mit niedrigen DOAK-Dosen wie 10mg Rivaroxaban oder 2x2,5mg Apixaban HK mit erhöhtem VTE-Risiko sicher verordnet werden können.15
Tab. 1: Häufige Risikofaktoren für venöse Thromboembolien bei Frauen im reproduktiven Alter, die bei hormoneller Kontrazeption zu beachten sind
Wenn Frauen nach früheren VTE die Rezidivprophylaxe absetzen sollen, müssen sie HK mit erhöhtem VTE-Risiko spätestens sechs Wochen vor Absetzen der Antikoagulation stoppen und durch ein HK ohne VTE-Risiko ersetzen. Eine Reihe von chronischen Erkrankungen ist von einem milden bis starken VTE-Risiko begleitet. Unter den malignen Erkrankungen gehen Pankreas-, Leber-, Lungen-, Ovarial- und Hirntumoren sowie multiples Myelom mit hohem VTE-Risiko einher.
In einer US-Studie nahmen 41,9% aller Frauen zwischen 33 und 51 Jahren mindestens einmal wöchentlich und 6,2% mindestens sechsmal pro Woche nichtsteroidale Antirheumatika (NSAR) ein.16
NSAR erhöhen das Risiko für VTE bis zu siebenfach bei gegenwärtiger Einnahme und um Faktor 2 bei chronischem, auch intermittierendem Gebrauch.17,18
Frauen mit Risikofaktoren für VTE sollten informiert werden, dass Flüge ab sechs Stunden und Reisen mit anderen Verkehrsmitteln ab zehn Stunden, Hospitalisierungen und alle Situationen mit vorübergehender Immobilität oder Teilimmobilität, vor allem schwere Infekte, Paresen und Verletzungen der unteren Extremitäten, das Risiko passager erhöhen. Bei entsprechendem Risiko-Score ist eine passagere medikamentöse Thromboembolieprophylaxe indiziert. Das gilt auch für das hohe VTE-Risiko bei grösseren Operationen und Traumata.
Thrombophilien – warum, wen, wann, was, wie untersuchen?
Warum?
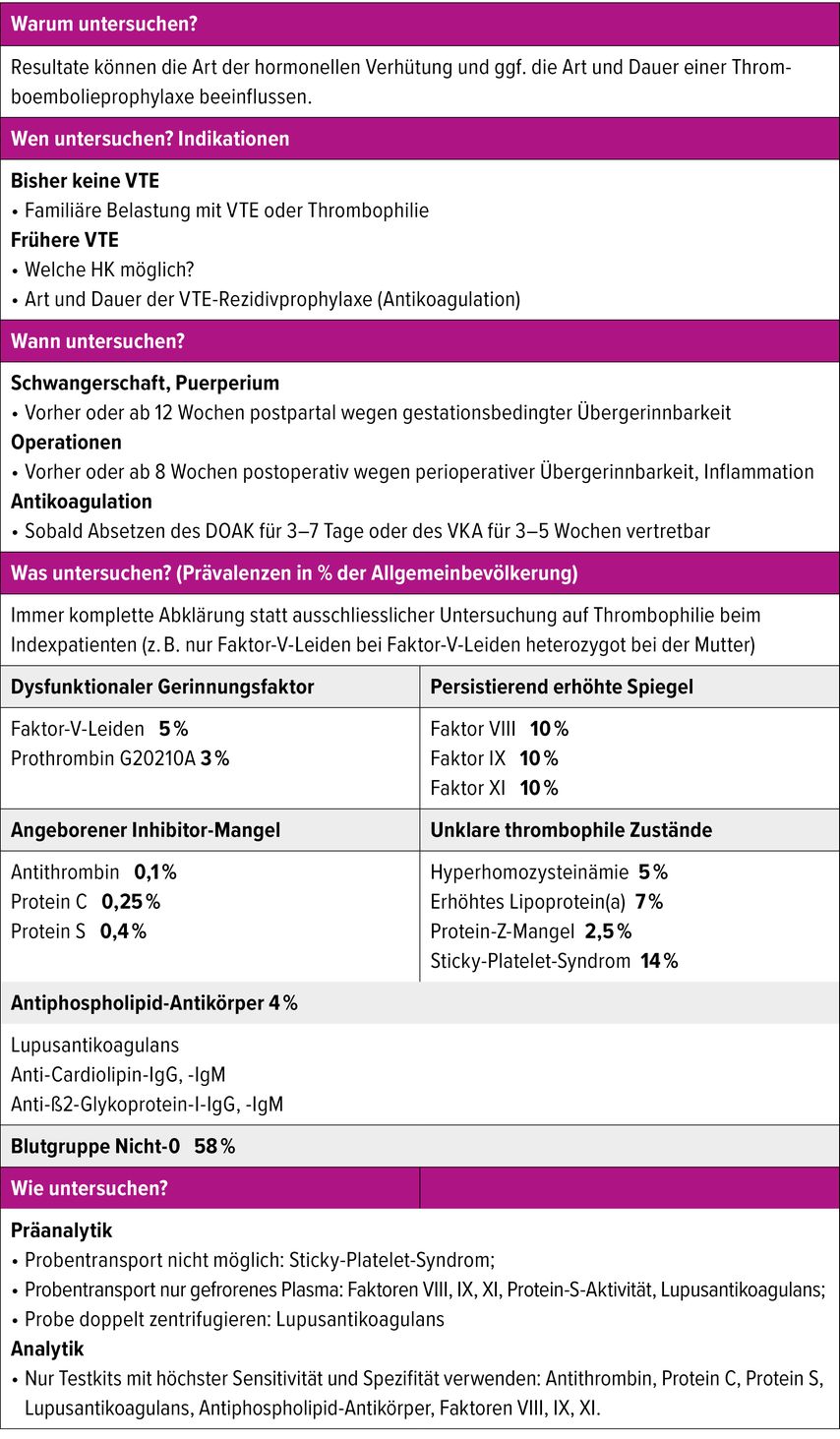
Thrombophilien – angeborene oder erworbene Übergerinnbarkeitszustände mit erhöhtem Risiko für VTE und mitunter auch arterielle Thromboembolien – werden untersucht, weil die Resultate die Art der HK oder der Thromboembolieprophylaxe beeinflussen können (Tab. 2).19
Tab. 2: Strategie der Thrombophilieabklärung bei Frauen vor hormonellen Kontrazeptiva. DOAK = direkte orale Antikoagulanzien; HK = hormonelle Kontrazeptiva; VKA = Vitamin-K-Antagonist; VTE = venöse Thromboembolien
Wen?
Da die Abklärung der Thrombophilie aufwendig ist, können nicht alle Frauen vor der Entscheidung über eine HK untersucht werden. Die Abklärung ist indiziert bei familiärer Belastung mit VTE oder mit Thrombophilien oder nach früheren VTE.
Was und wie?
Die Laboranalytik zur Thrombophilieabklärung ist hochkomplex und sollte ausschliesslich unter der Verantwortung eines erfahrenen Hämostaseologen stattfinden. Häufige Fehler:
-
Unterlassung von Analysen, z.B. Faktor VIII, Phospholipid-Antikörper (Lupusantikoagulans, Anti-Cardiolipin, Anti-ß2-Glykoprotein I). Persistierend hohe Faktor-VIII-Spiegel sind ein mittelstarker Risikofaktor für VTE, durchschnittlich 6-fach.20
-
Persistierende Phospholipid-Antikörper kommen bei bis zu 4% aller anscheinend Gesunden vor21 und sind auch ohne Vorliegen eines Antiphospholipidsyndroms mit früheren VTE oder ATE ein Risikofaktor für VTE und ATE.22,23
-
Verwendung falscher Referenzbereiche, z.B. Anti-Cardiolipin-IgG und -IgM, Anti-ß2-Glykoprotein-I-IgG und -IgM. Die Referenzbereiche nach Hersteller waren deutlich höher als die multizentrisch ermittelten Referenzbereiche. Dadurch falsch normale Resultate.24
-
Verwendung von Reagenzien mit unzureichender Sensitivität, z.B. Antithrombin-Aktivität. Die meisten Reagenzien erfassen einen erheblichen Teil der angeborenen Antithrombin-Mängel nicht.25
Die AB0-Blutgruppe moduliert das VTE-Risiko und sollte in die Thrombophilieabklärung und Risikostratifizierung einbezogen werden.26–28 Das VTE-Risiko ist bei Personen mit den Blutgruppen A, B oder AB etwa doppelt so hoch wie bei Blutgruppe 0.29,30 Die Präanalytik hat erheblichen Einfluss auf die Qualität der Thrombophilieabklärung. So kann z.B. das Lupusantikoagulans nur dann zuverlässig bestimmt werden, wenn die Probe innerhalb von zwei Stunden nach Blutentnahme doppelt zentrifugiert und das Plasma bis zur Analytik tiefgefroren transportiert und aufbewahrt wird.
Fazit
Vor Verschreibung eines HK ist eine Risiko-Nutzen-Abwägung unverzichtbar. Die Integration von persönlicher Anamnese, Familienanamnese, Klinik und bei gegebener Fragestellung Thrombophilie und pharmazeutischer Formulierung des HK erlauben eine Minimierung des VTE-Risikos bei gewährleistetem angestrebtem Nutzen.
Literatur:
1 Committee on Gynecologic Practice: Risk of venous thromboembolism among users of drospirenone-containing oral contraceptive pills. Obstet Gynecol 2012; 120: 1239-42 2 Sultan AA et al.: Risk of first venous thromboembolism in and around pregnancy: a population-based cohort study. Br J Haematol 2011; 156: 366-73. Oder: Sultan AA et al.: The incidence of first venous thromboembolism in and around pregnancy using linked primary and secondary care data: A population based cohort study from England and comparative meta-analysis. PLoS One 2013; 8: e70310 3 LaVasseur C et al.: Hormonal therapies and venous thrombosis: Considerations for prevention and management. Res Pract Thromb Haemost 2022; 6(6): 12763 4 Skeith L, Bates SM: Estrogen, progestin, and beyond: thrombotic risk and contraceptive choices. Hematology Am Soc Hematol Educ Program 2024; 1: 644-51 5 Didembourg M et al.: Lower reporting of venous thromboembolisms events with natural estrogen-based combined oral contraceptives compared to ethinylestradiol-containing pills: A disproportionality analysis of the Eudravigilance database. Contraception 2025; 142: 110727 6 Duxfils J et al.: Are natural estrogens used in contraception at lower risk of venous thromboembolism than synthetic ones? A systematic literature review and meta-analysis. Front Endocrinol 2024; 15: 1428597 7 ISTH Steering Committee for World Thrombosis Day: Thrombosis: a major contributor to the global disease burden. J Thromb Haemost 2014; 134: 931-8 8 Lidegaard O et al.: Risk of venous thromboembolism from use of oral contraceptives containing different progestogens and oestrogen doses: Danish cohort study, 2001-9. BMJ 2012; 344: e2990 9 Pomp ER et al.: Risk of venous thrombosis: obesity and its joint effect with oral contraceptive use and prothrombotic mutations. Brit J Haematol 2007; 139: 289-96 10 Bezemer ID et al.: The value of family history as a risk indicator for venous thrombosis. Arch Intern Med 2009; 169(6): 610-15 11 Zöller B et al.: Familial risk of venous thromboembolism in first-, second- and third-degree relatives: a nationwide family study in Sweden. Thromb Haemost 2013; 109: 458-63 12 Prandoni P et al.: Family history of venous thrombosis or sudden death as a risk factor for venous thromboembolism. Thromb Haemost 2012; 107(6): 1191-2 13 Cheng Y et al.: Current and former smoking and risk for venous thromboembolism: a systematic review and meta-analysis. PLOS Medicine 2013; 10(9): e1001515 14 Nguyen AT et al.: Safety of contraception among women using anticoagulant therapy: An updated systematic review. Contraception 2025; 110978 15 Tepper NK et al.: Research gaps in evidence-based contraception guidance: US Medical Eligibility Criteria for Contraceptive Use, 2024, and US Selected Practice Recommendations for Contraceptive Use, 2024. Contraception 2025; 111209 16 Curhan GC et al.: Frequency of use of acetaminophen, nonsteroidal anti-inflammatory drugs, and aspirin in US women. Pharmacoepidemiol Drug Saf 2002; 11(8): 687-93 17 Meaidi A et al.: Venous thromboembolism with use of hormonal contraception and non-steroidal anti-inflammatory drugs: nationwide cohort study. BMJ 2023; 382(6): e074450 18 Schmidt M et al.: Non-steroidal anti-inflammatory drug use and risk of venous thromboembolism. J Thromb Haemost 2011; 9: 1326-33 19 Asmis L, Hellstern P: Thrombophilia testing – a systematic review. Clin Lab 2023; 69(4): 670-91 20 Rietveld IM et al.: High levels of coagulation factors and venous thrombosis risk: strongest association for factor VIII and von Willebrand factor. J Thromb Haemost 2019; 17(1): 99-109 21 Manukyan D et al.: Distribution of antiphospholipid antibodies in a large population-based German cohort. Clin Chem Lab Med 2016; 54: 1663-70 22 De Groot PG et al.: Lupus anticoagulants and the risk of a first episode of deep venous thrombosis. J Thromb Haemost 2005; 3: 1993-7 23 Reynaud Q et al.: Risk of venous and arterial thrombosis according to type of antiphospholipid antibodies in adults without systemic lupus erythematosus: A systematic review and meta-analysis. Autoimm Rev 2014; 13: 595-608 24 Fontana P et al.: Refinement of the cutoff values of the HemosIL AcuStar assay for the detection of anticardiolipin and anti–beta2 glycoprotein-1 antibodies. J Thromb Haemost 2014; 12: 2034-7 25 Orlando C et al.: Diagnostic performance of commercial antithrombin activity assays: Do we get what we expect? Thromb Haemost 2026; 126(4): 205-17 26 De Haan HG et al.: Multiple SNP testing improves risk prediction of first venous thrombosis. Blood 2011; 2012; 120(3): 656-63 27 Van Hylckama Vlieg A et al.: Genetic variations associated with recurrent venous thrombosis. Circ Cardiovasc Genet 2014; 7(6): 806-13 28 Evensen LH et al.: The risk of venous thromboembolism attributed to established prothrombotic genotypes. Thromb Haemost 2022 122(7): 1221-30 29 El-Galaly TC et al.: Interaction between blood type, smoking and factor V Leiden mutation and risk of venous thromboembolism: a Danish case-cohort study. J Thromb Haemost 10(10): 2191-3 30 Suchon P et al.: Risk factors for venous thromboembolism in women under combined oral contraceptive. The PILl Genetic RIsk Monitoring (PILGRIM) Study. Thromb Haemost 2016; 115(1): 135-42
Das könnte Sie auch interessieren:
Die Menopause aus evolutionärer Perspektive
Kann man die menopausale Transition überhaupt als pathologisches Geschehen interpretieren, wenn alle Frauen um das 50. Lebensjahr diese durchleben? Oder wurde das obligate irreversible ...
Sport und Krebserkrankungen
In den letzten Jahzehnten hat sich insgesamt ein Paradigmenwechsel in der Medizin vollzogen – von der körperlichen Schonung hin zur Aktivität und frühen Mobilisierung im Rahmen von ...
Hormonelle Gesundheit nach der Menopause
Frauen verbringen heute rund ein Drittel ihres Lebens in der Postmenopause. Diese Lebensphase ist mit einer hohen Symptomlast und langfristigen gesundheitlichen Risiken verbunden, was ...