Therapie der Mischharninkontinenz mit Botox® und Bulkamid®
Autoren:
Dr. sc. nat. Marianne Gamper
Prof. Dr. med. Volker Viereck
Blasen- und Beckenbodenzentrum
Frauenklinik, Kantonsspital Frauenfeld
E-Mail: marianne.gamper@stgag.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Harninkontinenz ist sehr lästig und noch immer ein grosses Tabuthema mit einem hohen Leidensdruck. Die Mischharninkontinenz – eine Mischform von Drang- und Belastungsinkontinenz – ist besonders schwierig zu behandeln. In diesem Artikel wird eine neue operative Kombinationstherapie vorgestellt, die die Lebensqualität verbessert und auch für betagte Frauen eine Heilung ermöglicht.
Keypoints
-
Die Kombinationstherapie mit Botox® und Bulkamid® bei Mischharninkontinenz ist erfolgreich, sicher und anhaltend.
-
Nach 4 Monaten sind 67% objektiv und 63% subjektiv geheilt/gebessert, nach 12 Monaten sind 76% objektiv und 50% subjektiv geheilt/gebessert.
-
Eine einzige kurze «All-in-one»-Therapie in Lokalanästhesie ohne Absetzen der Blutverdünnung macht diese Operation auch für ältere, übergewichtige und multimorbide Risikopatientinnen mit Voroperationen (Salvage-Population) attraktiv.
-
Die Nebenwirkungen sind gering, unkompliziert und heilen in der Regel rasch und spontan ab.
-
Wichtig für den Therapieerfolg und die Risikominimierung sind die modifizierte Bulkamid®-Injektionstechnik und eine niedrige Botox®-Dosierung.
Therapie der Harninkontinenz heute
Harninkontinenz kann uns alle treffen. Ein Hauptrisikofaktor ist das Alter – mehr als ein Drittel der über 80-Jährigen leidet darunter.1 Die Mischharninkontinenz ist schwierig zu behandeln und die häufigste Inkontinenzform bei Frauen ab 60 Jahren, während bei jüngeren Frauen die Belastungsinkontinenz überwiegt.2
Die Therapie der Mischharninkontinenz erfolgt nach einem Stufenkonzept. Zuerst werden konservative Behandlungen, wie Blasen- oder Beckenbodentraining/Physiotherapie, Pessare oder lokale Hormone, angeboten. Wenn der Erfolg ausbleibt, wird zuerst eine medikamentöse, später eine operative Monotherapie versucht. Bei einer dominanten Drangkomponente werden Anticholinergika3 oder Beta-3-Adrenozeptor-Agonisten eingesetzt, später kann auch Botulinumtoxin in Betracht gezogen werden. Bei einer dominanten Belastungskomponente werden «bulking agents» injiziert oder es wird eine suburethrale Schlinge eingelegt.4,5 Vermutlich aus Angst vor sich potenzierenden Nebenwirkungen, wie Blasenobstruktion, schlaffe Blase, hohe Restharnwerte oder häufige Harnwegsinfekte, wurde bisher keine operative Kombinationstherapie angewandt.
Eine neue Kombinationstherapie mit Botox® und Bulkamid®
Um zum ersten Mal Wirkung und Nebenwirkung einer operativen Kombinationstherapie bei Mischharninkontinenz zu prüfen, wurde im Blasen- und Beckenbodenzentrum der Frauenklinik des Kantonsspitals Frauenfeld zwischen 2016 und 2021 eine prospektive, monozentrische, «investigator-initiated» Observationsstudie durchgeführt.6 In einem einzigen chirurgischen Eingriff wurden Botox® (Botulinumtoxin, OnabotulinumtoxinA, Aller—gan AG) gegen die Drang- und Bulkamid® (Polyacrylamidhydrogel, Axonics Inc.) gegen die Belastungsinkontinenz eingesetzt («B&B-Studie»).
Botox®, ein Neurotoxinprotein, hemmt die Erregungsübertragung von Nervenzellen auf die Muskulatur und führt zur Muskelschwäche. Botox®-Injektionen in die Blasenwandmuskulatur hemmen so die unwillkürliche Detrusorkontraktion. Botox® wird bei Patientinnen, die unzureichend/nicht auf ein anticholinerges Medikament ansprechen oder dieses nicht vertragen, zur Behandlung der überaktiven Blase (OAB) und der Dranginkontinenz eingesetzt.7 Gemäss Empfehlungen werden unter zystoskopischer Sicht 100 Einheiten in etwa 20 Einzeldosen über die ganze Blase verteilt.8,9
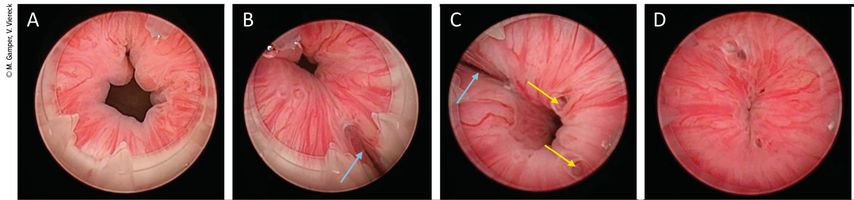
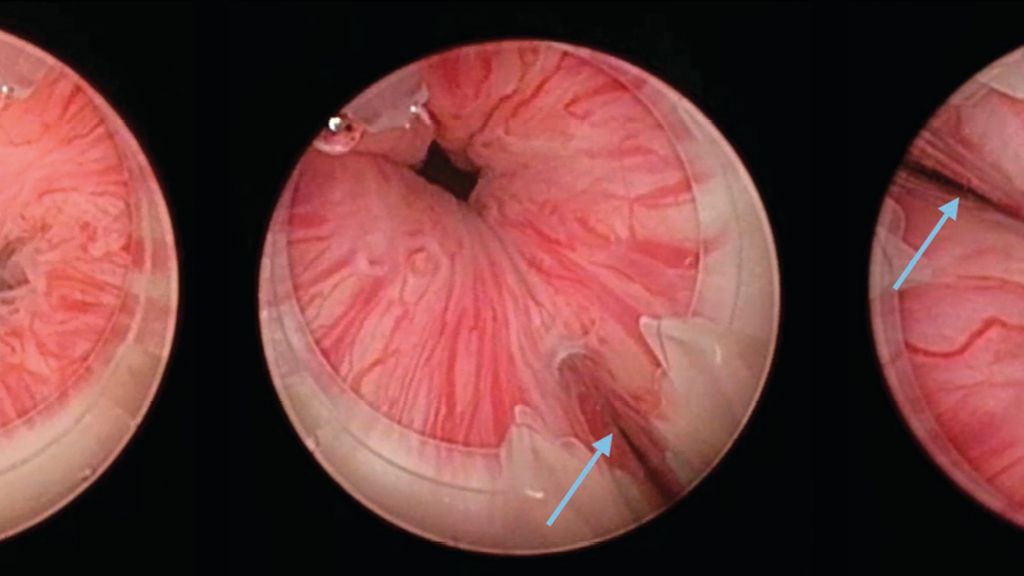
Bulkamid®, ein homogenes Gel aus 2,5% vernetztem Polyacrylamid und 97,5% Wasser, wird zur Behandlung der Belastungsinkontinenz in die Urethrawand gespritzt. Wichtig für den Erfolg dieser Behandlung ist, dass neu vier Bulkamid®-Depots kreisförmig auf gleicher Ebene im proximalen Drittel der Urethra positioniert werden. Die Koaptation soll unter urethroskopischer Sicht kontrolliert werden (Abb.1).10 Mit der Zeit wird das Hydrogel ins Gewebe integriert.11 Die Heilungs-/Verbesserungsrate 7 Jahre nach dem Eingriff beträgt über 65%.12 Die Depots bleiben über Jahre im Ultraschall sichtbar.13
Abb. 1: Transurethrale Injektion von Bulkamid®. Vor der Operation wird die Harnröhrenlänge sonografisch gemessen. Im proximalen Urethradrittel werden vier Bulkamiddepots à je ca. 0,5 ml injiziert (A). Vor der Injektion ist die Harnröhre offen (B). Unter urethroskopischer Sicht wird die erste Bulkamidinjektion verfolgt. Der blaue Pfeil zeigt auf die Injektionsnadel (C). Drei weitere Depots werden auf gleicher Urethrahöhe kreisförmig in einer Ebene injiziert. Die Einstichstellen der vorausgegangenen Injektionen (gelbe Pfeile) sind sichtbar (D). Die Therapie ist erfolgreich, wenn das Harnröhrenlumen am Schluss geschlossen ist (Koaptation)
In der B&B-Studie wurden 55 Patientinnen mit belastungsdominanter Mischharninkontinenz mit Botox® (median 50 Einheiten) und Bulkamid® (median 2,0 ml) in einem einzigen chirurgischen Eingriff behandelt. Die Dauer des Krankenhausaufenthalts betrug in der Studie meist zwei Nächte. Bei der Entlassung mussten die Patientinnen spontan Wasser lassen können. Der Erfolg und allfällige Nebenwirkungen der Behandlung wurden 2 Wochen, 4 und 12 Monate nach der Operation untersucht. Einschlusskriterien waren – neben der belastungsdominanten Mischharninkontinenz – ein positiver Hustentest, 8 oder mehr Miktionen pro Tag, kein Restharn (≤100ml) und keine akute Harnwegsinfektion.
Erfolgreiche Therapie auch bei älteren, multimorbiden, voroperierten Patientinnen
Das mediane Alter der Patientinnen betrug 75 Jahre, der mediane Body-Mass-Index 28,5 kg/m2. 22% hatten eine, 64% hatten zwei oder mehrere schwere Komorbiditäten. 56% hatten eine vorausgegangene Inkontinenzoperation, davon 77% eine suburethrale Schlinge, 44% hatten bereits eine Prolapsoperation und 60% eine Hysterektomie. Alle 55 Patienten beendeten die 4-Monats-Visite und 52 Patientinnen auch die 12-Monats-Visite.
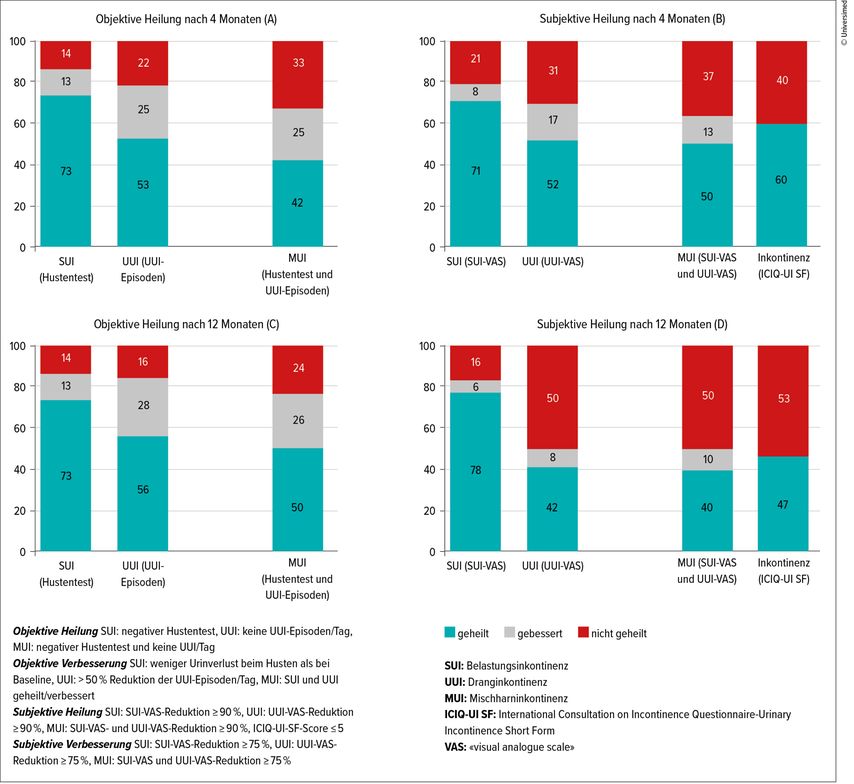
Vier Monate nach der Operation hatten 73% der Patientinnen einen negativen Hustentest und 53% hatten keine Dranginkontinenzepisode mehr. Bei 42% der Patientinnen traf beides zu, d.h., ihre Mischharninkontinenz war objektiv geheilt. Nach 12 Monaten waren die Zahlen praktisch unverändert (Abb.2A,C).
Die subjektive Beurteilung zeigte ähnlich gute Heilungsraten. Die Patientinnen mussten auf einer Skala von 0–10 (VAS, «visual analogue scale») ihren Leidensdruck bezüglich Belastungs- und Dranginkontinenz beurteilen (SUI-VAS und UUI-VAS). Vier Monate nach der Operation waren 71% der Patientinnen bezüglich Belastungsinkontinenz, respektive 52% bezüglich Dranginkontinenz geheilt. Bei 50% der Patientinnen traf beides zu, d.h., ihre Mischharninkontinenz war subjektiv geheilt. Nach 12 Monaten war die Heilung der Belastungskomponente mit 78% unverändert hoch, die Drangkomponente wurde von 42% und die Mischharninkontinenz von 40% als geheilt beurteilt (Abb.2B,D).
Der subjektive Therapieerfolg wurde auch mit dem standardisierten ICIQ-UI-SF-Fragebogen beurteilt, mit Fragen zur Inkontinenzhäufigkeit, Inkontinenzmenge und Lebensqualität.14 Ein Wert ≤5 wurde als «geheilt» definiert, bei einem maximalen Wert von 21 (höchster Schweregrad).15 Nach 4 Monaten waren 60%, nach 12 Monaten 47% subjektiv geheilt (Abb.2B,D).
Die B&B-Therapie ist gleich gut oder besser als die Monotherapie
Der ICIQ-UI-SF-Wert (Median) reduzierte sich von 15,4 bei Baseline auf 4,8 nach 4 Monaten und auf 5,5 nach 12 Monaten. Im Vergleich zu anderen Bulkamid®-Studien waren diese Werte ähnlich gut oder sogar besser. In einer Studie sanken die Werte beim 3-Monats-Follow-up von 16,05 auf 10,5816 und in anderen Studien beim 12-Monats-Follow-up von 15 auf 74 oder von 15 auf 517. Keine unserer Patientinnen benötigte innerhalb der 12-monatigen Nachbeobachtungszeit eine erneute Bulkamid®-Injektion. Dies war ein wesentlicher Unterschied zu anderen Studien, wo 8–77% eine Reinjektion brauchten.4,10,17,18 Wir vermuten, dass in der B&B-Studie die neue Bulkamid®-Injektionstechnik mit 4 Depots (2 ml Totalvolumen) auf gleicher Ebene im proximalen Urethradrittel wesentlich zum lang anhaltenden Erfolg beigetragen hat (Stabilisation des Blasenhalses).
Auch die Botox®-Wirkung war bei der B&B-Studie im Vergleich zu anderen Studien ähnlich gut oder besser. Die Heilungsraten («keine Dranginkontinenzepisode pro Tag») betrugen 3–4 Monate postoperativ 22,9%,19 55%,8 37%9 und 19%20 und in der B&B-Studie 53%. Interessant ist, dass bei der B&B-Studie im Median 50 Einheiten (Bereich 50–200 Einheiten), bei den anderen Studien 100 Einheiten Botox® verwendet wurden. Werden nur Daten mit 50 Einheiten verglichen, betrug die Heilungsrate in der B&B-Studie 64% und lag damit um einiges höher als bei anderen Monotherapien mit 50 Einheiten (15,8%8 oder 29,8%9).
In der B&B-Studie benötigten nur 2 Patientinnen (4%) eine zweite Botox®-Injektion vor der 12-Monats-Visite. Das war viel weniger als die 71,5%, die eine Wiederholungsinjektion von Botox® innerhalb des ersten postoperativen Jahres wünschten.7 Der Botox®-Effekt nach B&B war somit auch viel länger anhaltend als die publizierten Wirkungsdauern von 4–1021 oder 7,6 Monaten7. Die Kombinationstherapie mit Bulkamid® könnte für den lang anhaltenden Erfolg verantwortlich sein. Wir vermuten, dass die Bulkamid®-Depots das Öffnen der Harnröhre mit Trichterbildung verhindern und so den Harneintritt in die proximale Harnröhre blockieren. Triggerpunkte am Blasenhals werden nicht stimuliert und das Gefühl von «Drang» wird nicht ausgelöst.22
Geringe und nur transiente Komplikationen nach B&B
In den ersten Tagen hatten 22% der Patientinnen aufgrund der Bulkamid®-Wirkung vorübergehend einen Harnverhalt und mussten katheterisiert werden. Dieser Nebeneffekt heilte innerhalb weniger Tage spontan ab. Andere Studien verzeichneten Harnverhaltraten von 1,1–13%.4,18,23–25 Initial hohe, transiente Restharnwerte sind per se nichts Schlechtes. Interessant ist, dass auch andere Kliniker einen Zusammenhang zwischen postoperativem Harnverhalt und klinischem Erfolg festgestellt haben.25,26
Botox® erreicht etwa 2 Wochen nach der Injektion das Wirkungsmaximum.21 Das äussert sich in der Abnahme der Dranginkontinenz, aber auch in der Zunahme des Restharnvolumens. In der B&B-Studie betrug diese Zunahme nach 2 Wochen durchschnittlich 71ml, nach 4 Monaten 20ml. Das heisst, hohe Restharnmengen durch Botox® waren ebenfalls vorübergehend. Andere Studien berichteten über ähnliche Verläufe, mit einer maximalen Zunahme nach 2 Wochen und wieder niedrigeren Restharnwerten nach 12 Wochen.9,19,20
13% der B&B-Patientinnen hatten im ersten postoperativen Monat einen symptomatischen Harnwegsinfekt. Diese Werte lagen leicht höher als nach alleiniger Bulkamid®-Therapie (3,5–8,4%)4,10,18,24 und ähnlich hoch wie nach alleiniger Botox®-Therapie (5–39%)8,9,19,20,27,28. Alle Harnwegsinfektionen waren unkompliziert und ohne Beteiligung der oberen Harnwege.
Vorteile der B&B-Kombinationstherapie bei Mischharninkontinenz
Die neue B&B-Kombinationstherapie ist erfolgreich, sicher und anhaltend. Sie bringt grosse Vorteile für das untersuchte Patientinnenkollektiv. Insbesondere betagte, multimorbide Patientinnen nach erfolgloser Inkontinenzoperation (Salvage-Population) oder Patientinnen mit anderen urogynäkologischen Voroperationen profitieren von einem einzigen kurzen Eingriff. Weder eine Vollnarkose noch das Absetzen einer Antikoagulation sind nötig. Ganz wichtig ist, besonders bei dieser Population, dass die Behandlung stationär erfolgt und bei einem postoperativen Harnverhalt sofort katheterisiert werden kann.
Die Inhalte dieses Artikels waren Thema eines Vortrags beim 19. Frauenfelder Symposium Urogynäkologie am 29. Oktober 2021, Warth
Literatur:
1 Niederstadt C et al.: Harninkontinenz. Gesundheitsberichterstattung des Bundes Robert Koch-Institut, Statistisches Bundesamt 2007; 39: 1-50 2 Padmanabhan P et al.: Urinary incontinence. In: Chapple C, Steers W (Eds.): Practical urology: essential principles and practice. London: Springer, 2011. 437-51 3 Staskin DR et al.: Short- and long-term efficacy of solifenacin treatment in patients with symptoms of mixed urinary incontinence. BJU Int 2006; 97(6): 1256-61 4 Lose G et al.: An open multicenter study of polyacrylamide hydrogel (Bulkamid®) for female stress and mixed urinary incontinence. Int Urogynecol J 2010; 21(12): 1471-7 5 Rezapour M et al.: Tension-free vaginal tape (TVT) in women with mixed urinary incontinence--a long-term follow-up. Int Urogynecol J Pelvic Floor Dysfunct 2001; 12(Suppl 2): S15-18 6 Viereck V et al.: Combination therapy with botulinum toxin and bulking agent - an efficient, sustainable, and safe method to treat elderly women with mixed urinary incontinence. Neurourol Urodyn 2021; 40(7): 1820-8 7 Nitti VW et al.: Durable efficacy and safety of long-term onabotulinumtoxinA treatment in patients with overactive bladder syndrome: final results of a 3.5-year study. J Urol 2016; 196(3): 791-800 8 Denys P et al.: Efficacy and safety of low doses of onabotulinumtoxinA for the treatment of refractory idiopathic overactive bladder: a multicentre, double-blind, randomised, placebo-controlled dose-ranging study. Eur Urol 2012; 61(3): 520-9 9 Dmochowski R et al.: Efficacy and safety of onabotulinumtoxinA for idiopathic overactive bladder: a double-blind, placebo controlled, randomized, dose ranging trial. J Urol 2010; 184(6): 2416-22 10 Itkonen Freitas AM et al.: Tension-free vaginal tape surgery versus polyacrylamide hydrogel injection for primary stress urinary incontinence: a randomized clinical trial. J Urol 2020; 203(2): 372-8 11 Chapple C et al.: Particulate versus non-particulate bulking agents in the treatment of stress urinary incontinence. Res Rep Urol 2019; 11: 299-310 12 Brosche T et al.: Seven-year efficacy and safety outcomes of Bulkamid for the treatment of stress urinary incontinence. Neurourol Urodyn 2021; 40(1): 502-8 13 Viereck V et al.: Kolposuspension und intraurethrale Injektion zur Therapie der Belastungsinkontinenz. gynäkologische praxis 2017; 42: 584-96 14 Klovning A et al.: Comparison of two questionnaires for assessing the severity of urinary incontinence: The ICIQ-UI SF versus the incontinence severity index. Neurourol Urodyn 2009; 28(5): 411-5 15 Kuszka A et al.: Erbium:YAG laser treatment of female stress urinary incontinence: midterm data. Int Urogynecol J 2020; 31(9): 1859-66 16 Hansen MF et al.: A national population-based cohort study of urethral injection therapy for female stress and mixed urinary incontinence: the Danish Urogynaecological Database, 2007-2011. Int Urogynecol J 2017; 28(9): 1309-17 17 Pai A et al.: Durability, safety and efficacy of polyacrylamide hydrogel (Bulkamid®) in the management of stress and mixed urinary incontinence: three year follow up outcomes. Cent European J Urol 2015; 68(4): 428-33 18 Sokol ER et al.: Efficacy and safety of polyacrylamide hydrogel for the treatment of female stress incontinence: a randomized, prospective, multicenter North American study. J Urol 2014; 192(3): 843-9 19 Nitti VW et al.: OnabotulinumtoxinA for the treatment of patients with overactive bladder and urinary incontinence: results of a phase 3, randomized, placebo controlled trial. J Urol 2013; 189(6): 2186-93 20 Yokoyama O et al.: OnabotulinumtoxinA (botulinum toxin type A) for the treatment of Japanese patients with overactive bladder and urinary incontinence: results of single-dose treatment from a phase III, randomized, double-blind, placebo-controlled trial (interim analysis). Int J Urol 2020; 27(3): 227-34 21 Rovner E: Chapter 6: practical aspects of administration of onabotulinumtoxinA. Neurourol Urodyn 2014; 33(Suppl 3): S32-37 22 Harms L et al.: Funneling before and after anti-incontinence surgery--a prognostic indicator? Part 2: tension-free vaginal tape. Int Urogynecol J Pelvic Floor Dysfunct 2007; 18(3): 289-94 23 Mohr S et al.: Bulkamid (PAHG) in mixed urinary incontinence: What is the outcome? Int Urogynecol J 2017; 28(11): 1657-61 24 Zivanovic I et al.: Urethral bulking for recurrent stress urinary incontinence after midurethral sling failure. Neurourol Urodyn 2017; 36(3): 722-6 25 Giammo A et al.: Urethral bulking with Bulkamid: An analysis of efficacy, safety profile, and predictors of functional outcomes in a single-center cohort. Neurourol Urodyn 2020; 39(5): 1523-8 26 Mikkola TS: persönliche Mitteilung. 2021 27 Chapple C et al.: OnabotulinumtoxinA 100 U significantly improves all idiopathic overactive bladder symptoms and quality of life in patients with overactive bladder and urinary incontinence: a randomised, double-blind, placebo-controlled trial. Eur Urol 2013; 64(2): 249-56 28 Christiansen FE et al.: Single-centre experience with intradetrusor injection of onabotulinumtoxinA: a retrospective study of the years 2003-2012 in a Danish population. Scand J Urol 2017; 51(5): 392-6
Das könnte Sie auch interessieren:
Die Menopause aus evolutionärer Perspektive
Kann man die menopausale Transition überhaupt als pathologisches Geschehen interpretieren, wenn alle Frauen um das 50. Lebensjahr diese durchleben? Oder wurde das obligate irreversible ...
Sport und Krebserkrankungen
In den letzten Jahzehnten hat sich insgesamt ein Paradigmenwechsel in der Medizin vollzogen – von der körperlichen Schonung hin zur Aktivität und frühen Mobilisierung im Rahmen von ...
Hormonelle Gesundheit nach der Menopause
Frauen verbringen heute rund ein Drittel ihres Lebens in der Postmenopause. Diese Lebensphase ist mit einer hohen Symptomlast und langfristigen gesundheitlichen Risiken verbunden, was ...