„Lean, Green and Clean“ – Nachhaltigkeit in der klinischen Praxis
Autorinnen:
Daria Luschkova1,3
Prof. Dr. Claudia Traidl-Hoffmann1,2,4
1 Institut für Umweltmedizin und Integrative Gesundheit
Medizinische Fakultät
Universitätsklinikum Augsburg und Universität Augsburg
2 Institut für Umweltmedizin
Helmholtz Zentrum München – Deutsches
Forschungszentrum für Gesundheit und Umwelt
Augsburg
3 Klinik für Dermatologie und Allergologie
Universitätsklinikum Augsburg
4 Christine Kühne – Center for Allergy Research and Education (CK-CARE)
Davos
Ökologisch verantwortliche Gesundheitsversorgung erfordert eine systematische Transformation von klinischer Praxis, Ausbildung, Infrastruktur und Forschung. Das Modell „Lean, Green and Clean“ dient als strategischer Rahmen zur Reduktion des ökologischen Fußabdrucks und gleichzeitigen Verbesserung der Versorgungsqualität.
Keypoints
-
Der Klimawandel beeinflusst direkt und indirekt die physische und psychische Gesundheit.1,2
-
Das Gesundheitssystem verursacht 4–5% der globalen CO₂-Emissionen.3
-
Das Konzept „Lean, Green and Clean“ bietet einen strukturierten Rahmen für nachhaltige Gesundheitsversorgung.4
-
Planetary Health sollte systematisch in Leitlinien, Ausbildung und klinische Praxis integriert werden.5
Der anthropogene Klimawandel stellt eine der zentralen globalen Herausforderungen des 21. Jahrhunderts dar und betrifft zunehmend auch die Gesundheitsversorgung. Neben direkten gesundheitlichen Auswirkungen – etwa durch Extremwetterereignisse, Hitze oder Luftverschmutzung – verändert er auch die epidemiologischen Muster zahlreicher Erkrankungen. Das Gesundheitswesen steht dabei in einer doppelten Verantwortung: Es ist einerseits gefordert, klimabedingte Gesundheitsfolgen zu bewältigen, und trägt andererseits als emissionsintensiver Sektor selbst erheblich zur ökologischen Krise bei.2,3
Klimawandel als Gesundheitsdeterminante
Die Weltgesundheitsorganisation (WHO) klassifiziert den Klimawandel als die größte Gesundheitsbedrohung der Menschheit im 21. Jahrhundert.6 Die gesundheitlichen Folgen lassen sich in direkte und indirekte Effekte unterteilen: Zu den direkten zählen Hitzewellen, Überschwemmungen und Naturkatastrophen; indirekte Effekte umfassen veränderte Expositionen gegenüber Allergenen, die Ausbreitung vektorübertragener Erkrankungen, Nahrungsunsicherheit sowie Auswirkungen auf die mentale Gesundheit.1,7,8 Vulnerable Bevölkerungsgruppen – darunter Kinder, ältere Menschen und Personen mit chronischen Erkrankungen – sind besonders betroffen. Die kumulative Belastung durch Umweltstressoren erhöht nicht nur die Morbidität, sondern verschärft auch bestehende gesundheitliche Ungleichheiten.
Der Beitrag des Gesundheitswesens
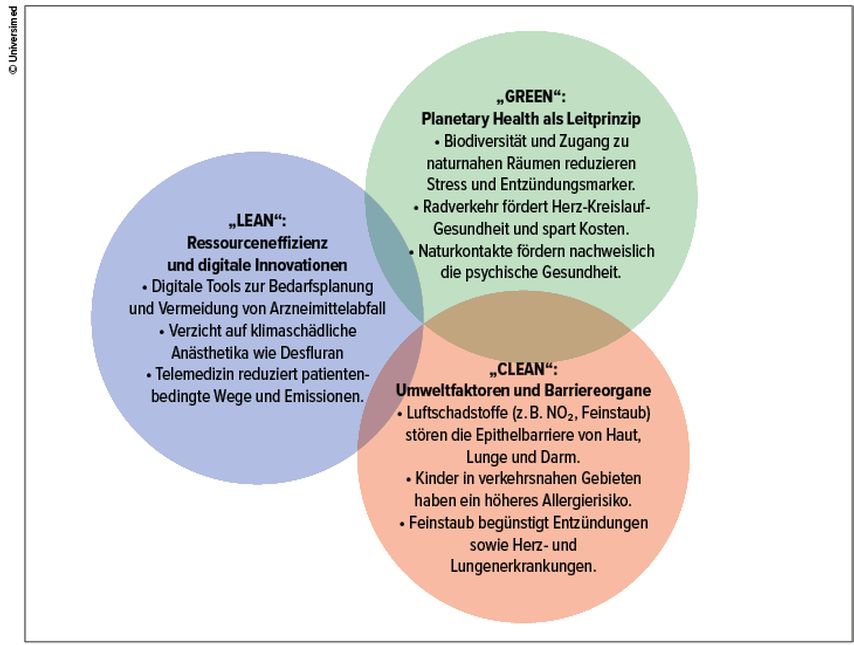
Das Gesundheitswesen selbst ist ein signifikanter Treiber ökologischer Belastungen. Globale Schätzungen beziffern seinen Anteil an den weltweiten Treibhausgasemissionen auf etwa 4–5%.3,9 In Deutschland entfallen rund 5% des CO2-Ausstoßes auf diesen Sektor.10 Klinische Einrichtungen sind nicht nur energie- und materialintensiv, sondern verursachen auch erhebliche Mengen an Abfall, insbesondere durch Einwegprodukte, Medikamente und sterile Verpackungen. Gleichzeitig bestehen Optimierungspotenziale in Bereichen wie Logistik, Medikation, OP-Management und digitaler Infrastruktur. Es ergibt sich daraus eine doppelte Rolle des Sektors: Das Gesundheitssystem ist nicht nur Betroffener, sondern auch Mitverursacher – und somit als Teil der Lösung wichtiger Hebel für eine systemische Transformation (Abb.1).
Abb. 1: Das Konzept „Lean, Green and Clean“ zeigt exemplarisch, wie Ressourceneffizienz, ökologische Gesundheitsförderung und umweltmedizinische Prävention ineinandergreifen
„Lean“: Ressourceneffizienz und digitale Innovationen
Effizienzsteigerung im Gesundheitswesen bedeutet nicht nur Kostenreduktion, sondern ist auch ein zentraler Hebel für Nachhaltigkeit und Klimaresilienz. Der „Lean“-Ansatz zielt darauf ab, Verschwendung zu vermeiden, Prozesse zu optimieren und Ressourcenverbräuche entlang der Versorgungskette zu minimieren – ohne die Versorgungsqualität zu beeinträchtigen.
-
Einsatz digitaler Technologien zur Bedarfsplanung und Vermeidung von Arzneimittelabfall: Durch intelligente Lagerhaltungs- und Tracking-Systeme kann die Haltbarkeit von Medikamenten besser überwacht, die Entsorgungsmenge reduziert werden und Fehlverschreibungen können vermieden werden. Studien zeigen, dass ein signifikanter Anteil pharmazeutischer Abfälle durch strukturelle Ineffizienzen in der Logistik entsteht.11,12
-
Verzicht auf klimaschädliche Inhalationsanästhetika wie Desfluran: Inhalationsanästhetika wie Desfluran und Sevofluran haben ein hohes Treibhauspotenzial („global warming potential“; GWP). Desfluran ist 2540-mal klimaschädlicher als CO2. Kliniken, die vollständig auf diese Substanzen verzichten, können ihren ökologischen Fußabdruck in der Anästhesie signifikant senken.13
-
Nutzung telemedizinischer Verfahren: Die Ausweitung telemedizinischer Konsultationen, insbesondere für Nachsorge und strukturierte Verlaufskontrollen, reduziert nicht nur Anfahrtswege und damit verkehrsbedingte Emissionen, sondern entlastet auch klinische Infrastrukturen. Gleichzeitig verbessert sich die Versorgungskontinuität, insbesondere in ländlichen Regionen.
-
KI-gestützte Entscheidungsunterstützung: Künstliche Intelligenz (KI) kann auf Basis großer Datenmengen Frühwarnsysteme für Krankheitsprogression bereitstellen, die Therapieplanung individualisieren und Diagnostikprozesse effizienter gestalten. Dies führt nicht nur zu einer höheren Qualität der Versorgung, sondern minimiert auch Doppeluntersuchungen, unnötige Medikationen und damit verbundene Umweltwirkungen.
-
Reduktion von Überversorgung: Ein Großteil medizinischer Interventionen ist evidenzbasiert vermeidbar. Initiativen wie „Choosing Wisely“ (https://www.choosingwisely.org; in Österreich: https://gemeinsam-gut-entscheiden.at; https://oepgk.at/massnahmen/gemein sam-gut-entscheiden-choosing-wisely-austria/) helfen, medizinisch unnötige Leistungen zu identifizieren und abzubauen. Dies trägt zur Reduktion von Materialverbrauch, Arzneimitteleinsatz und indirekt auch Emissionen bei.
-
Energieeffiziente Klinikstrukturen: Neben der Prozessoptimierung auf fachlicher Ebene sind auch bauliche und infrastrukturelle Maßnahmen entscheidend. Dazu gehören u.a. intelligente Gebäudetechnik (z.B. sensorgesteuerte Beleuchtung, Lüftung), Nutzung erneuerbarer Energien und energetische Sanierung.
Durch eine Kombination aus technologischem Fortschritt, organisatorischer Umstrukturierung und einen bewussteren Ressourceneinsatz lässt sich das Prinzip „Lean“ wirkungsvoll in den klinischen Alltag integrieren – mit ökologischen, ökonomischen und medizinischen Synergien.
„Green“: Planetary Health als Leitprinzip
Das Konzept der Planetary Health betont die untrennbare Wechselwirkung zwischen der Gesundheit des Menschen und den ökologischen Grundlagen, von denen sie abhängt.4,5 Klimawandel, Umweltverschmutzung und Biodiversitätsverlust beeinflussen das Auftreten von Krankheiten und deren Verlauf, Therapieerfolg und Prävention. Eine ganzheitliche Sicht auf Umwelt, Lebensstil und Gesundheit eröffnet neue Ansätze für die klinische Praxis und Präventionsmedizin.
-
Biodiversität und naturnahe Räume: Der Kontakt mit artenreichen natürlichen Umgebungen steht in Zusammenhang mit einer verbesserten Immunregulation, geringerer Prävalenz allergischer Erkrankungen und reduzierter psychischer Belastung. Die sogenannte „Biodiversitätshypothese“ geht davon aus, dass die mikrobielle Vielfalt der Umwelt wesentlich zur Ausbildung eines gesunden Mikrobioms und damit zu einer ausgewogenen Immunantwort beiträgt.14,15 Der Rückgang biologischer Vielfalt kann hingegen proinflammatorische Zustände fördern.
-
Förderung aktiver Mobilität: Städte, die in Fahrradinfrastruktur investieren, profitieren nicht nur durch Verkehrs- und Emissionsreduktion, sondern auch durch niedrigere Inzidenzen chronischer Erkrankungen. Laut Berechnungen aus Dänemark führt jeder gefahrene Radkilometer zu einer Einsparung von ca. 1Euro an Gesundheitskosten – ein Beispiel für sogenannte Kobenefits.16
-
Naturbasierte Therapien: Aufenthalte in naturnahen Umgebungen sind mit vielfältigen positiven Effekten auf die psychische Gesundheit assoziiert. Metaanalysen zeigen eine signifikante Reduktion von Stress, Depression, Angst und Bluthochdruck bei regelmäßiger Grünflächenexposition.17 Diese Erkenntnisse haben Relevanz für Präventionskonzepte ebenso wie für Rehabilitations- und Therapiestrategien in der Psychosomatik.
-
Natur als pharmakologische Ressource: Der zunehmende Verlust an Biodiversität gefährdet langfristig die Entwicklung pflanzlicher Wirkstoffe. Über 50% der heute eingesetzten Arzneimittel basieren auf Naturstoffen oder deren Derivaten. Der Schutz naturnaher Lebensräume ist daher auch ein Gebot zukunftsfähiger Arzneimittelforschung.18
Eine Integration ökologischer Determinanten in Diagnostik, Therapieplanung und Public-Health-Strategien ist essenziell, um die Resilienz von Individuum und Gesellschaft gegenüber Umweltstressoren langfristig zu stärken.
„Clean“: Umweltfaktoren und Barriereorgane
Ein zentraler pathophysiologischer Mechanismus zur Erklärung umweltbedingter Erkrankungen ist die sogenannte Epithelbarrieretheorie.19 Diese postuliert, dass exogene Stressoren wie Luftschadstoffe (z.B. NO2, Ozon, PM2,5), Chemikalien oder mikrobiologische Kontaminanten die strukturelle und funktionelle Integrität epithelialer Barrieren schädigen. Die gestörte Barrierefunktion führt zu einer erhöhten Durchlässigkeit („leaky barriers“), Dysbiose und einer Aktivierung des angeborenen Immunsystems, was chronisch-inflammatorische Prozesse begünstigt.
-
Kinder in verkehrsnahen Gebieten: Epidemiologische Studien zeigen, dass Kinder, die in der Nähe stark befahrener Straßen leben, ein deutlich erhöhtes Risiko für Asthma bronchiale, allergische Rhinitis und Sensibilisierungen gegenüber Aeroallergenen aufweisen. Eine der größten Kohortenstudien hierzu ist die GINIplus-Studie aus Deutschland.20
-
Feinstaubbelastung (PM2,5): Partikel mit einem aerodynamischen Durchmesser <2,5μm dringen tief in die Alveolen ein und induzieren systemische Entzündungsreaktionen. Neben respiratorischen Effekten wie chronischer Bronchitis oder Exazerbationen bei COPD und Asthma sind auch kardiovaskuläre Folgen wie Myokardinfarkte und Schlaganfälle dokumentiert.21 Zudem besteht ein Zusammenhang mit Frühgeburten und niedrigem Geburtsgewicht.
-
Hautbarrierestörungen und Atopie: Luftgetragene Umweltstoffe können direkt auf die Haut einwirken, die Expression von Tight-Junction-Proteinen verändern und die epidermale Lipidzusammensetzung stören. Dies begünstigt die Sensibilisierung gegenüber Umweltallergenen und die Entwicklung atopischer Dermatitis. Die Zusammenhänge wurden zuletzt in der 4. Davoser Deklaration umfassend dargestellt, welche die Bedeutung gestörter Epithelbarrieren im Kontext umweltbedingter chronisch-entzündlicher Erkrankungen sowie zukünftiger Präventions- und Therapieansätze hervorhebt.22
Neben den Allergie- und Atemwegserkrankungen werden auch Erkrankungen wie chronisch-entzündliche Darmerkrankungen (CED), neurodegenerative Erkrankungen und affektive Störungen mit Barrierefunktionsstörungen und umweltbedingter Exposition in Verbindung gebracht. Eine konsequente Berücksichtigung dieser Zusammenhänge in der Anamnese, Prävention und Therapie ist essenziell für eine zukunftsfähige Gesundheitsversorgung im Kontext ökologischer Herausforderungen.
Handlungsempfehlungen
Die Umsetzung ökologisch verantwortlicher Gesundheitsversorgung erfordert eine systematische Transformation der klinischen Praxis, Ausbildung, Infrastruktur und Forschung. Das Modell „Lean, Green and Clean“ kann hierbei als strategischer Rahmen dienen.
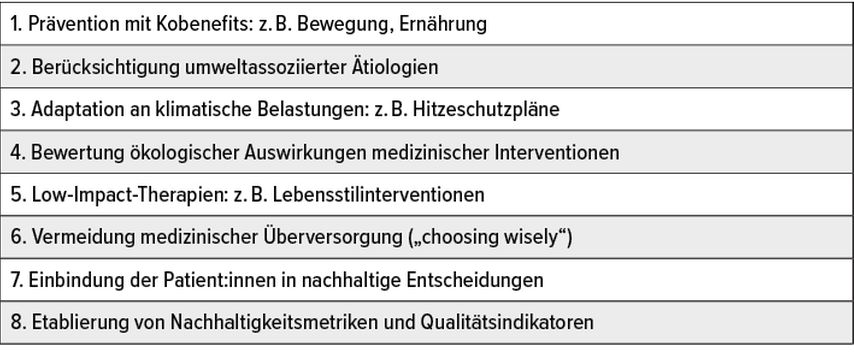
Auf Basis aktueller evidenzbasierter Konzepte lassen sich acht zentrale Handlungsebenen ableiten (Tab.1), die zur Reduktion des ökologischen Fußabdrucks beitragen und gleichzeitig die Versorgungsqualität verbessern können:4
Tab. 1: Zur Integration von Nachhaltigkeit in die medizinische Versorgung bietet das Modell „Lean, Green and Clean“ acht strategische Handlungsfelder (modifiziert nach Herrmann A et al. 2022)4
Prävention mit Kobenefits: Maßnahmen, die sowohl die individuelle Gesundheit fördern als auch positive Klima- und Umweltwirkungen entfalten, sollten priorisiert werden. Beispiele sind pflanzenbasierte Ernährung, körperliche Aktivität im Alltag und Vermeidung von Luftverschmutzung durch aktive Mobilität.
Berücksichtigung umweltassoziierter Ätiologien: Umwelt- und Klimafaktoren müssen bei der Diagnosestellung und klinischen Entscheidungsfindung systematisch einbezogen werden. Dazu gehören z.B. Feinstaubexposition bei Asthma, Hitzebelastung bei kardiovaskulären Erkrankungen oder Allergenbelastung bei atopischen Erkrankungen.
Adaptation an klimatische Belastungen: Kliniken und ambulante Einrichtungen benötigen spezifische Maßnahmen zur Anpassung an klimatische Extremlagen. Dazu zählen Hitzeschutzpläne, Frühwarnsysteme für vulnerable Patientengruppen sowie bauliche und organisatorische Resilienzmaßnahmen.
Bewertung ökologischer Auswirkungen medizinischer Interventionen: Lebenszyklusanalysen („life cycle assessment“) sollten standardisiert für häufig eingesetzte Verfahren (z.B. Bildgebung, Anästhesie, Medikation) verfügbar gemacht werden, um Emissionen in der klinischen Entscheidungsfindung zu berücksichtigen.
Förderung von Low-Impact-Therapien: Behandlungen mit geringem Ressourceneinsatz und hohem Nutzen (z.B. Lebensstilinterventionen, psychosoziale Therapieansätze, naturbasierte Interventionen) sollten gefördert und in Leitlinien integriert werden.
Vermeidung medizinischer Überversorgung: Durch die konsequente Anwendung von Prinzipien der evidenzbasierten Medizin und Initiativen wie „Choosing Wisely“ können unnötige Untersuchungen und Behandlungen vermieden werden – mit positiven Effekten auf Patientenwohl, Kosten und Umwelt.
Partizipative Entscheidungsfindung: Patient:innen sollten in nachhaltige Behandlungsentscheidungen eingebunden werden. Dazu gehört die transparente Kommunikation über Risiken, Nutzen und Umweltwirkungen medizinischer Maßnahmen.
Etablierung von Nachhaltigkeitsmetriken: Umweltbezogene Indikatoren (z.B. CO2-Fußabdruck pro Behandlungsfall, Materialverbrauch pro Fallgruppe) sollten als Qualitätskennzahlen in das klinische Reporting integriert werden.
Diese Maßnahmen bedürfen politischer, institutioneller und bildungspolitischer Unterstützung. Die Integration von Planetary Health in die ärztliche Aus-, Weiter- und Fortbildung ist dabei ein essenzieller Baustein, um langfristig systemische Veränderung zu bewirken.
Fazit
Die zunehmenden Belastungen durch Klimawandel, Umweltverschmutzung und Biodiversitätsverlust markieren das Anthropozän als eine Ära tiefgreifender planetarer Veränderungen – mit unmittelbaren und mittelbaren Folgen für die menschliche Gesundheit. Das Gesundheitswesen steht dabei vor einer doppelten Verantwortung: Es muss sowohl auf klimawandelbedingte Gesundheitsrisiken reagieren als auch seinen eigenen ökologischen Fußabdruck erheblich reduzieren.
Das hier vorgestellte Konzept „Lean, Green and Clean“ bietet einen praxisorientierten, systematischen Rahmen, um Nachhaltigkeit in der klinischen Versorgung zu verankern. Es integriert Effizienzsteigerung („Lean“), ökologische und gesundheitsfördernde Umwelteinflüsse („Green“) sowie die Reduktion schädlicher Expositionen („Clean“) in ein einheitliches Handlungskonzept. Dabei zeigt sich, dass viele der vorgeschlagenen Maßnahmen nicht nurdem Klima, sondern auch der Versorgungsqualität und Patientensicherheit zugutekommen – ein klassischer „Kobenefit“-Ansatz.
Die Implementierung entsprechender Strategien erfordert einen strukturellen Wandel in Ausbildung, Leitlinienentwicklung, klinischer Praxis und Gesundheitspolitik. Ärzt:innen, Pflegekräfte und Gesundheitsinstitutionen nehmen dabei eine zentrale Rolle als Multiplikator:innen für gesellschaftlichen Wandel ein. Zukunftsfähige Medizin bedeutet heute mehr denn je: Heilen im Einklang mit den planetaren Belastungsgrenzen – für die Gesundheit der heutigen und zukünftigen Generationen.5,23
Literatur:
1 Romanello M et al.: The 2022 report of the Lancet Countdown on health and climate change: Health at the mercy of fossil fuels. Lancet 2022; 400(10363): 1619-54 2 Watts N et al.: The 2021 report of the Lancet Countdown on health and climate change: Code red for a healthy future. Lancet 2021; 398(10311): 1619-62 3 World Economic Forum. Quantifying the impact of climate change on human health. Insight report, 2024. https://www.weforum.org/publications/quantifying-the-impact-of-climate-change-on-human-health/ ; zuletzt aufgerufen am 7.4.2025 4 Herrmann A, Traidl-Hoffmann C: Planetary health in clinical practice. Lancet Planet Health 2022; 6(5): e345-6 5 Wissenschaftlicher Beirat der Bundesregierung Globale Umweltveränderungen (WBGU): Hauptgutachten. Gesund leben auf einer gesunden Erde. 2023. https://www.wbgu.de/de/publikationen/publikation/gesundleben; zuletzt aufgerufen am 7.4.2025 6 World Health Organization: Climate change and health. 2023. https://www.who.int/news/item/02-11-2023-climate-change-and-noncommunicable-diseases-connections; zuletzt aufgerufen am 7.4.2025 7 Agache I et al.: Climate change and global health: A call to integrate knowledge and actions in medicine. Clin Transl Allergy 2022; 12(6): e12145 8 Luschkova D, Traidl-Hoffmann C: Klimawandel und Auswirkungen auf Gesundheit aus medizinischer Sicht. In: Hartung, S, Wihofszky, P: Gesundheit und Nachhaltigkeit. Springer Reference Pflege – Therapie – Gesundheit. Berlin, Heidelberg: Springer, 2024. 1-13 9 Lenzen M et al.: The environmental footprint of health care: A global assessment. Lancet Planet Health 2020; 4(7): e271-9 10 Ostertag K et al.: Ressourcenschonung im Gesundheitssektor – Erschließung von Synergien zwischen den Politikfeldern Ressourcenschonung und Gesundheit. Abschlussbericht, 2021. https://www.umweltbundesamt.de/sites/default/files/medien/ 5750/publikationen/2021-01-25_texte_15-2021_ressourcenschonung_gesundheitssektor.pdf; zuletzt aufgerufen am 7.4.2025 11 Vogler S et al.: Assessing data on medicines procurement in hospitals: Methodological implications. Health Policy 2014; 116(2-3): 207-14 12 Health Care Without Harm Europe. Addressing pharmaceutical pollution in Europe – The role of pharmacists championing the green transition. 2024. https://europe.noharm.org/resources/report-role-pharmacists-championing-green-transition ; zuletzt aufgerufen am 26.3.2025 13 Bein T, Scholz A: Narkosegase als Klimakiller? Anästhesiologie & Intensivmedizin 2021; 62: 276-80 14 Haahtela T et al.: The biodiversity hypothesis and allergic disease: World Allergy Organization position statement. World Allergy Organ J 2019; 12(1): 100064 15 Hanski I et al.: Environmental biodiversity, human microbiota, and allergy are interrelated. Proc Natl Acad Sci USA 2012; 109(21): 8334-9 16 Cycling Embassy of Denmark: Cost–benefit of cycling infrastructure, 2024. URL: https://cyclingsolutions.info/cost-benefit-of-cycling-infrastructure/; zuletzt aufgerufen am 7.4.2025 17 Twohig-Bennett C, Jones A: The health benefits of the great outdoors: A systematic review and meta-analysis of greenspace exposure and health outcomes. Environ Res 2018; 166: 628-37 18 Newman DJ, Cragg GM: Natural products as sources of new drugs. J Nat Prod 2016; 79(3): 629-61 19 Sun N, Traidl-Hoffmann C: The epithelial barrier theory and its associated diseases. Allergy 2024; 00: 1-46 20 Morgenstern V et al.: Atopic diseases, allergic sensitization, and exposure to traffic-related air pollution in children. Am J Respir Crit Care Med 2008; 177(12): 1331-7 21 Bekkar B et al.: Association of air pollution and heat exposure with preterm birth, low birth weight, and stillbirth in the US: A systematic review. JAMA Netw Open 2020; 3(6): e208243 22 Traidl-Hoffmann C et al.: Navigating the evolving landscape of atopic dermatitis: Challenges and future opportunities: The 4th Davos declaration. Allergy 2024; 79(10): 2605-24 23 Watts N et al.: Health and climate change: Policy responses to protect public health. Lancet 2015; 386(10006): 1861-914
Das könnte Sie auch interessieren:
Präpartale Stillberatung für ein erfolgreiches Stillen
Im Jahr 1992 wurde von der WHO gemeinsam mit UNICEF die «Baby Friendly Hospital Initiative» (BFHI) begründet. Das Anliegen war, die Grundbedingungen für das Stillen weltweit zu ...
Zusammenarbeit von Ärzten mit nichtärztlichen Gesundheitsberufen
Inwieweit trifft Ärzte eine Überwachungspflicht, wenn sie Tätigkeiten an Angehörige nichtärztlicher Gesundheitsberufe delegieren?
Die stille Kündigung – Quiet Quitting
Das Phänomen Quiet Quitting, das das Verhalten von Mitarbeiter:innen beschreibt, die ihr Engagement in der Arbeit auf ein Minimum reduzieren, betrifft auch den Gesundheitsbereich. Wegen ...