Senkung erhöhter LDL-Werte – bis wohin?
Bericht:
Dr. med. Christine Adderson-Kisser, MPH
Medizinjournalistin
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der Senkung des LDL-Cholesterins werden risikoabhängige Zielwerte avisiert. Dabei kommen zunächst Statine, dann Ezetimib und PCSK9-Hemmer zum Einsatz. Bei Statinintoleranz ist die Bempedoinsäure eine Option.
Das Konzept der Lipidsenkung hat sich über die letzten Jahrzehnte dahingehend entwickelt, dass heute das Ziel darin besteht, möglichst niedrige LDL-Cholesterinwerte zu erreichen, und das möglichst früh im Leben. Welcher LDL-Zielwert angestrebt werden sollte, hängt dabei vom Risikoprofil der betreffenden Person ab. Besteht ein geringes Risiko mit einem SCORE («Systematic Coronary Risk Estimation») <1%, liegt der angestrebte LDL-Wert bei 3,0mmol/l. Mit zunehmendem Risiko ist es häufig sinnvoll, den Zielwert deutlich niedriger anzusetzen – bis zu 1,4mmol/l bei Personen mit sehr hohem Risiko (SCORE ≥10%, schwere KHK, Diabetes mellitus mit Organfolgeschäden).1
«Bedenkt man, dass ein Neugeborenes einen LDL-Cholesterin-Wert von 0,8–1,8mmol/l aufweist, kann man sich vorstellen, dass sich der ideale LDL-Zielwert in diesem Bereich befindet», sagte Prof. Dr. med. Jean-Paul Schmid, Chefarzt Kardiologie und Leiter der Abteilung für Innere Medizin an der Klinik Gais. Ein solcher LDL-C Wert kann mit den heute verfügbaren PCSK9-Inhibitoren (PCSK9i) durchaus erreicht werden. «Bisher haben wir keine gesicherten Hinweise darauf, dass besonders niedrige LDL-C Werte mit negativen Effekten einhergehen.»
Welche Präparate stehen zur Verfügung und wie wirken sie?
Ein ganz wichtiges Konzept im Rahmen der lipidsenkenden Therapie ist das der Plaque-Regression, wie Schmid betonte. Durch intravaskuläre Bildgebung konnte gezeigt werden, dass durch eine Absenkung des LDL-C auf Zielwerte <2,0mmol/l in Studien eine Reduktion der Plaquevolumina möglich war.2 «Das ist ein wichtiges Argument, wenn man mit Patient:innen über LDL-C-Zielwerte einer lipidsenkenden Therapie spricht: dass bei einer ausreichend starken Senkung atherosklerotische Plaques regredient sein können.»
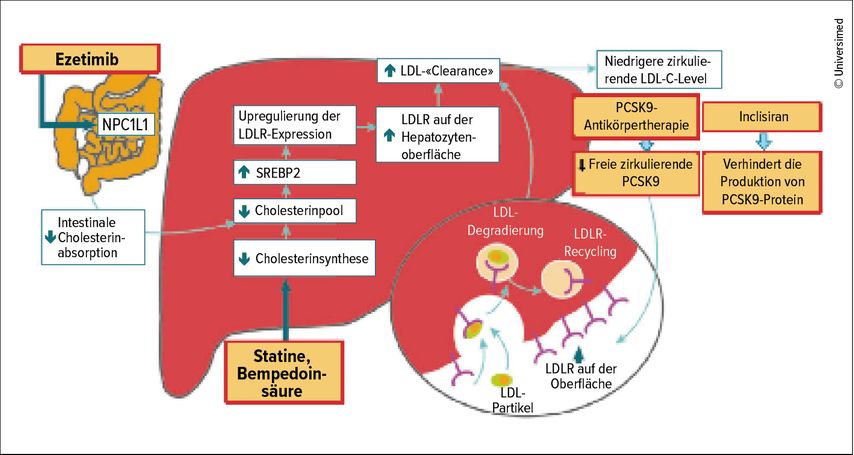
Um den angestrebten Zielwert gut erreichen zu können, ist es daher wichtig, zu wissen, wie stark die einzelnen zur Verfügung stehenden Medikamente das LDL-C im Durchschnitt reduzieren. «Behandeln wir mit einem hochpotenten Statin, können wir eine LDL-C-Reduktion von etwa 50% erreichen. Durch Zugabe von Ezetimib kommen wir schon auf 65% und durch die zusätzliche Gabe eines PCSK9-Hemmers kann das LDL um weitere 50–60% gesenkt werden», erklärte Schmid. Grund hierfür ist das günstige Zusammenspiel der einzelnen Substanzklassen. Denn die Statintherapie reguliert den Cholesterolstoffwechsel zwar effizient herunter, als Gegenregulation erfolgt aber eine gesteigerte Cholesterolabsorption über den Darm, sodass ein Teil des Statineffektes wieder aufgehoben wird. «Mit dem Einsatz von Ezetimib, das die Absorption aus dem Darm hemmt, haben wir hier also einen eleganten Ansatz, um diese Gegenregulation auszuschalten.» Die durch Statine und Ezetimib bewirkte Erhöhung der LDL-Rezeptoren auf der Oberfläche der Leberzellen führt in der Folge zu einer vermehrten Aufnahme von LDL-C aus dem Blut, um den vermehrten Cholesterinbedarf in der Zelle zu decken. Limitierend wirkt hier allerdings die Proproteinkonvertase Subtilisin/Kexin Typ 9 (PCSK9), die den Abbau von LDL-Rezeptoren in den Lysosomen der Leber fördert. Die Hemmung von PCSK9 führt dazu, dass die LDL-Rezeptoren erneut an der Leberzelloberfläche zur Verfügung gestellt werden.3 «Die Triplekombination aus Statin, Ezetimib und PCSK9-Inhibitor ergibt also aus verschiedenen Gründen Sinn und führt zu einer effizienten LDL-C-Senkung», so Schmid (Abb. 1).
Abb. 1: Rationale für die Dreifachkombination aus Statin, Ezetimib und PCSK9-Inhibitor (adaptiert nach Landmesser U et al. 2017)3
Lohnt es sich, die Statindosis zu verdoppeln?
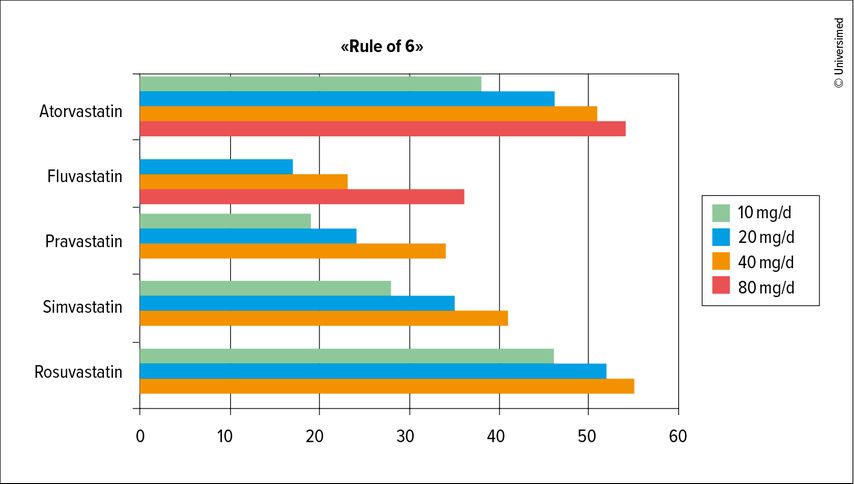
Bei der Therapie muss zunächst die Potenz des jeweiligen Statins bedacht werden: Denn während Rosuvastatin 10mg täglich das LDL-C um bis zu 45% reduzieren kann, erzielt man mit der gleichen Dosierung von Simvastatin nur eine Senkung von etwa 25%. Ein Vergleich des Effekts verschiedener Statine im STELLAR-Trial zeigte zudem, dass die Einführung der jeweils kleinsten Dosierung bei allen Statinen den grössten LDL-senkenden Effekt hatte, während eine Verdoppelung der Dosis nur einen geringen Mehreffekt hervorrief (Abb. 2).4 Diese Beobachtung wird als «Rule of 6» bezeichnet, was bedeutet, dass jede Verdoppelung der Statindosis eine LDL-Senkung um weitere 6% bewirkt. Daher ist es bei ungenügender LDL-Kontrolle unter einem Statin sinnvoller, Ezetimib dazuzugeben, worunter eine zusätzliche Senkung um 18–24% erreicht werden kann.
Therapieeskalation nach Leitlinie
Mit welcher Substanzklasse eine unzureichende Statintherapie je nach LDL-Ziel-Wert schrittweise ergänzt und ausgebaut werden kann, zeigen die Therapiealgorithmen der AGLA von 2025, die die europäischen Empfehlungen zur Therapie der Hypercholesterinämie (EAS/ESC 2019) für die Schweiz angepasst haben.1,5 Demnach werden Personen mit sehr hohem kardiovaskulärem Risiko zunächst mit einem Statin behandelt – mit dem Ziel, das LDL um mindestens 50% oder auf <1,4 mmol/l zu senken. Bei Nichterreichen wird Ezetimib ergänzt. Ist das LDL unter Ezetimib nicht auf <1,8 mmol/l senkbar, wird ein PCSK9i oder Bempedoinsäure ergänzt.
In der Primärprävention wird bei Personen ohne manifeste atherosklerotische Erkrankung, aber mit einem hohen Risiko ein Absenken des LDL-C um mindestens 50% oder auf Werte <1,8mmol/l angestrebt. Bei Nichterreichen sollte Ezetimib ergänzt sowie eine heterozygote familiäre Hypercholesterinämie ausgeschlossen werden. Wird diese diagnostiziert, kommt additiv ein PCSK9i zum Einsatz. Die aktuellen Empfehlungen der AGLA für die Prävention und das Management der Atherosklerose sind im Pocketguide 2025 zusammengefasst.
Wo ist die Bempedoinsäure einzuordnen?
«Die Bempedoinsäure agiert auf dem gleichen Stoffwechselweg wie die Statine, greift aber bei einer früheren Stufe ein als diese», erklärte Schmid. Ihr Vorteil bestehe darin, dass es sich um ein Prodrug handelt, das erst durch ein spezielles Enzym aktiviert wird, welches sich nur in der Leberzelle findet, nicht jedoch in der Muskelzelle. Somit seien im Unterschied zu den Statinen keine negativen Wirkungen an der Skelettmuskulatur zu erwarten, was die Bempedoinsäure zu einem geeigneten Medikament für Personen mit Statinintoleranz mache. Ihr klinischer Nutzen bei dieser Patientengruppe ist mit einer Reduktion des LDL-C-Levels um 15–20% und des Myokardinfarktrisikos um 23% zwar nachgewiesen, liegt aber deutlich unter dem Effekt der PCSK9i, die bei einer Statinintoleranz ebenfalls zur Verfügung stehen.6 «Die Bempedoinsäure ist zwar nicht unser effizientestes Medikament in der LDL-C-Senkung, sie erweitert jedoch unser Repertoire bei dieser Patientengruppe», so Schmid.
Quelle:
1. AGLA-Kurs Klinische Lipidologie, 18.–19. Januar 2024, Zürich
Literatur:
1 Mach F et al.: 2019 ESC/EAS guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-88 2 Puri R et al.: Factors underlying regression of coronary atheroma with potent statin therapy. Eur Heart J 2013; 34: 1818-2 3 Landmesser U et al.: 2017 Update of ESC/EAS Task Force on practical clinical guidance for proprotein convertase subtilisin/kexin type 9 inhibition in patients with atherosclerotic cardiovascular disease or in familial hypercholesterolaemia. Eur Heart J. 2017; 00: 1-13 4 Jones PH et al.: Comparison of the efficacy and safety of rosuvastatin versus atorvastatin, simvastatin, and pravastatin across doses (STELLAR* Trial). Am J Cardiol 2003; 92: 152-60 5 AGLA-Empfehlungen zur Prävention der Atherosklerose 2025. www.agla.ch 6 Nissen et al.: Bempedoic acid and cardiovascular outcomes in statin-intolerant patients. N Engl J Med 2023; 288: 1353-64
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...