©
Getty Images/iStockphoto
Pankreastransplantation als Therapieoption
Jatros
Autor:
PD Dr. Christian Margreiter
Universitätsklinik für Visceral-, Transplantations und Thoraxchirurgie<br> Medizinische Universität Innsbruck<br> E-Mail: christian.margreiter@tirol-kliniken.at
30
Min. Lesezeit
28.03.2019
Weiterempfehlen
<p class="article-intro">Seit Durchführung der ersten Bauchspeicheldrüsenverpflanzung im Jahre 1966 hat sich auf diesem Gebiet eine beachtliche Entwicklung vollzogen.<sup>1</sup> Dabei konnte sich die Pankreastransplantation zu einem etablierten Verfahren in der Therapie des insulinpflichtigen Diabetes mellitus entwickeln, wobei Fortschritte in der operativen Technik, der Organkonservierung und der Immunsuppression zu einer deutlichen Verbesserung der Patienten- und Transplantatüberlebensraten führten.<sup>2</sup></p>
<hr />
<p class="article-content"><h2>Einführung</h2> <p>Eine langfristige und vollständige Wiederherstellung des Blutzuckergleichgewichtes kann trotz alternativer Methoden bisher nur durch eine Pankreastransplantation erreicht werden, da trotz exakter intensivierter exogener Insulintherapie hyper- und hypoglykämische Episoden persistieren. Bei beinahe allen insulinpflichtigen diabetischen Patienten kommt es nach 10 bis 15 Jahren zu Sekundärkomplikationen, jedoch nur bei 50 % der Patienten werden diese auch symptomatisch. Zum Zeitpunkt der Diagnose ist es allerdings nicht möglich, die für die Folgen der Blutzuckerschwankungen suszeptibleren Individuen zu erkennen.<br /> Auch wenn es sich bei der Pankreastransplantation nicht um einen unmittelbar lebensrettenden Eingriff handelt, so kommt es doch zu einem positiven Effekt in Bezug auf die Mortalität und Morbidität (Sekundärkomplikationen) und die Lebensqualität der Patienten im Langzeitverlauf (Abb. 1).<sup>3</sup> Dies wird besonders bei Patienten mit terminaler Niereninsuffizienz deutlich: Liegt die durchschnittliche Lebenserwartung eines dialysepflichtigen Typ-1-Diabetikers auf der Warteliste zur Transplantation (ohne Transplantation) bei 8 Jahren, so steigt sie bei einer Nierentransplantation auf 12,9 Jahre. Im Falle einer kombinierten Nieren-Pankreas- Transplantation steigt die durchschnittliche Überlebenszeit auf 23,4 Jahre.<sup>4</sup><br /> Gemäß dem Internationalen Pancreas Transplant Register (IPTR) sind die Transplantationszahlen weltweit rückläufig, was mit einer besseren internistisch-nephrologischen Therapie und Betreuung der Diabetiker zusammenhängt, deren Dialysepflicht nicht mehr früh, sondern erst im fortgeschrittenen Spätsyndrom erfolgt, wo eine kombinierte Nieren-Pankreas-Transplantation oft keine sinnvolle Option mehr darstellt.<sup>3</sup> Weltweit wurden bisher ca. 40 000 Pankreastransplantationen durchgeführt, die Mehrzahl davon innerhalb der USA (Abb. 2).<sup>5</sup></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Infekt_1901_Weblinks_jatros_infekt_1901_s42_abb1.jpg" alt="" width="550" height="396" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Infekt_1901_Weblinks_jatros_infekt_1901_s43_abb2.jpg" alt="" width="550" height="436" /></p> <h2>Indikation zur Pankreastransplantation</h2> <p>Die Indikation zur Pankreastransplantation muss immer in Zusammenhang mit der jeweils bestehenden Funktionseinschränkung der Nieren und dem generellen klinischen Status des Patienten gesehen werden (Abb. 3).<sup>3</sup> Bei Typ-1-Diabetikern mit präterminaler bzw. terminaler Niereninsuffizienz stellt die Nierentransplantation sicher im Moment das beste Nierenersatzverfahren dar. In Hinblick auf das begrenzte zusätzliche Risiko durch eine Pankreastransplantation ist die Indikation zur simultanen Nieren-Pankreas- Transplantation grundsätzlich gegeben. Eine präemptive Nieren-Pankreas-Transplantation bei stark eingeschränkter Nierenfunktion (GFR <40 ml/min), aber noch nicht eingetretener Dialysepflicht erscheint als ideal. Eine Pankreas-nach-Nieren- Transplantation ist beispielsweise bei einem erfolgreich nierentransplantierten Typ-1-Diabetiker möglich. Eine alleinige Pankreastransplantation ist nur in sehr ausgewählten Fällen indiziert, zum Beispiel im Fall eines sehr schwer kontrollierbaren „brittle Diabetes“ mit lebensbedrohlichen Hypo- und Hyperglykämien. Auch kann eine Transplantation bei diabetischen Sonderformen wie dem LADA („late autoimmune diabetes in adults“) oder einigen MODY-Typen („maturity onset of diabetes in the young“) erwogen werden. Auch der pankreoprive Diabetes oder der Gestationsdiabetes stellen seltene Indikationen zur alleinigen Pankreastransplantation dar. Ebenfalls nur Einzelfällen vorbehalten bleiben sollte eine kombinierte Nieren-Pankreas-Transplantation Typ- 2-Diabetikern, welche sämtliche diätetischen Maßnahmen ausgeschöpft haben und eine Nierentransplantation benötigen.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Infekt_1901_Weblinks_jatros_infekt_1901_s43_abb3.jpg" alt="" width="550" height="262" /></p> <h2>Auswahl der geeigneten Empfänger</h2> <p>Ziel der Voruntersuchungen vor der Listung ist es, vor allem das perioperative Risiko zu senken. Zusätzlich zu den obligaten Untersuchungen wie für eine alleinige Nierentransplantation sollten folgende Befunde vorliegen: Serum-HbA<sub>1c</sub>, ophthalmologischer Status, Status der peripheren Gefäße inklusive der Beckengefäße, Gastro- und Koloskopie sowie ein neurologischer Status mit Bestimmung der Nervenleitgeschwindigkeit. Bezüglich des Empfängeralters zeigte eine Studie keinen Überlebensunterschied im Vergleich von jüngeren Empfängern mit Empfängern über 60 Jahre.<sup>6</sup> Als Kontraindikationen für eine Pankreastransplantation gelten eine schwere (koronare) Herzerkrankung, eine periphere arterielle Verschlusskrankheit Grad 4, das Vorhandensein eines Malignoms, eine Infektion, eine schwere psychische Erkrankung oder Incompliance. Die durchschnittliche Wartezeit für zur Pankreastransplantation gelistete Patienten beträgt in Österreich ca. 6 Monate. Es besteht ein im Vergleich zu Leber- und Nierentransplantationen eher ausgewogenes Verhältnis zwischen benötigten Organen und verfügbaren Spenderorganen. Der Bedarf an Spenderorganen in Österreich liegt bei ca. 3 bis 5 pro 1 Million Einwohner.</p> <h2>Ablauf der Transplantation</h2> <p>Als Organspender kommen grundsätzlich alle kreislaufstabilen, hirntoten Patienten zwischen 10 und 50 Jahren infrage, bei kurzem Intensivaufenthalt, geringem Katecholaminbedarf zur Kreislaufunterstützung und ohne Pankreaserkrankung. Im Rahmen der Entnahmeoperation und der Präparation muss auf eine besonders behutsame Behandlung des weichen, parenchymatösen Organs geachtet werden. Die kalte Ischämiezeit sollte 12 Stunden nicht überschreiten. Die größte chirurgische Herausforderung ist das Management des exokrinen Saftes. Die derzeit gängigste Technik umfasst eine heterotope Transplantation der gesamten Drüse über eine mediane Laparotomie mit Gefäßanschluss an die Arteria iliaca communis rechts und die Vena cava und exokrine enterale Drainage mittels Dünndarmanastomose des anhaftenden Duodenalsegmentes an das obere Jejunum. Dabei ist gegebenenfalls auch ein endoskopischer Zugang zur Beurteilung des Transplantates möglich. Die zumeist simultan mittransplantierte Niere wird linksseitig an die äußeren Beckengefäße implantiert, der Ureter anschließend an die Blase. Postoperative Komplikationen lassen sich grob in drei Gruppen unterteilen: chirurgische, infektiologische und immunologische. Zu den häufigsten gehören Transplantatthrombosen (oft abstoßungsgetriggert), Wundinfektionen, Pankreasfisteln und die Transplantatpankreatitis, wobei die Rate an technischen Komplikationen bei 7 bis 9 % liegt.<sup>8</sup></p> <h2>Immunsuppression</h2> <p>Durch Verbesserung der immunsuppressiven Protokolle konnte die Rate an Abstoßungen innerhalb der ersten 12 postoperativen Monate auf unter 10 % gesenkt werden.<sup>9</sup> Gängige Protokolle umfassen zumeist eine Vierfachtherapie mit einer Induktionstherapie mit einem antilymphozytären Antikörper (Thymoglobulin) in Kombination mit Tacrolimus (Prograf, Advagraf), Mycophenolatmofetil (Cellcept, Myfortic) und Prednisolon. Die Dauertherapie wird als Dreifachtherapie fortgeführt, wobei aufgrund der diabetogenen Nebenwirkung Wert auf ein sehr frühes Ausschleichen des Kortisons gelegt wird.</p> <h2>Ergebnisse und Prognose</h2> <p>Gemäß Daten des International Pancreas Transplant Registry (IPTR) und im eigenen Kollektiv liegen die 1-Jahres-Patientenüberlebensraten bei der kombinierten Nieren-Pankreas-Transplantation deutlich über 95 % , die 1- und 5-Jahres- Transplantatüberlebensraten bei über 88 % bzw. 76 % (Abb. 4).<sup>10</sup> Auch wenn die Akzeptanz in der diabetologischen Community vielerorts immer noch zurückhaltend ist, hat sich das Verfahren als sicherer Standardeingriff etabliert. Die Transplantatverluste durch chronische Abstoßung sind in der Gruppe der simultanen Nieren- Pankreas-Transplantation überraschend gering. Die Transplantation führt zu einer vollständigen Normalisierung des Glukosestoffwechsels, die Patienten benötigen kein exogenes Insulin mehr, müssen keine Diät mehr halten und haben ein völlig normales Blutzuckertagesprofil sowie einen normalen HbA<sub>1c</sub>-Wert. Dadurch kann das Auftreten oder Fortschreiten von diabetischen Spätschäden verhindert bzw. verzögert werden. Es gibt allerdings bei den diabetischen Spätschäden immer einen „point of no return“, nach dessen Überschreitung keine Verbesserung mehr eintritt. Patienten mit geringen Spätschäden profitieren daher von einer Pankreastransplantation am meisten. Unabhängig davon berichten aber praktisch alle Patienten nach einer erfolgreichen Transplantation von einer eklatanten Zunahme an Leistungsfähigkeit, allgemeiner Lebensqualität und subjektivem Wohlbefinden. Neben diesen bereits frühzeitig nachweisbaren Effekten der Pankreastransplantation ist zwischenzeitlich klar, dass langfristig, d.h. über einen Zeitraum von 10 Jahren, die Lebenserwartung von niereninsuffizienten Typ-1-Diabetikern nach erfolgreicher Nieren-Pankreas-Transplantation hochsignifikant besser ist als nach isolierter Nierentransplantation. Dies ist vor allem auf eine verringerte kardiovaskuläre Mortalität zurückzuführen. Unter diesem Aspekt sollte grundsätzlich bei jedem Patienten ohne relevante Kontraindikation die kombinierte Nieren-Pankreas-Transplantation der isolierten Nierentransplantation vorgezogen werden.<sup>10</sup></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Infekt_1901_Weblinks_jatros_infekt_1901_s44_abb4.jpg" alt="" width="550" height="663" /></p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p><strong>1</strong> Kelly WD et al.: Allotransplantation of the pancreas and duodenum along with the kidney in diabetic nephropathy. Surgery 1967; 61: 827-37 <strong>2</strong> White SA et al.: Pancreas transplantation. Lancet 2009; 23: 1808-17 <strong>3</strong> Arbogast H: Indikation und Ergebnisse der simultanen Nieren-Pankreastransplantation. Nephrologe 2011; 6: 418-27 <strong>4</strong> Ojo AO et al.: Long-term benefit of kidney-pancreas transplants in type 1 diabetics. Transplant Proc 2001; 33: 1670-2 <strong>5</strong> Gruessner AC, Gruessner RW: Pancreas transplantation of US and non-US cases from 2005 to 2014 as reported to the United Network for Organ Sharing (UNOS) and the International Pancreas Transplant Registry (IPTR). Rev Diabet Stud 2016; 13: 35-58 <strong>6</strong> Shah AP et al.: Impact of recipient age on whole organ pancreas transplantation. Clin Transplant 2013; 27: E49-55 <strong>7</strong> Ollinger R et al.: Evolution of pancreas transplantation: long-term results and perspectives from a high-volume center. Ann Surg 2012; 256: 780-6; discussion 786-7 <strong>8</strong> Troppmann C: Complications after pancreas transplantation. Curr Opin Organ Transplant 2010; 15: 112-8 <strong>9</strong> Sutherland DE et al.: Lessons learned from more than 1,000 pancreas transplants at a single institution. Ann Surg 2001; 233: 463-501 <strong>10</strong> Jänigen M, Hopt U: Pankreastransplantation. Kap. 23 in: Becker H, Ghadimi BM: Allgemein- und Viszeralchirurgie II. Urban und Fischer, 2015</p>
</div>
</p>
Das könnte Sie auch interessieren:
Chronische Diarrhö – so gelingt die Untersuchung
Die chronische Diarrhö ist Symptom verschiedener Erkrankungen. Wie nach dem Auslöser bestmöglich gesucht wird, erklärte Prof. Alain Schoepfer in seinem Referat am Jahreskongress der ...
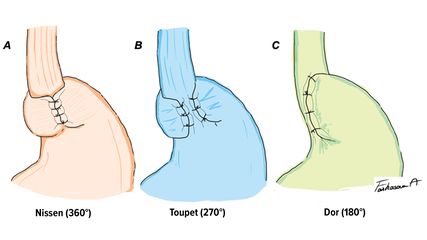
Chirurgische Therapie: wie und für wen?
Für Patient:innen mit gastroösophagealer Refluxkrankheit (GERD) oder mit einer axialen Hiatushernie kann eine chirurgische Behandlung indiziert sein. Entscheidend ist dabei die richtige ...
Zöliakie: Stand der Entwicklung pharmakologischer Therapieoptionen
Viele Patienten mit Zöliakie haben trotz glutenfreier Diät weiterhin Beschwerden. Zurzeit befinden sich einige innovative therapeutische Ansätze in Entwicklung: u.a. ein Inhibitor der ...