PAH: klinisch relevante Verbesserungen
Bericht:
Reno Barth
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Mit Sotatercept, dem ersten Activin-Inhibitor, wird aktuell ein neues Therapieprinzipin der Therapie der pulmonalarteriellen Hypertonie (PAH) untersucht. Im Rahmendes diesjährigen ERS-Kongresses wurden unter anderem eine Post-hoc-Analyse der hämodynamischen Parameter und Langzeitauswertungen der Phase-III-Studie STELLAR sowie eine Abschätzung des Überlebensvorteil auf Basis eines mathematischen Modells vorgestellt.
In der medikamentösen Therapie der pulmonalarteriellen Hypertonie (PAH) sind aktuell Substanzen mit drei Wirkmechanismen in Verwendung. Sie beeinflussen entweder den NO-Pathway (Phosphodiesterase-5-Hemmer) oder den Endothelin-Pathway oder aktivieren die lösliche Guanylatzyklase. Mit Sotatercept, einem Fusionsprotein, das an den Activin-Rezeptor Type IIA (ActRIIA) bindet und damit das Aktivin-Signaling blockiert, steht eine Substanz mit einem alternativen Wirkmechanismus aller Voraussicht nach unmittelbar vor der Zulassung.
„In den letzten Jahren haben wir gelernt“, so Prof. Dr. Marius Hoeper von der Medizinischen Hochschule Hannover, „dass PAH keine Folge von Vasokonstriktion, sondern von Proliferation ist.“ Endothelzellen und glatte Muskelzellen in den Gefäßwänden proliferieren und obliterieren das Lumen. Auf der molekularen Ebene steht dahinter ein Ungleichgewicht zwischen antiproliferativen und pro-proliferativen Faktoren aus der TGF-β-Superfamilie.1 Aktivine spielen im Rahmen der pro-proliferativen Signalübertragung eine wichtige Rolle. Hier setzt Sotatercept an. Hoeper: „Das Konzept besteht darin, durch Blockade der Aktivine die Balance wiederherzustellen.“ Und möglicherweise noch mehr als das, denn es gibt Hinweise, dass die proliferierten Zellen in Apoptose gebracht werden können, wenn ihr aktivierender Signalweg unterbrochen wird.
Die klinische Wirksamkeit von Sotatercept wurde in der Phase-III-Studie STELLAR gezeigt, in der die Behandlung mit Sotatercept im Vergleich zu Placebo vor dem Hintergrund einer leitliniengerechten PAH-Therapie zu einer signifikanten Verlängerung der Sechs-Minuten-Gehstrecke (6MWD)führte.2 Die 6MWD nahm auch im Vergleichzu Baseline um rund 40 Meter zu, was Hoeper in einer so kranken Population als bemerkenswertes Ergebnis bezeichnete. Auch nahezu alle sekundären Endpunkte waren verbessert. Hinsichtlich des Risikos für eine klinische Verschlechterung wurde eine signifikante Reduktion um 84% erreicht. Die Verträglichkeit war generell gut, es kam zu wenigen Therapieabbrüchen.
Erstmals bei PAH: deutliche Verbesserung der Hämodynamik
Im Rahmen des ERS 2023 stellte Hoeper nun die Ergebnisse einer simultan im European Respiratory Journal publizierten Analyse der hämodynamischen Veränderungen unter Therapie mit Sotatercept vor.3 Es handelt sich dabei um eine Post-hoc-Analyse von Daten, die mittels Echokardiografie und Rechtsherzkatheter jeweils bei Einschluss und nach Woche 24 gewonnen wurden. Hämodynamische Daten waren von 298 und Echokardiografie-Daten von 275 Patienten, also insgesamt von der überwiegenden Zahl der Studienteilnehmer, verfügbar. Die Auswertung ergab klinisch relevante Verbesserungen hinsichtlich des hämodynamischen Status und der Funktion des rechten Ventrikels. Im Bezug auf den linken Ventrikel zeigte die Auswertung leichte Erhöhungen des systolischen und diastolischen Blutdrucks, was, so Hoeper, vermutlich nicht relevant sei, da es sich bei der PAH-Population tendenziell um eine hypotone Population handle. Bei wenigen Patienten sei eine Behandlung der Hypertonie erforderlich geworden, so Hoeper. Darüber hinaus wurde auch eine leichte Reduktion der linksventrikulären Auswurffraktion beobachtet, deren klinische Bedeutung man aktuell nicht abschätzen könne. Man denke nicht, dass die geringe Veränderung klinisch relevant sei, müsse dies jedoch beobachten, erläuterte der Experte.
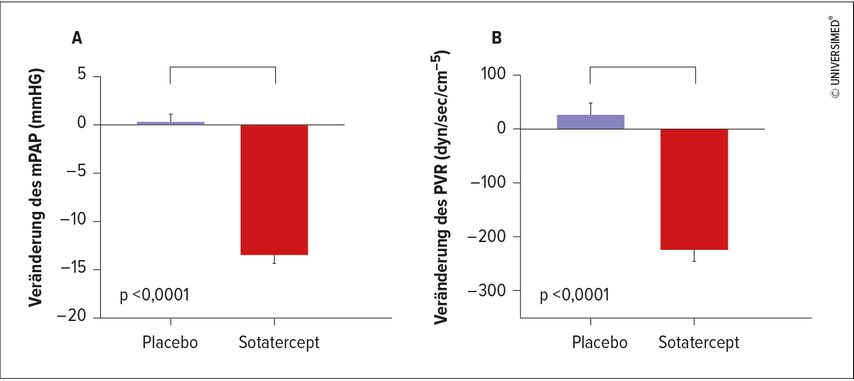
Eindrucksvoll war hingegen die Reduktion des mittleren pulmonalarteriellen Drucks(mPAP) um 13,9mmHg, die mit einer Reihe weiterer hämodynamischer Verbesserungen einherging (Abb. 1A). Hoeper: „Diese Differenz wird ausschließlich durch Verbesserung getrieben. Wir sehen praktisch keine Verschlechterung, und das ist etwas, das in der Therapie der PAH bislang nicht erreicht wurde.“ Auch der pulmonale Gefäßwiderstand nahm signifikant ab (−254,8dyn/sec/cm–5) (Abb. 1B). Als hochrelevant stufte Hoeper die Reduktion des mittleren Drucks im rechten Ventrikel (−2,7mmHg) ein, die für eine beginnende Entlastung des rechten Herzens spreche und bislang in keiner Studie in der Indikation PAH erreicht werden konnte.
Abb. 1: Mittlere Veränderungen im Vergleich zur Baseline unter Sotatercept hinsichtlich (A) des mittleren Pulmonalarteriendrucks (mPAP) und (B) des pulmonalen Gefäßwiderstandes (PVR) zu Woche 24 (modifiziert nach Hoeper MM, ERS 2023)
Auch der Ultraschall zeigte relevante Verbesserungen, insbesondere des Verhältnisses von TAPSE („tricuspid annular plane systolic excursion“) zu pulmonalarteriellem Druck, das Aussagen zu Kompensation bzw. Dekompensation des Ventrikels erlaubt: Die Dilatation des rechten Ventrikels nahm signifikant ab. Dies alles führt zu einer markanten Abnahme der Regurgitation durch die Trikuspidalklappe – ebenso ein Erfolg, der bislang in keiner PAH-Studie erreicht werden konnte, so der Experte. Unter all den untersuchten hämodynamischen Parametern korreliert die Abnahme des mittleren pulmonalarteriellen Drucks am besten mit der Abnahme von NT-proBNP als Marker für die Entlastung des Herzens sowie mit der 6MWD.
Verlängerungsstudie: anhaltende Wirksamkeit und Sicherheit
In der Phase-II-Studie PULSAR und der Phase-III-Studie STELLAR führte Sotatercept vor dem Hintergrund einer Standard-PAH-Therapie zu signifikanten Verbesserungen funktioneller und hämodynamischer Parameter. Probanden aus diesen beiden randomisierten, kontrollierten Studien werden nun in der Langzeitstudie SOTERIA weiter beobachtet.4 Sie erhalten bis zu vier Jahre Sotatercept (0,3 oder 0,7mg/kg Q3W) vor dem Hintergrund einer Standard-PAH-Therapie. Primärer Endpunkt ist die Verträglichkeit der Therapie, Wirksamkeit wird als sekundärer Endpunkt ausgewertet, wofür die 6MWD, das NT-proBNP, die WHO-Funktionsklasse, klinische Verschlechterung sowie der French Risk Score (FRS) herangezogen werden. Die Auswertung nach einer medianen Exposition von 462 Tagen ergab, dass die in den klinischen Studien erreichten Verbesserungen von 6MWD, NT-proBNP, WHO-Funktionsklasse und FRS in der offenen Phase der Studie über ein Jahr erhalten blieben.
Hinsichtlich des primären Endpunkts Sicherheit wurden bei sieben Probanden neun Ereignisse im Sinne einer klinischen Verschlechterung festgestellt, darunter drei Todesfälle und drei Hospitalisierungen im Zusammenhang mit PAH. Teleangiektasien traten bei 93 Studienteilnehmern (23%) auf, in keinem Fall wurde diese Nebenwirkung als schwer gewertet. Rund die Hälfte der Betroffenen hatte Teleangiektasien bereits im Verlauf der klinischen Studien entwickelt. In jeweils zwei Fällen wurde aus diesem Grund ein Absetzen der Therapie bzw. eine Dosisreduktion erforderlich. Die Autoren schließen aus diesen Daten, dass Sotatercept in der Therapie der PAH langfristig wirksam und gemessen an der Schwere der Erkrankung sicher und gut verträglich ist.
Prädiktionsmodell spricht für massive Überlebensverlängerung
Während für Sotatercept mittlerweile gute Wirksamkeit hinsichtlich zahlreicher klinischer Parameter gezeigt werden konnte, fehlen bislang Daten zur langfristigen Morbidität und insbesondere Mortalität unter Therapie mit Sotatercept. STELLAR war nicht für den Endpunkt Mortalität gepowert, zeigte jedoch einen nicht signifikanten Vorteil für die Sotatercept-Gruppe.
Um Abschätzungen zu ermöglichen, bevor die entsprechenden Studiendaten generiert werden können, entwickelte eine amerikanische Gruppe ein Prädiktionsmodell, um den Impact einer Therapie mit Sotatercept auf Morbidität und Mortalität über längere Zeit abschätzen zu können. Das Modell beruht auf der Post-hoc-Auswertung der Phase-III-Studie STELLAR hinsichtlich Risikostratifizierung und Lebensqualität.5 Das Erreichen eines Niedrigrisiko-Status ist nach aktuellen Leitlinien zum Management der PAH das primäre Therapieziel. Basierend auf diesen Daten wurde mittels eines entscheidungsanalytischen Modells versucht, das Überleben von Patienten unter Sotatercept und Placebo (jeweils vor dem Hintergrund einer leitliniengerechten PAH-Therapie) zu vergleichen.
Dazu wurden individuelle Patientendaten aus STELLAR auf Basis der 2022 ESC/ERS Risk Classification, beruhend auf 6MWD, NT-proBNP und WHO-Funktionsklasse, stratifiziert. Die Verteilung der Risiko-Strata wurde zu Baseline sowie zu den Wochen 3, 12 und 24 ausgewertet. Mittels eines Markov-Kohortenmodells wurde das Überleben über einen Zeitraum von bis zu 30 Jahren errechnet und auf dieser Grundlage wurden die Gruppen verglichen. Die Risiken für Hospitalisierung und Tod wurden sowohl auf Basis von STELLAR als auch anhand des europäischen COMPERA-Registers in die Auswertung einbezogen.
Outcomes waren neben dem Überleben auch Veränderungen der Risikostratifizierung über die Zeit, Organtransplantation im Zusammenhang mit PAH sowie Hospitalisierungen wegen Verschlechterung der Erkrankung. Die Auswertung ergab, dass über 24 Wochen ein signifikant höherer Anteil der Patienten aus der Sotatercept-Gruppe im Vergleich zur Placebo-Gruppe einen Niedrigrisiko-Status gemäß den 2022-ESC/ERS-Guidelines erreichte. Kein Patient verschlechterte sich in die Hochrisiko-Gruppe, aus den Gruppen „low-intermediate“ und „intermediate-high risk“ verbesserte sich die Mehrzahl der Probanden. Selbst aus der „Intermediate-high risk“-Gruppe erreichte rund ein Drittel der Sotatercept-Patienten Niedrigrisiko-Status. Mithilfe des für diese Studie entwickelten Modells lässt sich dadurch ein erheblicher Überlebensvorteil errechnen. Die Behandlung dürfte das Überleben auf rund das Dreifache verlängern bzw. einen Überlebensvorteil von mehr als elf Jahren bringen. Gemäß dem Modell werden in 30 Jahren noch mehr als 25% der Patienten am Leben sein. Damit sind auch Reduktionen der Zahlenan Hospitalisierungen und Transplantationen wahrscheinlich, wobei die Autoren betonen, dass bei mathematischen Prädiktionsmodellen immer ein erheblicher Unsicherheitsfaktor bleibe.
Quellen:
Session „From the editor‘s desk“, „Effects of Sotatercept onhaemodynamics and right heart function: Analysis of STELLAR trial“; Vortrag von Prof. Dr. Marius M. Hoeper, Hannover, beim ERS 2023 am 11. September in Mailand und Poster Session „Novelties in pulmonary hypertension management“ beim ERS 2023 am 10. September 2023 in Mailand
Literatur:
1 Guignabert C, Humbert M.: Eur Respir J 2021; 57(2): 2002341 2 Hoeper MM et al.: N Engl J Med 2023; 388(16): 1478-90 3 Souza R et al.: Eur Respir J 2023; doi: 10.1183/13993003.01107-2023 4 Preston I et al.: A long-term follow-up (LTFU) study of sotatercept for pulmonary arterial hypertension (PAH). ERS 2023; Poster ID 739 5 Mclaughlin V et al.: Population health model predicting the long-term impact of sotatercept on morbidity and mortality in patients with Pulmonary Arterial Hypertension (PAH). ERS 2023; Poster ID 740
Das könnte Sie auch interessieren:
COPD: die Suche nach undiagnostizierten Patienten
Zahlreiche von COPD und/oder Asthma betroffene Menschen haben niemals eine Diagnose erhalten und stehen folglich nicht unter Behandlung. Mehrere in den vergangenen Monaten publizierte ...
Innovative Pharmakotherapien bei ILD
Derzeit befinden sich mehrere Wirkstoffe für die Behandlung von idiopathischer pulmonaler Fibrose (IPF) und progredienter pulmonaler Fibrose (PPF) in der Entwicklung, wobei verschiedene ...