Diagnostik und Therapie des Gallensteinleidens
Autoren:
Dr. med. Simon Schläfer
Prof. Dr. med. Dr. h.c. Carsten N. Gutt
Abteilung für Visceral-, Gefäss- und Thoraxchirurgie
Klinikum Memmingen
Bismarckstr. 23
D-87700 Memmingen
E-Mail:
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Rund 20% der europäischen Bevölkerung haben Gallensteine, aber nur die Hälfte dieser Menschen entwickelt im Verlauf behandlungsbedürftige Symptome. In Deutschland ist das Bild einer Cholelithiasis der häufigste gastroenterologische Auslöser für eine stationäre Einweisung.1 Die Kenntnis von Diagnostik und Therapie des Gallensteinleidens ist deshalb von grosser Bedeutung.
Keypoints
-
Das Gallensteinleiden hat europaweit eine hohe Prävalenz.
-
Goldstandard für die Diagnostik ist die Kombination aus klinischen Symptomen und der transkutanen Sonografie.
-
Bei asymptomatischen Steinträgern besteht keine generelle Therapieindikation.
-
Die akute Cholezystitis ist die häufigste Komplikation des Gallensteinleidens. Sie sollte bei gegebener Operabilität des Patienten durch eine laparoskopische Cholezystektomie innerhalb von 24 Stunden nach der stationären Aufnahme behandelt werden.
-
Ein therapeutisches Splitting ist bei simultanem Nachweis von Gallenblasen- und Gallengangssteinen indiziert. Nach endoskopischer Gallengangssanierung sollte die Cholezystektomie innerhalb von 72 Stunden durchgeführt werden.
Die Entstehung der Cholelithiasis wird von zahlreichen Faktoren begünstigt. Mehrere Studien belegen den positiven vorbeugenden Einfluss von ballaststoffreicher und kohlenhydratreduzierter Kost.2,3 Regelmässige körperliche Aktivität, eine ausgewogene Ernährung und ein normales Körpergewicht zählen zu den wichtigsten Präventionsmassnahmen.
Bekannte Risikofaktoren sind weibliches Geschlecht, Übergewicht und ein höheres Lebensalter. Im Alter von 75 Jahren können bei 20% der Männer und bei bis zu 35% der Frauen Gallensteine nachgewiesen werden. Auch ein rascher Gewichtsverlust, zum Beispiel im Rahmen der Adipositaschirurgie, geht mit einem erhöhten Risiko einher, symptomatische Gallensteine zu entwickeln. Bei einer Gewichtsreduktion von mehr als 10kg innerhalb von zwei Jahren steigt das Risiko um über 90%.4 Ein weiterer Risikofaktor ist eine Mutation des hepatischen Phospholipidtransporters ABCB4, die im Zusammenhang mit einer chronischen Cholangiopathie steht. Diese beeinflusst die Bildung von Cholesteringallensteinen. Hinweise auf dieses sogenannte LPAC-Syndrom («low phospholipid associated cholelithiasis») können das Auftreten einer symptomatischen Cholelithiasis vor dem 40. Lebensjahr oder der Nachweis einer intrahepatischen (Mikro-)Cholelithiasis sein.5
Verlauf und mögliche Komplikationen
Bei asymptomatischen Steinträgern beträgt die Komplikationsrate nur 0,1–0,3% pro Jahr. Demgegenüber steigt bei symptomatischen Gallensteinträgern das Komplikationsrisiko auf 1–2% pro Jahr an.6 Die häufigste Komplikation ist die akute Cholezystitis.7–9 Meistens entsteht die Entzündung durch einen temporären Verschluss des Ductus cysticus mit einem Konkrement. Die Obstruktion führt zu einer mechanischen Reizung und zu einer Freisetzung von entzündungsassoziierten Enzymen. Zusätzlich kann es zu einer bakteriellen Entzündung kommen. Das Keimspektrum umfasst vor allem E. coli, Enterokokken, Klebsiellen und Enterobakterien.10
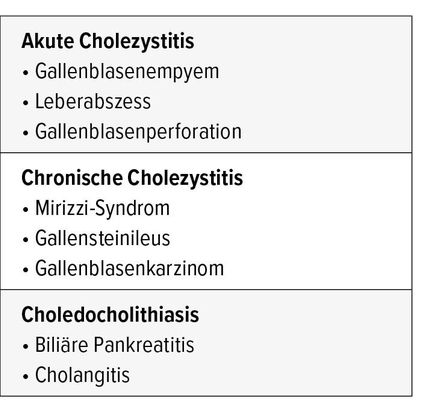
Bereits 2013 konnte in einer grossen, populationsbasierten Studie gezeigt werden, dass bei primär konservativer Therapie der akuten Cholezystitis der weitere Verlauf meistens ungünstig ist.9 Bei verzögerter oder inadäquater Behandlung der akuten Entzündung kann sich im Verlauf ein Empyem mit dem Risiko einer gedeckten oder freien Perforation entwickeln. Vor allem kleinere Konkremente und Gallenblasen-Sludge bergen das Risiko einer Choledocholithiasis mit möglicher Cholangitis und biliärer Pankreatitis.
Seltenere Komplikationen sind die Fistelung zu Dünn- oder Dickdarm mit Ausbildung eines Gallensteinileus, ein Gallenblasenkarzinom oder das Mirizzi-Syndrom. Dieses bezeichnet die Obstruktion des Gallengangs von aussen durch einen Gallenblasenhydrops oder ein Konkrement im Infundibulum (Tab. 1).
Diagnostik des Gallensteinleidens
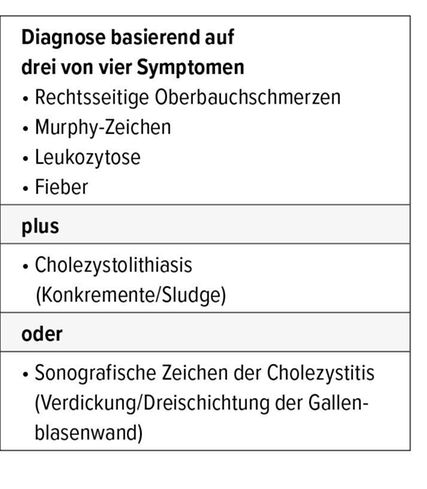
Als Leitsymptom für Gallenblasen- und Gallengangserkrankungen gelten kolikartige, rechtsseitige Oberbauchschmerzen mit möglicher Ausstrahlung in die rechte Schulter oder den Rücken. Häufig sind die Schmerzen kombiniert mit Übelkeit, Erbrechen oder einem Ikterus.11 Die akute Cholezystitis äussert sich typischerweise durch eine Kombination aus persistierenden rechtsseitigen Oberbauchschmerzen, lokalen Druckschmerzen über der Gallenblase (positives Murphy-Zeichen), Fieber und einer Leukozytose. Können zudem sonografisch Gallenblasensteine oder sonografische Zeichen einer akuten Gallenblasenentzündung nachgewiesen werden, kann die Diagnose «akute Cholezystitis» eindeutig gestellt werden (Tab. 2).
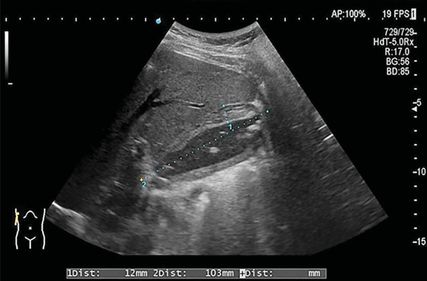
Abb. 1: Sonografisches Bild der akuten Cholezystitis mit typischer Wandverdickung und Dreischichtung
Die systematische transkutane Sonografie ist mit einer Sensitivität von über 95% und einer Spezifität von fast 100% die Methode der Wahl zur Diagnostik des Gallensteinleidens.12,13 Hierbei ist wichtig, die gesamte Gallenblase in mehreren Schnittebenen zu erfassen. Durch Lagerungsvarianten des Patienten können typische gravitationsabhängige Veränderungen auch kleinerer Steine dargestellt und von anderen Pathologien abgegrenzt werden. Zusätzlich erlaubt die Sonografie die Beurteilung der intra- und extrahepatischen Gallengänge.14 Sonografische Zeichen der akuten Cholezystitis sind vor allem eine Verdickung oder Dreischichtung der Gallenblasenwand sowie ein umgebender Flüssigkeitssaum (Abb. 1).
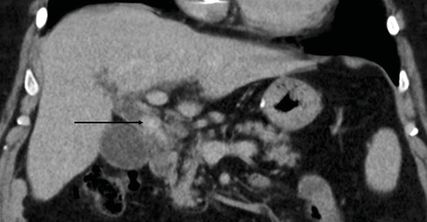
Abb. 2: CT-Bild einer Choledocholithiasis mit einem grossen Gangkonkrement (Pfeil) und deutlicher prästenotischer Dilatation des Ductus hepaticus
Ergänzend zur Sonografie wird eine Blutuntersuchung empfohlen.15 Diese sollte neben den gängigen Entzündungsparametern (Leukozyten und CRP) vor allem die Bestimmung des Gesamtbilirubins, der Gamma-Glutamyltransferase (GGT), der alkalischen Phosphatase (AP), der Alanin- und Aspartat-Aminotransferasen (ALT/AST) sowie der Lipase beinhalten.
Bei unklaren Befunden oder Komplikationen kann die erweiterte Bildgebung durch eine Computertomografie oder Magnetresonanztomografie sinnvoll sein (Abb. 2).11 Die höchste Sensitivität für den Nachweis einer Choledocholithiasis besitzt die Endosonografie (EUS) mit durchschnittlich 97%, die Spezifität beträgt 90%. Die Sensitivität und Spezifität der Magnetresonanzcholangiografie (MRC) ist vergleichbar, sinkt aber mit zunehmendem Durchmesser des Gallengangs und ist bei kleineren Gangkonkrementen (<5mm) eingeschränkt (Tab. 3).16, 17
Die Risikoeinschätzung in Bezug auf eine simultane Choledocholithiasis bei nachgewiesener Cholezystolithiasis kann durch die Kombination aus klinischen Merkmalen, laborchemischen Parametern und sonografischen Befunden erfolgen (Tab. 4).18
Tab. 4: Diagnostik der Choledocholithiasis: Sensitivität und Spezifität einzelner Untersuchungsmethoden11, 16, 17, 29
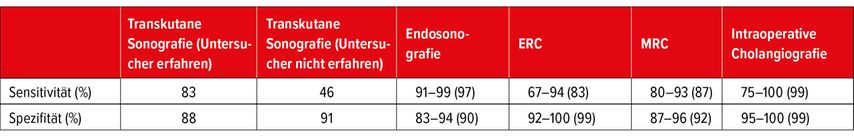
Abb. 3: ERCP-Bild einer Choledocholithiasis mit multiplen Konkrementen im Ductus hepatocholedochus (Pfeil)
Besteht anhand dieser Kriterien eine geringe oder mittlere Wahrscheinlichkeit für das Vorliegen einer simultanen Choledocholithiasis, wird zunächst die Endosonografie oder MRC empfohlen. Eine primäre endoskopische retrograde Cholangiografie (ERC) ist in diesen Fällen nicht indiziert und sollte erst in Abhängigkeit vond den Ergebnissen von EUS und MRC erfolgen.
Die Indikation zur primären ERC besteht nur bei Patienten mit hoher Wahrscheinlichkeit für das Vorliegen einer Choledocholithiasis (Abb. 3). Sie sollte dann in therapeutischer Absicht und mit der Möglichkeit zur biliären Sphinkterotomie und Steinextraktion durchgeführt werden. Auch die akute biliäre Pankreatitis mit Nachweis von Gallengangskonkrementen, einer Cholangitis oder eines Gallengangverschlusses ist eine Indikation zur primären ERC in therapeutischer Absicht.
Konservative Therapieoptionen
Für asymptomatische Steinträger besteht keine Indikation zur medikamentösen oder operativen Therapie.11, 19 Ausgenommen hiervon sind Patienten mit Nachweis von Gallensteinen mit einer Grösse von >3cm, einem Gallenblasenpolypen von >1cm Grösse oder auch einer Porzellangallenblase. Für diese drei Krankheitsbilder konnte jeweils ein deutlich erhöhtes Entartungsrisiko nachgewiesen werden, weshalb in diesen Fällen auch bei asymptomatischen Patienten die Indikation zur elektiven Cholezystektomie gegeben ist.20,21
Die extrakorporale Stosswellenlithotripsie (ESWL) wird nicht empfohlen.11 Auch gibt es keine Indikation für eine generelle Steinprophylaxe mit Ursodeoxycholsäure (UDCA). Ausnahme hiervon sind Patienten mit einem raschen Gewichtsverlust (>1,5kg/Woche) im Rahmen der Adipositaschirurgie. Mehrere randomisiert kontrollierte Studien konnten belegen, dass hier die zeitlich begrenzte Prophylaxe mit UDCA das Steinrisiko um >50% senken kann.11,22 Beim Nachweis einer ABCB4-Mutation ist die zeitlich begrenzte Prophylaxe des LPAC-Syndroms mit Ursodeoxycholsäure ebenfalls möglich. In diesen Fällen wird eine Dosierung von 500mg pro Tag empfohlen.
Die Schmerzen einer akuten Gallenkolik sollten mit nichtsteroidalen Antiphlogistika behandelt werden.23 Nach Bedarf ist eine Erweiterung der Analgesie mit Spasmolytika, Nitroglyzerin oder Opiaten möglich.
Sowohl für die symptomatische Cholezystolithiasis als auch die unkomplizierte Cholezystitis besteht keine Evidenz für die Notwendigkeit einer Antibiose. Bestehen aber klinische Zeichen einer akuten Cholezystitis mit Sepsis, Cholangitis oder Perforation, sollten unverzüglich Antibiotika verabreicht werden. Das Paul-Ehrlich-Institut empfiehlt hierfür die Gabe von Ampicillin und Sulbactam, Moxifloxacin oder Kombinationstherapien von Metronidazol mit Fluorchinolonen der Gruppe 2/3 bzw. Cephalosporinen der Gruppe 3a/4.10
Diese unmittelbare medikamentöse Therapie muss von der weiteren operativen Behandlung unterschieden werden.
Operative und endoskopische Therapiestrategien
Die laparoskopische Cholezystektomie in der 4-Trokar-Technik ist die von allen aktuellen Leitlinien favorisierte Operationstechnik der Gallenblase und ist auch in der akuten Entzündungssituation sicher durchführbar.11, 19, 24
Die unkomplizierte, aber symptomatische Cholezystolithiasis sowie Gallenblasen-Sludge mit charakteristischen Schmerzen sind Indikationen zur elektiven Cholezystektomie. Ziele der Operation sind es, erneute biliäre Beschwerden zu vermeiden und späteren Komplikationen vorzubeugen. Eine routinemässige Ösophago-Gastro-Duodenoskopie ist vor der elektiven Cholezystektomie nicht indiziert.11, 25
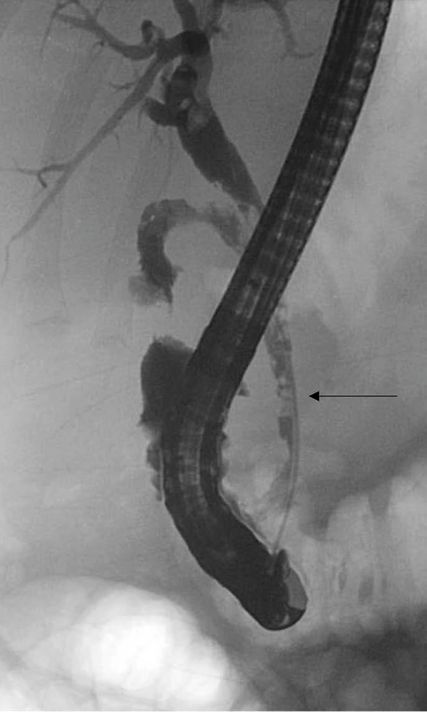
Nachdem die Diagnose einer akuten Cholezystitis gestellt ist, sollte die laparoskopische Cholezystektomie durchgeführt werden, sofern die Operabilität des Patienten gegeben ist (Abb. 4). Der optimale Zeitpunkt für die Operation ist innerhalb der ersten 24 Stunden nach Aufnahme des Patienten in das Krankenhaus. Diese Empfehlung basiert auf den Ergebnissen der weltweit grössten prospektiv randomisierten Untersuchung («ACDC-Studie»), die signifikante Vorteile der frühen operative Therapie im Vergleich zu einem primär konservativen Vorgehen zeigen konnte.26
Abb. 4: Intraoperativer Situs bei laparoskopischer Cholezystektomie. Identifikation von A. cystica (AC) und Ductus cysticus (DC), welcher zusammen mit dem Leberunterrand und dem Ductus hepaticus communis das Calot-Dreieck (schwarz) bildet
Bei multimorbiden Patienten, die keiner primären Operation zugeführt werden können, sind sowohl die perkutane transhepatische Gallengangsdrainage als auch die endosonografisch gesteuerte Gallenblasendrainage (EUS-GBD) oder die transpapilläre Gallenblasendrainage gute Therapiealternativen.27
Bei simultanem Nachweis einer Cholezystolithiasis und Choledocholithiasis soll ein therapeutisches Splitting erfolgen. Nach der primären endoskopischen Gallengangssanierung ist die laparoskopische Cholezystektomie möglichst innerhalb von 72 Stunden durchzuführen, wodurch das Risiko für weitere Steinabgänge und Komplikationen reduziert werden kann.28 Besteht der Nachweis einer biliären Pankreatitis mit Cholestasezeichen oder Cholangitis, sollte nach endoskopischer Gangsanierung die Cholezystektomie erst nach Abklingen der Pankreatitis vorgenommen werden.
Literatur:
1 2019_Book_Krankenhaus-Report 2019 2 Lammert F, Matern S: Evidenzbasierte Prävention der Cholezystolithiasis. Dtsch Med Wochenschr 2004; 129: 1548-50 3 Nordenvall C et al.: Fruit and vegetable consumption and risk of cholecystectomy: a prospective cohort study of women and men. Eur J Nutr 2018; 57: 75-81 4 Maclure KM et al.: Weight, diet, and the risk of symptomatic gallstones in middle-aged women. N Engl J Med 1989; 321: 563-9 5 Reichert M, Lammert F: ABCB4 gene aberrations in human liver disease: an evolving spectrum. Semin Liver Dis 2018; 38: 299-307 6 Friedman GD et al.: Prognosis of gallstones with mild or no symptoms: 25 years of follow-up in a health maintenance organization. J Clin Epidemiol 1989; 42: 127-36 7 Friedman GD: Natural history of asymptomatic and symptomatic gallstones. Am J Surg 1993; 165: 399-404 8 Götzky K et al.: Epidemiologie und Klinik der akuten Cholezystitis. Chirurg 2013; 84: 179-84 9 de Mestral C et al.: A population-based analysis of the clinical course of 10,304 patients with acute cholecystitis, discharged without cholecystectomy. J Trauma Acute Care Surg 2013; 74: 26-31 10 Bodmann KF et al.: S2k Leitlinie: Kalkulierte parenterale Initialtherapie bakterieller Erkrankungen bei Erwachsenen - Update 2018. AWMF-Registernummer 082-006 (2019) 11 Gutt C et al.: Updated S3-Guideline for prophylaxis, diagnosis and treatment of gallstones. German Society for Digestive and Metabolic Diseases (DGVS) and German Society for Surgery of the Alimentary Tract (DGAV). Z Gastroenterol 2018; 56: 912-66 12 Shea JA et al.: Revised estimates of diagnostic test sensitivity and specificity in suspected biliary tract disease. Arch Intern Med 1994; 154: 2573-81 13 Pinto A et al.: Accuracy of ultrasonography in the diagnosis of acute calculous cholecystitis: review of the literature. Crit Ultrasound J 2013; 5: S11 14 Rickes S et al.: Impact of the operator’s experience on value of high-resolution transabdominal ultrasound in the diagnosis of choledocholithiasis: a prospective comparison using endoscopic retrograde cholangiography as the gold standard. Scand J Gastroenterol 2006; 41: 838-43 15 Harman MJ: Gallstone disease. Br Med J 1968; 1: 513 16 Meeralam Y et al.: Diagnostic accuracy of EUS compared with MRCP in detecting choledocholithiasis: a meta-analysis of diagnostic test accuracy in head-to-head studies. Gastrointest Endosc 2017; 86: 986-93 17 Moon JH et al.: The detection of bile duct stones in suspected biliary pancreatitis: comparison of MRCP, ERCP, and intraductal US. Am J Gastroenterol 2005; 100: 10-7 18 Maple JT et al.: The role of endoscopy in the evaluation of suspected choledocholithiasis. Gastrointest Endosc 2010; 71: 1-9 19 EASL Clinical Practice Guidelines on the prevention, diagnosis and treatment of gallstones. J Hepatol 2016; 65: 146-81 20 Cariati A et al.: Gallbladder cancers. Eur J Gastroenterol Hepatol 2014; 26: 562-9 21 Stephen AE, Berger DL: Carcinoma in the porcelain gallbladder: a relationship revisited. Surgery 2001; 129: 699-703 22 Sugerman HJ et al.: A multicenter, placebo-controlled, randomized, double-blind, prospective trial of prophylactic ursodiol for the prevention of gallstone formation following gastric-bypass-induced rapid weight loss. Am J Surg 1995; 169: 91-7 23 Akriviadis E et al.: Treatment of biliary colic with diclofenac: A randomized, double-blind, placebo-controlled study. Gastroenterology 1997; 113: 225-31 24 Wakabayashi G et al.: Tokyo Guidelines 2018: surgical management of acute cholecystitis: safe steps in laparoscopic cholecystectomy for acute cholecystitis (with videos). J Hepatobiliary Pancreat Sci 2018; 25: 73-86 25 Lamberts MP et al.: Value of EGD in patients referred for cholecystectomy: a systematic review and meta-analysis. Gastrointest Endosc 2015; 82: 24-31 26 Gutt CN et al.: Acute cholecystitis: early versus delayed cholecystectomy, a multicenter randomized trial (ACDC Study, NCT00447304). Ann Surg 2013; 258: 385-91 27 Mori Y et al.: Tokyo Guidelines 2018: management strategies for gallbladder drainage in patients with acute cholecystitis (with videos). J Hepatobiliary Pancreat Sci 2018; 25: 87-95 28 Reinders JSK et al.: Early laparoscopic cholecystectomy improves outcomes after endoscopic sphincterotomy for choledochocystolithiasis. Gastroenterology 2010; 138: 2315-20 29 Gurusamy KS et al.: Endoscopic retrograde cholangiopancreatography versus intraoperative cholangiography for diagnosis of common bile duct stones. Cochrane database Syst Rev 2015; CD010339
Das könnte Sie auch interessieren:
ECCO-Update 2026: auf dem Weg zur Krankheitsmodifikation
Eine Vielzahl an immunmodulierenden Biologika und Small Molecules hat die Behandlungsoptionen bei chronisch-entzündlichen Darmerkrankungen erheblich erweitert. Hinsichtlich einer ...
Ernährungstherapie bei Morbus Crohn
Ernährungstherapien spielen im Management der chronisch-entzündlichen Darmerkrankungen eine zunehmend wichtige Rolle. Bei neudiagnostiziertem, mildem Morbus Crohn können sie sogar als ...
IBD-Hochrisiko-Patient:innen im klinischen Alltag
Chronisch-entzündliche Darmerkrankungen (IBD) können individuell höchst unterschiedlich verlaufen. Allerdings gibt es klinische Situationen, in denen ein hohes Risiko für Komplikationen ...