Proximale Hypospadien: „staged repair“ als State of the Art?!
Autor:innen:
Dr. Mark Koen, FEAPU
Dr. med. Nathalie Garstka, B.Sc.,FEBU
Abteilung für Kinderurologie
Barmherzige Schwestern
Ordensklinikum Linz
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Hypospadie ist eine angeborene Fehlbildung der männlichen Harnröhre und u.a. auch die häufigste urogenitale Fehlbildung beim Jungen. Heute liegen eine Vielzahl an rekonstruktiven Operationsmethoden vor, aber keine konnte sich bis jetzt als überlegen durchsetzen.
Keypoints
-
Die chirurgische Behandlung der proximalen Hypospadien ist eine Herausforderung.
-
Neben einem zufriedenstellenden funktionellen Ergebnis sollte ein ansprechendes kosmetisches Erscheinungsbild erzielt werden.
-
Die chirurgisch-rekonstruktive Expertise in der Hypospadiechirurgie ist aufgrund der geringen Fallzahlen nur schwer zu erwerben.
-
Ein breites Spektrum an Operationstechniken zu beherrschen, kombiniert mit einer hohen Frequenz an Hypospadiekorrekturen, könnte zu verringerten Komplikationsraten beitragen.
Gemäß der aktuellen EUROCAT-Studie liegt die Inzidenz der Hypospadie in der europäischen Bevölkerung bei 18,6 Erkrankungen pro 10000 Geburten. Etwa 30% dieser Fälle werden als proximale Hypospadie klassifiziert, bei der der Meatus von Schaftmitte des Penis bis perineal reichen kann. Es ist wichtig zu beachten, dass das Ausmaß einer Hypospadie nicht allein durch die Lage des Meatus widergespiegelt wird, wie es jedoch bei den meisten Klassifikationen der Fall ist. Die Vielfältigkeit der Faktoren wie Meatuslage, (ventrale) penile Deviation oder Torquierung, Hypoplasie der ventralen Penisschafthaut, Penisgröße, Breite der Eichel, Ausprägung der Vorhautschürze und begleitende Skrotumfehlbildungen hat zur Entwicklung einer Vielzahl von rekonstruktiven Operationsmethoden geführt.
Korrektur proximaler Hypospadien
Die chirurgische Korrektur der proximalen Hypospadie ist unerlässlich, um die Funktion des Penis wiederherzustellen und potenzielle langfristige Probleme zu verhindern. Das Ziel des Eingriffs ist die Harnröhrenöffnung an die anatomisch korrekte Lokalisation zu verlagern, eine möglicherweise beeinträchtigende Peniskrümmung zu korrigieren und ein für den Patienten ansprechendes kosmetisches Ergebnis zu erreichen. Eine frühzeitige Korrektur in der Kindheit ist empfehlenswert, um langfristige Komplikationen zu minimieren und eine angemessene Entwicklung des Penis zu gewährleisten. Grundsätzlich wird zwischen einzeitigen und zweizeitigen Operationsverfahren unterschieden.
Unter einem „Single stage“-Verfahren versteht man die Korrektur sämtlicher relevanter Merkmale einer Hypospadie, einschließlich der Behebung der penilen Deviation, der Rekonstruktion der Harnröhre und der Glanduloplastik, sowie die Korrektur einer eventuell vorliegenden penoskrotalen Transposition.
„Single stage“-Techniken
Hierbei ist es wichtig, zwischen Operationsmethoden zu unterscheiden, die einen Ersatz der Urethralplatte vorsehen, und solchen, die die vorhandene Urethralplatte zur Rekonstruktion der Harnröhre verwenden. Neben der von Warren Snodgrass postulierten TIP-Technik („tubularised incised plate“), die unter bestimmten Umständen auch bei proximalen Hypospadien eingesetzt werden kann („long TIP“), haben sich die Duckett-Onlay- und die Duckett-Tube-Technik sowie die Hypospadiekorrektur nach Koyanagi als einzeitige Hypospadiekorrekturen etabliert. Allen sogenannten „Single stage“-Techniken ist gemeinsam, dass nach Korrektur der ventralen Deviation – sei es durch dorsale Plikationsnähte (nach Nesbit, Baskin, Schröder-Essed etc.) oder auch durch die Inzision der Urethralplatte – die Rekonstruktion der Neourethra und die Glanduloplastik in einem einzigen operativen Eingriff erfolgen.
Bei der TIP-Methode wird die Urethralplatte nach einer dorsalen Inzision zu einer Neourethra tubularisiert. Bei der Duckett-Onlay-Technik wird ein gestielter Lappen von der Innenseite der Vorhautschürze entnommen, nach ventral verlagert und mit der Urethralplatte anastomosiert, während bei der Duckett-Tube-Technik dieser Lappen tubularisiert und die Urethra ersetzt wird.
Operationsmethode nach Bracka
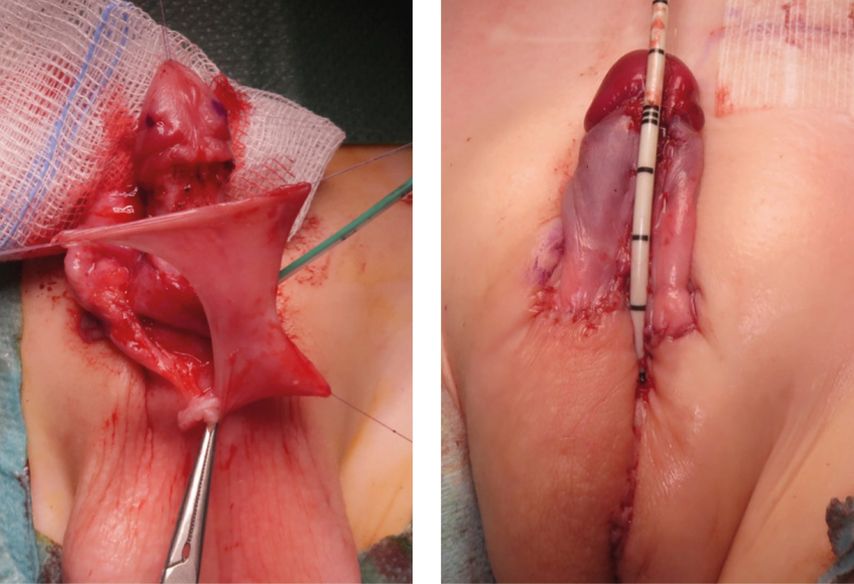
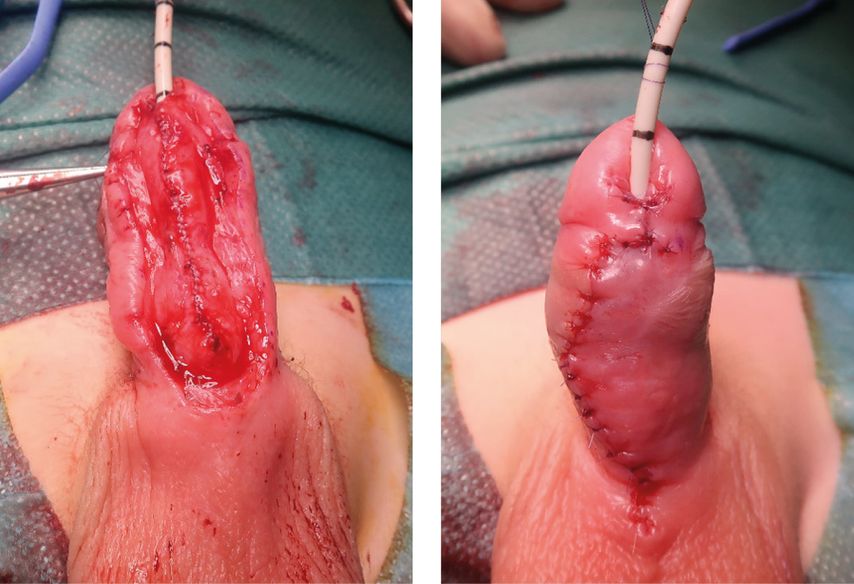
Den oben genannten Methoden der proximalen Hypospadiekorrektur wurde in den 1990er-Jahren das sogenannte „staged repair“ nach Bracka gegenübergestellt, das vom gleichnamigen Autor etabliert und publiziert wurde.1 Im ersten Schritt dieser Operationsmethode wird nach Korrektur der ventralen Deviation durch Inzision (und laut Originalpublikation durch Exzision) der Urethralplatte diese durch einen freien Lappen aus der Innenseite der Vorhautschürze ersetzt (Abb. 1). In einem zweiten Operationsschritt nach etwa sechs Monaten wird das bereits gut angewachsene Transplantat mobilisiert, zunächst tubularisiert und dann mit einem Dartoslappen abgedeckt (Abb. 2). Chirurgisch wurde diese Methode häufig modifiziert, sodass statt eines freien Transplantats ebenso ein gestielter (vaskularisierter) Lappen zur Anwendung kommt.2
Abb. 1: Bracka I: erster OP-Schritt: Korrektur der Krümmung und Vorbereitung der Urethralplatte für den Folgeeingriff
Abb. 2: Bracka II: zweiter OP-Schritt: Tubularisation, Glansverschluss und Rekonstruktion der Haut
Bracka propagiert in seiner Originalpublikation nicht nur die flexible Anwendung seiner Methode bei unterschiedlichen Hypospadieformen, sondern auch eine geringe Komplikationsrate und ein kosmetisch ansprechendes Erscheinungsbild im Vergleich zu den oben erwähnten „Singel-stage“-Methoden.1 Bracka berichtet von einer Gesamtfistelrate von 5,7% und einer Strikturrate von 7% bei einer Kohorte von 600 Patienten, die ausschließlich von ihm operiert wurden. Er weist jedoch darauf hin, dass die Komplikationsrate bei komplexeren Fällen höher sein kann.
Komplikationsrate je nach Operationsmethode
Dazu stellt sich die Frage, wie hoch die Komplikationsrate der genannten Methoden in den Händen von Hypospadie-chirurg:innen ist, die ihre Ergebnisse ebenfalls publiziert haben.
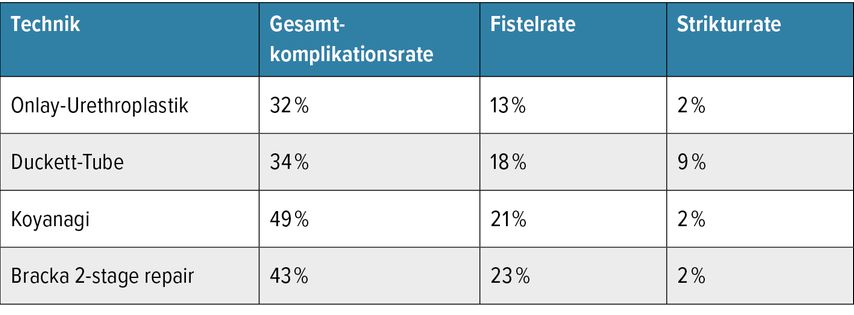
Basierend auf den Ergebnissen einer rezent publizierten Metaanalyse von Cousin et al.lässt sich keine klare Präferenz für eine spezielle Methode zur Behandlung von proximalen Hypospadien ableiten.3 In der Metaanalyse wurden insgesamt 14 Artikel für die Urethroplastik nach Duckett-Onlay, 9 Artikel für die Urethroplastik mit Duckett-Tube, 13 Artikel für die Koyanagi-Urethroplastik und 14 Artikel für die zweistufige Urethroplastik nach Bracka inkludiert und hinsichtlich ihrer Gesamtkomplikations-, Fistel- und Stenoseraten verglichen. Die Resultate deuten darauf hin, dass alle vier verglichenen OP-Methoden mit einer signifikanten Gesamtkomplikationsrateeinhergehen, wo-bei Unterschiede in den Fistel- und Stenoseraten existieren (Tab. 1).
Es ist essenziell zu betonen, dass die Wahl der Technik von verschiedenen Faktoren beeinflusst wird: darunter die chirurgische Erfahrung, der Schweregrad der Hypospadie und die individuellen anatomischen Gegebenheiten des OP-Situs. Zudem ist zu berücksichtigen, dass die vorliegende Metaanalyse auf einer begrenzten Anzahl von Studien beruht und weitere Forschung erforderlich ist, um die Wirksamkeit und Sicherheit der verschiedenen Techniken zur Behandlung von proximalen Hypospadien zu evaluieren.
„Two-stage repair“
In der Kinderurologie Ordensklinikum Linz, Barmherzige Schwestern, wo die modifizierte Form der Bracka-Methode in den meisten Fällen der proximalen Hypospadie zur Anwendung kommt, ist die Komplikationsrate ähnlich wie in der o.g. Metaanalyse. In der oben zitierten Metaanalyse wird auf eine postoperativ persistierende ventrale Deviation nicht näher eingegangen.3 Dies hat nicht selten eine spätere operative Korrektur im Jugend- oder Erwachsenenalter zur Folge. In diesen Fällen erweist sich eine Korrektur durch Plikation oft als ineffektiv, weshalb ein sekundärer „two-stage repair“ notwendig wird. Aufgrund des Mangels an geeignetem Hautgewebe wird dabei vielfach der Einsatz von Mundschleimhaut als Ersatz erforderlich.
Fazit
Die chirurgische Behandlung der proximalen Hypospadien ist eine Herausforderung. Einerseits sollte ein zufriedenstellendes funktionelles Ergebnis erzielt werden und andererseits ein für die Betroffenen, ihre Angehörigen und späteren Sexualpartner:innen ein ansprechendes kosmetisches Erscheinungsbild des hypospadischen Penis erreicht werden. Dies erfordert nicht nur das Verständnis der zugrunde liegenden Pathophysiologie, sondern auch eine langjährige chirurgisch-rekonstruktive Expertise in der Hypospadiechirurgie, die aufgrund der geringen Fallzahlen nur schwer zu erwerben ist. Die Beherrschung eines breiten Spektrums von Operationstechniken, um die proximale Hypospadie bestmöglich zu behandeln, kombiniert mit einer hohen Frequenz solcher Eingriffe, könnte dazu beitragen, die Komplikationsrate zu verringern.
Literatur:
1 Bracka A: A versatile two-stage hypospadias repair. Br J Plast Surg 1995; 48(6): 345-52 2 Altarac S et al.: Two-stage hypospadias repair with inner preputial layer Wolfe graft (Aivar Bracka repair). BJU Int 2012; 110(3): 460-73 3 Cousin I et al.: Complication rates of proximal hypospadias: meta-analyses of four surgical repairs. J Pediatr Urol 2022; 185(5): 587-97
Das könnte Sie auch interessieren:
Der Weg von neoadjuvanter Therapie und radikaler Zystektomie hin zum Blasenerhalt
Beim diesjährigen Post EAU 2025 Meeting in Wien präsentierte Dr. Kilian Gust, FEBU (Medizinische Universität Wien), ein aktuelles Update zur systemischen Therapie des muskelinvasiven ...
Highlights zum Prostatakarzinom vom EAU in Madrid
Zahlreiche im Rahmen des EAU-Kongresses 2025 in Madrid vorgestellte Arbeiten beschäftigten sich mit Diagnostik und Management des Prostatakarzinoms in allen Stadien der Erkrankung. So ...
Neues zur Li-ESWT in der Therapie der ED
Zwei Arbeiten zeigen den praktischen Einsatz der extrakorporalen Stoßwellentherapie mit niedriger Intensität (Li-ESWT; „low-intensity extracorporal shockwave therapy“) in der Therapie ...