Praxiserfahrungsbericht mit Mikrowellentherapie
Autorinnen:
cand. med. Julia Stärke
Dr. med. Helena Odermatt
Hautwerk AG, Zürich
E-Mail: klinik@hautwerk.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Vor nicht ganz zwei Jahren, in der Ausgabe 6/2023, berichteten wir erstmals über unsere Erfahrungen mit der Swift®-Mikrowellentherapie bei lange bestehenden und therapieresistenten Warzen. Seither hat sich diese Methode in unserer Praxis als fester Bestandteil etabliert – sowohl bei erstmalig auftretenden Verrucae als auch bei vorbehandelten, hartnäckigen Warzen. Besonders hervorzuheben ist dabei die geringe Rezidivrate.
Keypoints
-
Mikrowellentherapie für Warzen stellt eine Behandlungsalternative dar, sowohl bei erstmalig auftretenden als auch bei rezidivierenden und therapieresistenten Verrucae.
-
Die Behandlung ist umso effektiver, je früher sie eingesetzt wird, idealerweise bei Erstmanifestation.
-
Sie ist auch in schwieriger Lokalisation wie beispielsweise peri- oder subungual einsetzbar.
-
Rezidive blieben bei den beobachteten Patient:innen aus.
Hintergrund und bisherige Berichte
Das Swift-Device® ist seit 2016 verfügbar und erhielt 2018 in den USA die FDA-Zulassung für die Behandlung plantarer und vulgärer Warzen. Seit Anfang 2023 setzen wir dieses nichtablative Verfahren auch in unserer Praxis in der Schweiz ein. Bereits zu Beginn zeigten sich deutliche Vorteile: Bei über der Hälfte der Patient:innen, die sich zuvor teils über Jahre verschiedenen Therapien ohne nachhaltigen Erfolg unterzogen hatten, war nach wenigen Sitzungen ein gutes Ansprechen zu beobachten.1 Gewebeschädigungen traten nicht auf. Entsprechend verläuft die Behandlung ohne Ausfallzeit, ohne Narbenbildung nach Abheilung und ohne entzündliche Reaktionen während oder nach der Therapie.1
Einige Patient:innen berichteten, dass sie bereits nach ein bis zwei Sitzungen ihre sportlichen Aktivitäten ohne Einschränkungen wieder aufnehmen konnten und beim Laufen schmerzfrei gewesen seien. Zudem zeigte sich, dass die Behandlung von Patient:innen mit vermehrter Schweissbildung an den Fusssohlen als schmerzhafter empfunden wurde. Dies ist vermutlich auf die stärkere Erhitzung der Wassermoleküle an der Hautoberfläche durch die Mikrowellenenergie zurückzuführen. Das Abtrocknen der Füsse vor der Anwendung führte zu einer spürbaren Linderung. Patient:innen mit einer Hyperhidrosis der Füsse zeigten jedoch häufiger ein unzureichendes Ansprechen, vermutlich weil die Energie vermehrt an der Oberfläche absorbiert und die Wärme nicht ausreichend in die Tiefe geleitet wurde. Bei den in unserer Praxis behandelten Patient:innen traten weder vorübergehende noch bleibende thermische Schäden auf. Insbesondere wurden keine Blasenbildungen, Verbrennungen oder Nekrosen beobachtet. Mosaikwarzen stellen weiterhin eine besondere therapeutische Herausforderung dar.
Wirkweise der Mikrowellenstrahlung
Die Ursache dieser Effekte lässt sich durch die physikalischen Eigenschaften der Mikrowellenstrahlung erklären. Mikrowellen gehören zum Spektrum der elektromagnetischen Strahlung und liegen zwischen Infrarot- und Radiowellen im Frequenzbereich von 300MHz bis 300GHz (38–311Hz). Sie sind damit nicht ionisierend (>1015Hz). In der Mikrowellentherapie wird eine konstante Frequenz von 8GHz in das Gewebe appliziert. Dies versetzt die Wassermoleküle lokal in Bewegung. Die dabei entstehende Energie wird innerhalb von Sekunden in Form von Wärme an das Gewebe abgegeben. In einer Tiefe von 2–4mm entsteht so eine lokalisierte Hyperthermie von durchschnittlich 42–47°C, ohne dass die darüberliegende Haut geschädigt wird.2
In-vitro-Studien belegen vor allem eine Immunantwort, die in HPV-infizierten Zellen ausgelöst wird.1,2 Durch den thermischen Stress werden Hitzeschockproteine, insbesondere HSP70, aus den virusbefallenen Zellen freigesetzt. Diese induzieren die Ausschüttung von Zytokinen durch antigenpräsentierende Zellen sowie die Freisetzung von Stickstoffmonoxid durch Makrophagen. Darüber hinaus weisen Mikrowellen auf eine direkte hemmende Wirkung auf die virale Proteinexpression und auf die Induktion der Apoptose in HPV-infizierten Zellen hin.3
Studien zur Anwendung bei Onychomykosen und aktinischen Keratosen
Aktuell laufen weltweit Studien, welche die Anwendung der Mikrowelle für Onychomykosen untersuchen, unter anderen eine kanadische Pilotstudie zur Sicherheit und Wirksamkeit der Swift®-Therapie bei Patient:innen mit leichter bis mittelschwerer Onychomykose durch Dermatophyten. Dies ist darauf zurückzuführen, dass in vitro nachgewiesen werden konnte, dass Mikrowellen das Wachstum von Trichophyton rubrum hemmen.3,4
Ein weiteres potenzielles Anwendungsgebiet sind aktinische Keratosen – epitheliale Carcinomata in situ – welche sich unbehandelt zu Plattenepithelkarzinomen entwickeln können. In einer Studie von Jackson et al. konnte nach der Behandlung von 197 Läsionen mit Swift® eine Abheilungsrate von 90% innerhalb von 120 Tagen erzielt werden.5
Weshalb besteht Bedarf an weiteren Therapieoptionen?
Viele Patient:innen rezidivieren trotz langwieriger Behandlungen mit Chemotherapeutika, Kryotherapie oder anderen Verfahren oder erreichen bei persistierenden Verrucae keine vollständige Abheilung. Studien weisen auf eine höhere Heilungsrate unter Mikrowellentherapie im Vergleich zu konservativen Methoden hin. So berichten Hagon et al. über eine Erfolgsrate von 83,3%, während in unserer Praxis bislang eine Heilungsrate von etwa 66,7% beobachtet wurde – ein dennoch deutlich positives Ergebnis.1,6Konservative Verfahren zeigen geringere Erfolgsraten: Kryotherapie erreicht etwa 45,6%, Salicylsäure lediglich 13,6%.7 Die Kryotherapie ist zudem mit Schmerzen während der Behandlung sowie mit dem Risiko einer Narbenbildung nach Abheilung verbunden. Insbesondere bei Läsionen im Gesicht erscheint diese Methode daher nur eingeschränkt geeignet. Die Behandlung mit Salicylsäure erfordert Zeit und eine konsequente Compliance der Patient:innen beim regelmässigen Auftragen. Eine intraläsionale Immuntherapie kann Heilungsraten von 60,6% erreichen und weist niedrige Rezidivraten auf. Allerdings sind grippeähnliche Begleitsymptome in Einzelfällen beschrieben.8,9
Unsere Erfahrungen bei 50 Patient:innen
Im Rahmen einer routinemässigen Kontrolle wurden 50 Patient:innen nachuntersucht, die zwischen Februar und August 2023 eine Behandlung mit Swift® erhalten hatten. Ziel war die Erhebung des aktuellen Zustands hinsichtlich Läsionsfreiheit oder Rezidiven. Bei mehr als der Hälfte konnte eine vollständige Remission ohne Anzeichen eines Rezidivs dokumentiert werden. Bemerkenswert ist, dass dies auch Patient:innen mit zuvor therapieresistenten und teils ausgedehnten Befunden betraf, die bereits mehrere andere Behandlungsansätze ohne Erfolg durchlaufen hatten (Abb.1–3). Dabei traten zwei Aspekte besonders hervor: Zum einen wurden keine Rezidive beobachtet, zum anderen zeigte sich eine hohe Zufriedenheit bei den erfolgreich behandelten Patient:innen. Dies deckt sich mit den erhobenen Follow-up-Daten. Für die vollständige Abheilung waren 1–9 Sitzungen erforderlich (durchschnittlich 4). Dermatoskopisch zeigten die behandelten Patient:innen anschliessend weder Hyperkeratosen noch bräunliche Punktblutungen. Insgesamt sind derzeit 52% der behandelten Personen warzenfrei. In 20% der Fälle wurde die Behandlung nach 3–8 Sitzungen abgebrochen, woraufhin eine alternative konservative Therapie eingeleitet wurde. Hauptgründe hierfür waren überwiegend das subjektive Empfinden einer ausbleibenden Besserung sowie die wahrgenommene finanzielle Belastung. Da die Swift®-Mikrowellentherapie bislang nicht von der obligatorischen Krankenpflegeversicherung in der Schweiz übernommen wird, tragen die Patient:innen die Kosten von etwa 150 CHF pro monatlicher Sitzung selbst.
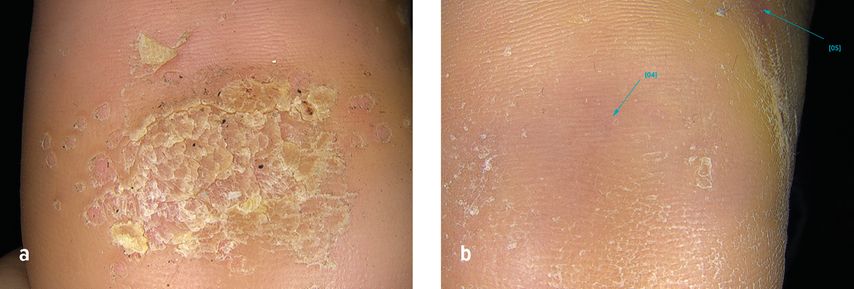
Abb. 1:45-jährige Patientin. Zum Zeitpunkt der Vorstellung 06/23 seit über einem Jahr Dornwarzen. St.n. Therapie mit Fluorouracil, Salicylsäurepflaster und Kryotherapie extern. Ergebnis nach 9 Mikrowellenbehandlungen im Abstand von 1 Monat, Abschluss 03/24
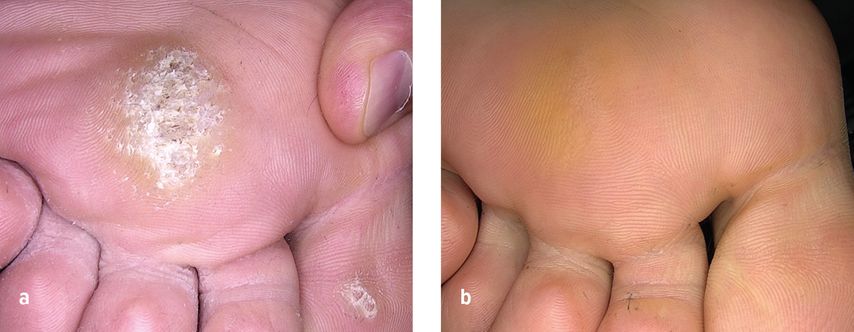
Abb. 2: 44-jähriger Patient mit einer Dornwarze seit über 1 Jahr, St.n. Kryotherapie und Kürettage, ca. 10 externe Behandlungen innerhalb von 1 Jahr, hierbei gravierende Vergrösserung des Befundes. Ergebnis nach 6 Mikrowellenbehandlungen im Abstand von 1 Monat, Abschluss 02/25
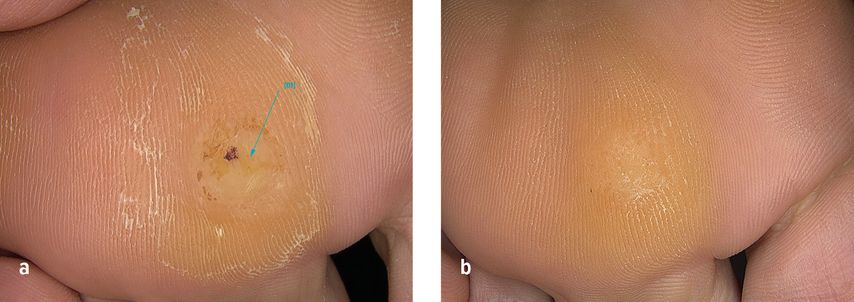
Abb. 3: 41-jährige Patientin mit einer Warze seit 6 Jahren an der gleichen Stelle am Vorfuss, St.n. Therapie mit Fluorouracil/Salicylsäure seit über 1 Jahr. Ergebnis nach 4 Mikrowellenbehandlungen im Abstand von 1 Monat, Abschluss 12/24
Mikrowellentherapie im Vergleich
Bemerkenswert ist, dass sich bisher keine Patient:innen aufgrund eines Rezidivs nach abgeschlossener Mikrowellentherapie erneut vorgestellt haben. Denkbar bleibt jedoch eine Neuinfektion mit einem anderen Virustyp.
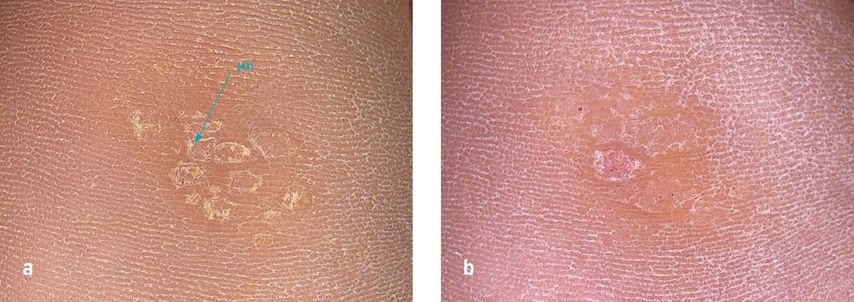
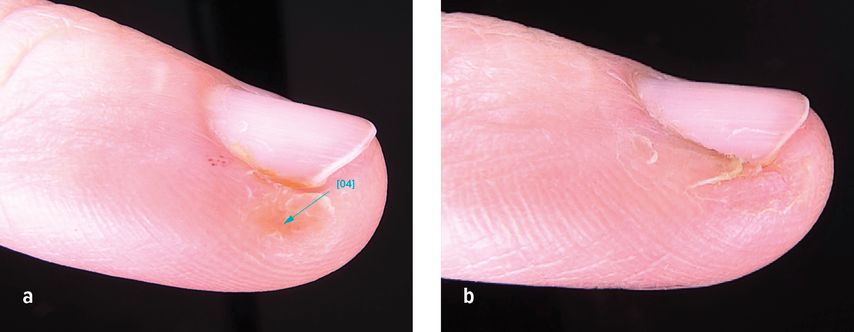
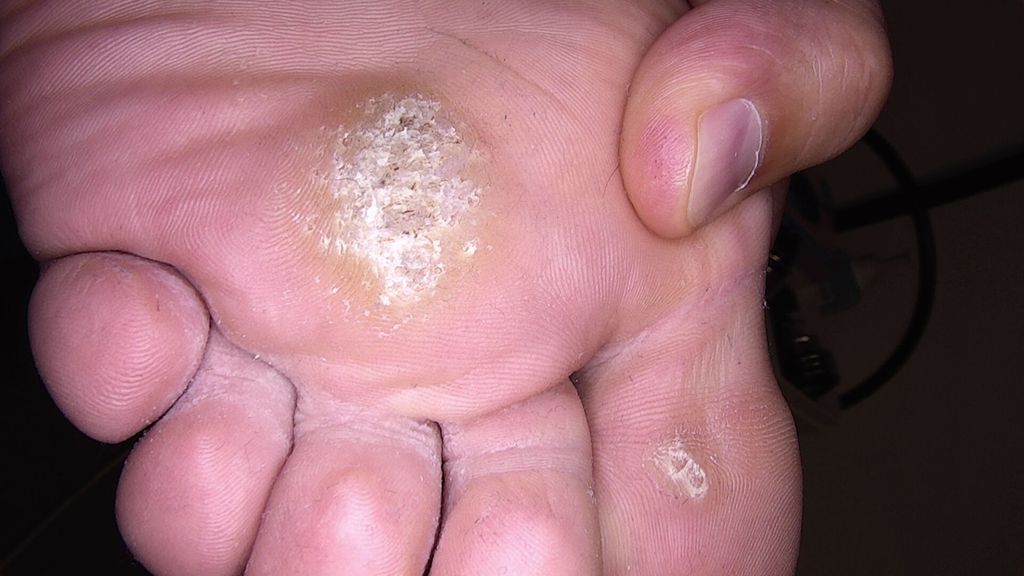
Unsere Beobachtungen zeigen zudem, dass der Therapieerfolg bei Mosaikwarzen häufig ausbleibt (Abb. 4a, b). Diese gelten als besonders therapieresistent und sind mit hohen Rezidivraten assoziiert. Als schmerzarme Behandlungsoption hat sich in solchen Fällen die laserassistierte photodynamische Therapie (PDT) mit Methylaminolävulinat bewährt.10 Patient:innen mit periungualen Warzen hingegen – meist schwer therapierbar, ohne das Nagelorgan zu beeinträchtigen – profitieren von der schonenden Anwendung der Mikrowellentherapie (Abb.5a, b). Anders als beim Laser besteht hierbei kein Risiko, Nagelbett oder Nagelmatrix zu schädigen und dadurch eine Nageldeformität zu verursachen.
Abb. 4: Mosaikwarzen an der Ferse, welche trotz der Behandlung mit Fluorouracil, Salicylsäure, Kryo- und Lasertherapie, HPV-Impfung und 8 Mikrowellenbehandlungen nicht verschwinden
Abb. 5: Periunguale Verruca bei einer 39-jährigen Patientin, welche trotz intensiver Behandlung mit Verrumal rezidivierte und beim Rezidiv in einem frühen Stadium zweimal im Abstand von 1 Woche mit der Mikrowelle behandelt wurde. Folgenlos und rezidivfrei abgeheilt
In vielen Fällen konnte vollständig auf die zusätzliche Applikation von Tinkturen oder Lösungen mit Wirkstoffen wie Salicylsäure, Ameisensäure oder Fluorouracil verzichtet werden. Da die Anwendung nur einmal im Monat erforderlich ist, bleibt der zeitliche Aufwand für die Patient:innen überschaubar.
Mehrwert dieses Praxiserfahrungsberichtes
Unsere bisherigen Erfahrungen unterstützen insbesondere die Aufklärung von Patient:innen, da sie eine realistische Erwartungshaltung hinsichtlich des Therapieerfolgs ermöglichen. Für Personen, die bereits zahlreiche erfolglose Behandlungsversuche hinter sich haben, ist es ermutigend, dass selbst hartnäckige und therapieresistente Warzen in mehr als der Hälfte der Behandlungen rezidiv- und folgenlos abheilen können. Aus unserer Sicht ist es daher von Bedeutung, diese Methode in den Leistungskatalog der obligatorischen Krankenpflegeversicherung aufzunehmen. Offen bleibt, ob die Mikrowellentherapie künftig auch bei Genitalwarzen, die eine hohe Rezidivneigung aufweisen, Anwendung finden wird.
Literatur:
1 Odermatt H, Rümmelein B: Neue Option in der Warzentherapie. Leading Opinions Dermatologie & Plastische Chirurgie 6/2023: 32-6 2 Gartshore A et al.: Applications of microwave energy in medicine. Biosensors (Basel) 2021; 11(4): 96 3 Gupta AK et al.: Potential use of microwave technology in dermatology. J Dermatolog Treat 2022; 33(7): 2899-910 4 Gupta AK et al.: Safety and efficacy of the Swift microwave device in patients with mild-to-moderate onychomycosis: Protocol of an open-label, randomized, dose-finding pilot study. Skin Health Dis 2024; 4(6): e455 5 Jackson DN et al.: A feasibility study of microwave therapy for precancerous actinic keratosis. Br J Dermatol 2020; 183(2): 222-30 6 Hagon W et al.: Microwave therapy for the treatment of plantar warts. J Foot Ankle Res 2023; 6(1): 37 7 García-Oreja S et al.: Topical treatment for plantar warts: A systematic review. Dermatol Ther 2021; 34(1): e14621 8 Ju HJ et al.: Intralesional immunotherapy for non-genital warts: A systematic review and meta-analysis. Indian J Dermatol Venereol Leprol 2022; 88(6): 724-37 9 Bacelieri R, Johnson SM: Cutaneous warts: an evidence-based approach to therapy. Am Fam Physician 2005; 72(4): 647-52 10 Nienstedt R et al.: Therapie von behandlungsresistenten Mosaikwarzen mittels laserassistierter photodynamischer Therapie (PDT) mit Methylaminolävulinat (MAL). Die Dermatologie 2024; 75(1): 71-4
Das könnte Sie auch interessieren:
Aminosäuren – Booster für die Wundheilung?
Für den Wundheilungsprozess ist je nach Heilungsprozess die richtige Kombination aus Kohlenhydraten, Fetten und Proteinen sowie aus Mineralien, Spurenelementen und Vitaminen essenziell. ...
Ein haariger Fall mit irreversiblen Folgen
Bestimmte Formen von Alopezie scheinen in jüngster Zeit explosionsartig zuzunehmen, wobei die genauen Ursachen bislang noch nicht vollständig geklärt sind. Handelt es sich dabei um eine ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...