©
Getty Images
Personalisierte Therapie bei der aktinischen Cheilitis
Jatros
Autor:
Dr. Klaus Eisendle, PhD, MSc, MBA
Lehrabteilung Dermatologie, Venerologie und Allergologie, Zentralkrankenhaus Bozen<br> E-Mail: klaus.eisendle@sabes.it
30
Min. Lesezeit
22.11.2019
Weiterempfehlen
<p class="article-intro">Bei dieser Variante der aktinischen Keratose kommt es zu UV- induzierten Hautveränderungen an den Lippen. Eine möglichst frühe Behandlung ist deshalb so wichtig, weil Plattenepithelkarzinome der Lippen fast ausschließlich aus einer aktinischen Cheilitis entstehen. Die vielfältigen Therapieoptionen erlauben es, besondere Rücksicht auf die Wünsche der Patienten zu nehmen.</p>
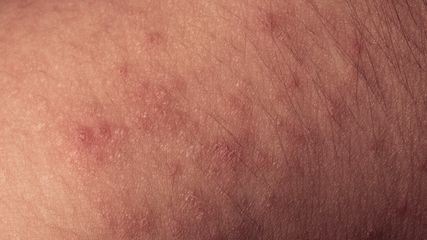
<p class="article-content"><div id="keypoints"> <h2>Keypoints</h2> <ul> <li>Eine Therapie der AC ist immer indiziert.</li> <li>Am effektivsten sind ablative Verfahren (Chirurgie vor Laser), gefolgt von der Phototherapie in Kombination mit einer lokalen Immuntherapie.</li> <li>Von den nicht invasiven, nicht apparativen Therapien scheint die Lokaltherapie mit 5-FU 5 % am vielversprechendsten, wenn auch relativ aufwendig zu sein.</li> </ul> </div> <p>Aufgrund der höheren ursächlichen Sonnenexposition kommt es bei der aktinischen Cheilitis (AC) vorwiegend am Lippenrot der Unterlippe (Abb. 1) zu Läsionen. Zudem besteht ein Synergismus zwischen der UV-A/B-Exposition und dem Rauchen. Da es sich bei der AC nicht um eine primäre Entzündung, sondern um ein Plattenepithelkarzinom in situ handelt, ist der Name Cheilitis streng genommen ein Misnomer. Je nach Schweregrad erfolgt die Einteilung der AC analog zur aktinischen Keratose in 3 Stufen: „keratocytic intraepidermal neoplasia“ (KIN) Grad I bis III, wobei Grad I nur die basale Zellschicht der Epidermis betrifft und bei Grad III die gesamte Höhe der Epidermis von malignen Zellen durchwachsen wird, ohne jedoch die Basalmembran zu durchbrechen.<br /> Klinisch ist die AC durch weißliche, hyperkeratotische Verfärbungen mit teilweise schmerzhaften Fissuren und Infiltration gekennzeichnet, wobei die Veränderungen wie bei der aktinischen Keratose oft leichter ertastet als mit freiem Auge gesehen werden können. Eine Beurteilung mittels Dermatoskop ist hier hilfreich, um diskretere Veränderungen nachzuweisen.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Derma_1904_Weblinks_jatros_derma_s40_abb1_eisendle.jpg" alt="" width="250" height="238" /></p> <h2>Progredienz der aktinischen Cheilitis</h2> <p>Der klassische Weg der Progression zum Plattenepithelkarzinom verläuft über eine normale Epidermis mit Einzelzellmutationen, primär mit Verlust des Tumorsuppressors p53, wodurch es zu einem Wachstumsvorteil der mutierten Zellen kommt. Es entwickelt sich eine subklinische Hyperplasie, dann über diskretere klinische Veränderungen eine KIN I, II und III und schließlich ein invasives Plattenepithelkarzinom. Dies erklärt auch, warum meist eine Feldkanzerisierung der klinisch „gesunden“ Haut neben den deutlich sichtbaren Veränderungen vorliegt. Zusätzlich scheint es einen direkten alternativen Weg von KIN I zum invasiven Plattenepithelkarzinom zu geben, mit direkter Invasion in die Tiefe durch proliferierende basaloide atypische Keratinozyten, wobei die Zwischenstufen KIN II und III übersprungen werden.<br /> Zum natürlichen Verlauf der aktinischen Keratosen gibt es schon länger gute Studiendaten. Die Progression von Einzelläsionen zum Plattenepithelkarzinom beträgt hierbei pro Jahr je nach Studie 0–0,5 % . Eine Regression findet sich bei 15–63 % pro Jahr und die Rezidivrate beträgt 15–53 % . Eine Feldregression findet sich in 0–7 % . Über den natürlichen Verlauf der AC gibt es weniger gute Daten. Eine maligne Transformation in ein invasives Plattenepithelkarzinom wird in 10–30 % vermutet, wobei mehr als 95 % der Plattenepithelkarzinome der Lippen aus einer AC entstehen. Beunruhigend sind die Daten einer rezenten Studie, wonach bei 124 Fällen von chirurgisch sanierter AC in 8 Fällen (6 % ) histologisch ein invasives Plattenepitelkarzinom vorlag. Da klinisch nicht vorhergesehen werden kann, welche AC oder aktinische Keratose sich zu einem invasiven Karzinom entwickelt, besteht die Notwendigkeit, alle AC/aktinischen Keratosen und wenn möglich die subklinische Feldkanzerisierung zu behandeln.</p> <h2>Therapieempfehlungen</h2> <p>Da die AC eine Variante der aktinischen Keratose darstellt, zu welcher es deutlich bessere Studiendaten gibt, wird im Folgenden die Therapie der aktinischen Keratose kurz mitbesprochen. Die angewandten Therapien sind für beide Krankheitsbilder ähnlich.<br /> In der größten Metaanalyse zur Therapie aktinischer Keratosen mit 32 randomisierten Studien (BJD 2013) wird folgendes Therapieranking für die komplette Clearance, ohne Langzeitwirkung, vorgeschlagen: 5-Fluorouracil (5-FU) 5 % > 5-FU 0,5 % > photodynamische Therapie mit Aminolevolinsärue (ALA-PDT) > Imiquimod (IMI) 5 % > Ingenolmebutat (IMB) = MAL-PDT > Kryotherapie > Diclofenac/ Hyaluronsäure (DCF/HA) > Placebo.<br /> In den europäschen und internationalen S3-Richtlinien (JEADV 2015) werden folgende Therapien vorgeschlagen, wobei zwischen Einzelläsion und Feldkanzerisierung unterschieden wird:</p> <ul> <li>Therapie für die Einzelläsion (Reihung nach Präferenz, nicht nach Effizienz): Kryotherapie > Curettage > 5-FU (5 % , 0,5 % + Salicylsäure) > IMI (3,75 % > 5 % ) > IMB > ALA-PDT > MAL-PDT. Keine Empfehlung für Diclofenac, IMI 2,5 % , ablative Laser.</li> <li>Therapie der Feldkanzerisierung: 5-FU 0,5 % > IMI 3,75 % IMB > ALA-PDT > MAL-PDT > Kryotherapie > Diclofenac 3 % + Hyaluronsäre 2,5 % > 5-FU 5 % + Salicylsäure 10 % > IMI 5 % > IMI 2,5 % > Laser (CO2, Er:YAG). Keine Empfehlung für Curettage.</li> </ul> <p>Eine rezente randomisierte Studie mit über 600 Patienten im NEJM 2019 untersuchte die mindestens 75 % Reduktion aktinischer Keratosen nach einem Jahr, dabei zeigte sich folgende Effizienz bei den verglichenen Therapien: 5-FU 5 % erfolgreich in 75 % der Fälle, IMI 5 % in 54 % , MALPDT in 38 % und IMB in 29 % . Diese doch eindeutigen Ergebnisse dürften künftig wieder zu einer deutlich häufigeren Verwendung von 5-FU führen. Auch unsere persönliche Erfahrung hat gezeigt, dass eine Lokaltherapie mit 5-FU 5 % sehr wirksam ist. Bei konsequenter Anwendung kann öfters sogar eine chirurgische Sanierung vermieden werden, jedoch bedarf es einer konsequenten Patientenführung, mit engmaschigen Kontrollen, wegen der doch ausgeprägten lokalen Nebenwirkungen.<br /> Es besteht generell ein Konsens, jede aktinische Cheilitis so früh wie möglich zu therapieren, um invasive Plattenepithelkarzinome zu verhindern. Insbesondere da Plattenepithelkarzinome des Vermillions der Unterlippe ein höheres Lymphknotenmetastasierungsrisiko und eine schlechtere Prognose haben. Kein Konsens besteht jedoch hinsichtlich der Therapie der AC. Abbildung 2 zeigt das Management bei Verdacht auf AC. Eine rezente systematische Übersichtsarbeit (Oral Diseases 2019) konnte zeigen, dass die chirurgische Therapie mit 93 % Remissionen und lediglich 8 % Rezidiven der nicht chirurgischen Therapie mit 66 % Remissionen und 19 % Rezidiven deutlich überlegen war. Allerdings war die Anzahl an chirurgisch versorgten Fällen mit 283 relativ gering. In einer weiteren rezenten Studie (JEADV 2019) zeigte sich bei chirurgisch-mikrografischer Sanierung von 45 invasiven Plattenepithelkarzinomen der Unterlippe eine Rezidivrate von 8 % , was die Notwendigkeit einer frühzeitigen Therapie der AC unterstreicht.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Derma_1904_Weblinks_jatros_derma_s41_abb2_eisendle.jpg" alt="" width="550" height="445" /></p> <h2>Beste Erfolge mit chirurgischer Sanierung</h2> <p>Die klassische chirurgische Sanierung der AC erfolgt mittels Vermillionektomie und Rekonstruktion der Mukosa nach Langenbeck, einer einfachen Verschiebelappenplastik des inneren Lippenrotes nach außen (Abb. 3). 2019 sind gleich zwei Übersichtsarbeiten über die Therapie der AC erschienen, die zu ähnlichen Ergebnissen kommen: Die Chirurgie hat die besten Erfolgsaussichten, die Anzahl der randomisierten Fälle ist jedoch gering. PDT und IMI sind vielversprechend (Clinical Oral Investigation 2019). Die Arbeit im „Blue Journal“ zeigt die Lasertherapie als beste nicht chirurgische Option sowie eine Effizienzsteigerung bei der PDT, wenn sie mit IMI 5 % kombiniert wird. Als nicht apparative und nicht invasive Behandlung scheint auch 5-FU 5 % mit 75 % Remission eine gute Therapieoption zu sein (Abb. 4). Tabelle 1 zeigt die Zusammenfassung dieser Übersichtsarbeit mit den prozentuellen und absoluten Heilungsraten (JAAD 2019).<br /> Mehrere kleinere Arbeiten der letzten zwei Jahre sollen noch kurz besprochen werden: Interessant war der direkte Vergleich von Imiquimod 3-mal pro Woche für 4 Wochen (50 % komplette Remission [CR] nach 6 Monaten), Ingenolmebutat für 3 Tage (40 % CR) und Diclofenac mit Hyaluronsäre zweimal täglich für 6 Wochen (20 % CR), wobei IMI und IMB Diclofenac signifikant überlegen waren, bei jedoch schlechterer Verträglichkeit (Clinical and Experimental Dermatology 2019). Einfaches Diclofenac-Gel, 3-mal täglich für 3 Monate aufgetragen, zeigte in einer anderen Arbeit ein immerhin 30 % iges Ansprechen und könnte eine kostengünstige Alternative darstellen (Clin Oral Invest 2018). 2017 konnte Adrian Tanew zeigen, dass auch ein 5-ALA-Patch nach 3 Monaten bei 80 % der Läsionen zur Remission führt, nach einem Jahr betrug die Erfolgsrate aufgrund von Rezidiven immerhin noch 67 % . Auch Tageslicht-PDT ist mit kurzfristigen Erfolgsraten von 70–90 % gut wirksam, nach einem Jahr allerdings sinkt die Rate auf 50 % (Derm Ther 2015, Photoderm Photoimmun Photomed 2019).</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Derma_1904_Weblinks_jatros_derma_s41_abb3_eisendle.jpg" alt="" width="350" height="277" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Derma_1904_Weblinks_jatros_derma_s41_abb4_eisendle.jpg" alt="" width="350" height="274" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Jatros_Derma_1904_Weblinks_jatros_derma_s42_tab1_eisendle.jpg" alt="" width="550" height="387" /></p> <div id="fazit"> <h2>Fazit</h2> <p>Die Vielzahl der Therapiemöglichkeiten in der Dermatologie erlaubt bei der Therapie der AC eine echte personalisierte Medizin mit Modulation von Effizienz, Sicherheit und Therapiedauer, wobei Anzahl, Fläche, Entzündung und Dicke der Läsionen ebenso wie die Compliance, Immunitiät und Schmerzempfindlichkeit des Patienten berücksichtigt werden können.</p> </div></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p>beim Verfasser</p>
</div>
</p>
Das könnte Sie auch interessieren:
Biologika-Therapie: Pipeline und Klinik
Biologika bieten die Option, in die hinter der atopischen Dermatitis stehenden Immunprozesse gezielt einzugreifen. Dieser Weg wurde zuerst mit dem Anti-IL-4/IL-13-Antikörper Dupilumab ...
Zentrale Aspekte bei atopischer Dermatitis
Über die medikamentöse Therapie hinaus bleiben die Berücksichtigung von Umweltfaktoren, die Sicherstellung der Adhärenz und die Anpassung der Therapie an Begleiterkrankungen oder ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...