Panarteriitis nodosa cutanea benigna
Fallbericht zur Verfügung gestellt von:
Dr. Leo Richter
Ordination Dr. Richter in Wien und Baden Österreich
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Schmerzhafte, rezidivierende livide Veränderungen an der Streckseite der unteren Extremitäten, die sich in der Folge zu Ulzera ausbilden können, kombiniert mit Arthralgien, sind ein deutlicher Hinweis auf eine relativ seltene Form der Vaskulitis, die ohne gezielte Therapie mit einer massiven Einschränkung der Lebensqualität verbunden ist. Die Entwicklung moderner Biologika erweitert auch in diesem Fall das Repertoire der Behandlungsmöglichkeiten.
Eine Frau im Alter von 36 Jahren stellt sich erstmalig an der Ambulanz vor. Seit Wochen leidet sie unter sehr schmerzhaften Veränderungen im Bereich des linken Unterschenkels. Immer wieder treten parallel dazu Fieberschübe, Müdigkeitsattacken und generelle Abgeschlagenheit auf, die sie sehr in ihrer Lebensqualität einschränken.
Eintrittsstatus
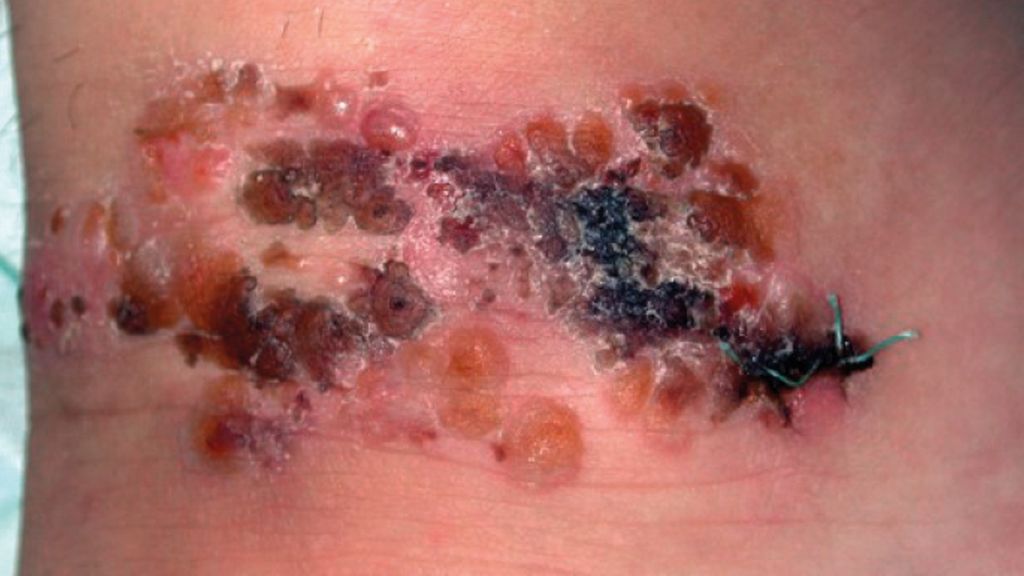
Bei der klinischen Begutachtung zeigt sich eine scharf begrenzte Läsion, bestehend aus Krusten, teilweise auch Blasen, die horizontal über den Unterschenkel angeordnet sind (Abb. 1). Die auf der Abbildung zu sehenden Nähte stammen von der Biopsie, die zeitnah im klinisch auffälligen Areal durchgeführt wurde.
Beurteilung und weiterer Verlauf
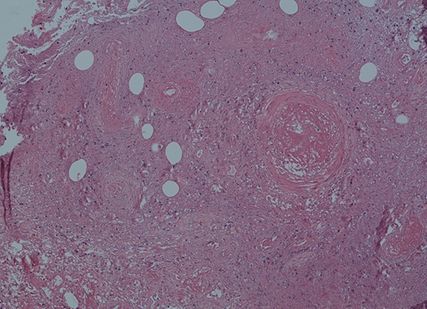
Die kutane Symptomatik allein lässt als Differenzialdiagnosen an Herpes zoster, vegetierenden Herpes simplex, livedoide Vaskulopathie, Pyoderma gangraenosum oder Polyarteriitis nodosa (PAN) denken. Bei der genauen Untersuchung konnten weitere Organbeteiligungen ausgeschlossen werden. Die histologische Untersuchung (Abb. 2) offenbart eindeutig ein thrombisiertes, zugrunde gegangenes Blutgefäss, eine mittelgrosse Arterie, im Sinne einer nekrotisierenden Arteriitis, umgeben vom akuten perivaskulären Infiltrat. Diese Pathologie führt in weiterer Folge zur Diagnose: Polyarteriitis nodosa cutanea benigna. Mögliche infektiöse Triggerfaktoren wie z.B. Hepatitis und HIV werden in der Folge abgeklärt.
In der Folge wird die Patientin mit einer systemischen Steroidtherapie mit anfänglich 80mg Methyl-Prednisolon einmal täglich behandelt. Der Antistreptolysin-O-Titer ist deutlich erhöht, weshalb die Patientin auch antibiotisch therapiert wird. Die Steroidgabe kann nach sechsmonatiger langsamer Dosisreduktion schlussendlich auf 4mg täglich reduziert werden. Im weiteren Verlauf treten immer wieder mildere Schübe auf, die mit kurzfristiger Erhöhung der Steroiddosis gut in den Griff zu bekommen waren. Die Behandlung mit Azathioprin wird versucht, muss aber wegen des Auftretens von Nebenwirkungen abgebrochen werden.
Therapieumstellung nach Rezidiv
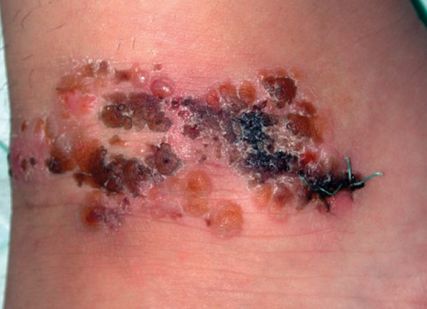
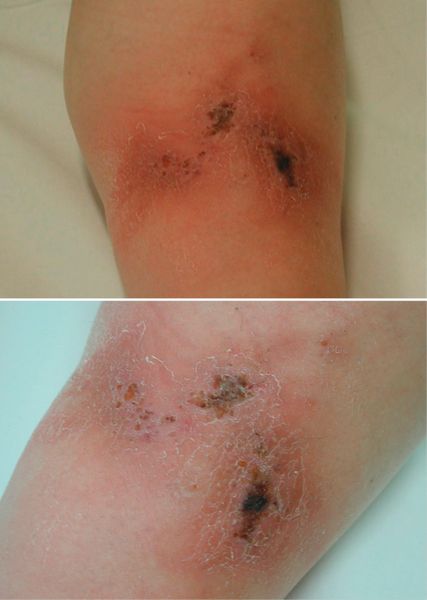
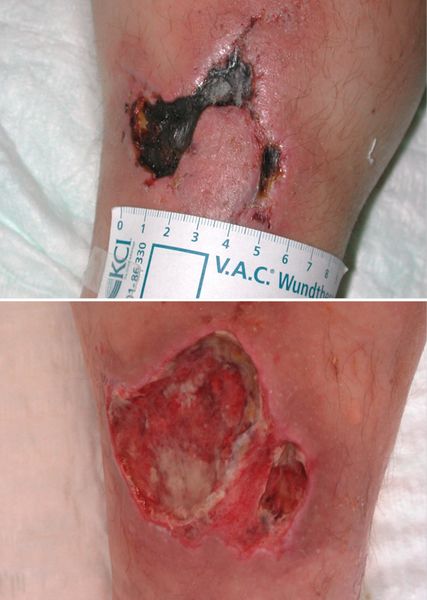
Aufgrund eines Rezidivs an derselben Lokalisation vier Jahre später (Abb. 3) mit starken Schmerzen wird die Steroiddosierung erneut auf 80mg erhöht, weiters wird eine hoch dosierte intravenöse Immun-globulin-Therapie mit 2g/kg Körpergewicht (KG) gestartet.Aufgrund der Verschlechterung der Symptomatik mit der Entwicklung eines Ulkus innerhalb weniger Wochen (Abb. 4) wird mit der Off-label-Gabe des TNF-α-Blockers Infliximab (3mg/kg KG) begonnen, auf welche die Patientin erfreulicherweise sehr schnell anspricht. Nach einigen Stunden ist der zuvor wochenlang anhaltende, unerträgliche Ruheschmerz der Patientin verschwunden, auch die Zeichen der Inflammation sind rasch rückläufig.
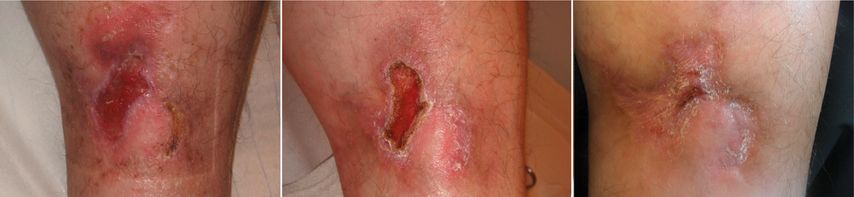
Weitere Infusionen folgen nach 2 und 4 und danach alle 6 Wochen. In der Folge heilt auch das Ulkus unter Narbenbildung ab (Abb. 5). Um einer möglichen Antikörperbildung vorzubeugen, erhält die Patientin 5mg Methotrexat pro Woche zusätzlich. Unter der Infliximab-Therapie kommt es auch in den nächsten Jahren zu keinen Rezidiven. Dann wird die Patientin auf ihren Wunsch hin auf die subkutane Therapie mit Adalimumab (40mg alle 2 Wochen) umgestellt. Diese Umstellung verschlechtert die Compliance, wobei die Patientin durch die Symptomfreiheit zweimalig einen Auslassversuch wagt und es danach jedes Mal zu einem Rezidiv kommt. Unter Therapie ist sie jedoch völlig beschwerdefrei.
Wissenswertes zur Erkrankung
Die Polyarteriitis nodosa cutanea benigna ist eine seltene Erkrankung, von der Frauen etwas häufiger als Männer betroffen sind. Lindberg beschrieb 1931 eine begrenzte und gutartige subkutane Form der Panarteriitis nodosa, die im Gegensatz zur systemischen Panarteriitis nur die Haut betrifft. Die Begriffe Panarteriitis nodosa cutanea benigna (CPAN), kutane Polyarteriitis nodosa, Apoplexia cutanea Freund sowie Livedo mit Knötchen werden synonym für diese Vaskulitis verwendet.
Die Ätiologie ist nicht eindeutig geklärt, eine Mediation von Immunkomplexen wird vermutet.1,2 Als mögliche Triggerfaktoren werden u.a. virale und bakterielle Infektionen, z.B. mit Hepatitis-B- und -C-Viren sowie α-hämolysierenden Streptokokken, angenommen.
Die Symptomatik entsteht durch einen Befall von Arteriolen und Arterien an der Grenze zwischen Kutis und Subkutis in Form einer segmentalen, nekrotisierenden Vaskulitis, die bisweilen auch in eine systemische Ausprägung übergehen kann, was in diesem Fall nicht passiert ist.
Typische Prädilektionsstellen sind die Unterschenkel, charakteristisch ist ein Verlauf in Schüben. Zur Symptomatik zählen die schmerzhaften, druckdolenten Plaques bzw. Knoten, die entzündlich gerötet bzw. livide gefärbt sind. Bezeichnend ist auch der Druckschmerz der Fusssohlen bis hin zur Gehunfähigkeit. In der Folge entwickeln sich häufig schmerzhafte Ulzera, die narbig abheilen. Als extrakutane Symptome können Gelenksschmerzen, erhöhte Körpertemperatur und Abgeschlagenheit auftreten.
Die Diagnose wird durch eine tiefe läsionale Exzisionsbiopsie gesichert. Bedingt durch den zwar prognostisch günstigen, aber lang anhaltenden chronischen Krankheitsverlauf über Jahrzehnte sollten betroffene Patient:innen regelmässig untersucht werden, um einen möglichen Übergang zu einer systemischen Erkrankung auszuschliessen.
Literatur:
1 Diaz-Perez JL et al.: Cutaneous periarteritis nodosa: immunofluorescence studies. Arch Dermatol 1980; 116: 56-8 2 Chen KR: Cutaneous polyarteritis nodosa: a clinical and histopathological study of 20 cases. J Dermatol 1989; 16: 429-42
Das könnte Sie auch interessieren:
Zentrale Aspekte bei atopischer Dermatitis
Über die medikamentöse Therapie hinaus bleiben die Berücksichtigung von Umweltfaktoren, die Sicherstellung der Adhärenz und die Anpassung der Therapie an Begleiterkrankungen oder ...
TARDOC & Ambulante Pauschalen: erste Erfahrungen
Seit dem 1. Januar 2026 gilt in der Schweiz für ambulante Behandlungen ein neues Tarifsystem: der TARDOC als Einzelleistungstarif sowie ergänzend Ambulante Pauschalen. Der ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...

.jpg)
