So erkennen Sie Dermatosen auf dunkler Haut
Bericht:
Hanna Gabriel, MSc
Reviewer:
Prof. Dr. med. Peter Schmid-Grendelmeier
Leitender Arzt Dermatologische Klinik
Leiter der Allergiestation
Universitätsspital Zürich
E-Mail: peter.schmid@usz.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Beurteilung von Hauterkrankungen auf dunkel pigmentierter Haut stellt für viele Kolleg*innen eine Herausforderung dar. Hier manifestieren sich Dermatosen teils auf andere Weise als in den gängigen Lehrbüchern dargestellt, was ihre Diagnose in der Praxis oft erschwert. Umso hilfreicher ist es, Dermatosen, die häufig auf dunkler Haut auftreten, zu kennen und einige praktische Tipps im Hinterkopf zu behalten.
Dunkle Haut bezeichnet üblicherweise die Fitzpatrick-Hautphototypen V und VI. Diese finden sich bei Menschen mit afrikanischem bzw. afroamerikanischem, asiatischem und ozeanischem Hintergrund. Auch in der Schweiz stellen Personen mit den Hauttypen V und VI einen bedeutenden Anteil der Bevölkerung und somit der potenziellen Patient*innen in dermatologischen Praxen dar. Dennoch werden die Besonderheiten dunkler Haut in der Aus- und Weiterbildung weitgehend vernachlässigt. So kam eine Analyse aus dem Jahr 2021 zu dem ernüchternden Ergebnis, dass von insgesamt 5354 Fotografien aus 17 deutschen Lehrbüchern 91,4% den Hauttyp I oder II zeigten. Hauttyp III kam immerhin auf 6,5% der Bilder vor, während sich vom Hauttyp VI in allen analysierten Büchern nur ein einziges Foto fand.1Es ist daher nicht verwunderlich, dass Dermatolog*innen häufig von Schwierigkeiten bei der Beurteilung von Dermatosen auf dunkler Haut berichten. Hier sollen einige relevante Aspekte zusammengefasst werden, die als Hilfestellung für die tägliche Praxis dienen können.
Charakteristika dunkler Haut
Dunkle und helle Haut weisen eine ähnliche Zahl von Melanozyten auf. Allerdings sind die Zellen bei dunklen Hauttypen vergrössert und enthalten mehrere und grös-sere Melanosomen. Zudem sind sie bei dunkler Haut über die gesamte Epidermis verteilt, während man sie bei heller, unbelichteter Haut im Stratum basale findet. Insgesamt ist die Melaninproduktion in dunkler Haut gesteigert. Das dominante Pigment ist bei dunkler im Gegensatz zu heller Haut nicht Phäo-, sondern Eumelanin. Dass die Haut bei Menschen mit dunklen Hauttypen oft zu Trockenheit neigt, liegt unter anderem an einem verminderten Ceramidspiegel, einer geringeren Zellkohäsion und einem erhöhten transepidermalen Wasserverlust. Keloide treten ebenfalls häufiger aus, was auf die zahlreichen, grossen und vielkernigen Fibroblasten in dunkler Haut zurückzuführen ist.2
Dermatosen auf dunkel pigmentierter Haut
In der dermatologischen Praxis ist eine der häufigsten Schwierigkeiten bei der Beurteilung von Dermatosen auf dunkler Haut, dass sich Erytheme weniger deutlich und «lehrbuchgetreu» manifestieren. Wesentlich für eine korrekte Diagnose ist deshalb eine gute Beleuchtung (kein gleissendes Licht, seitlich einfallend), in der sich Erytheme dann meist als leichte Hyper- und Hypopigmentierung oder diskrete violett-livide Verfärbungen erkennen lassen. Quaddeln bzw. Urtikaria sind bei dunklen Hauttypen hingegen besser tast- als sichtbar. Insgesamt ist es ratsam, immer auch Palmae und Plantae eingehend zu beurteilen, da hier Exantheme und diskrete Effloreszenzen leichter sichtbar sind. Auch die Nagelregion sollte in der Untersuchung beachtet werden.
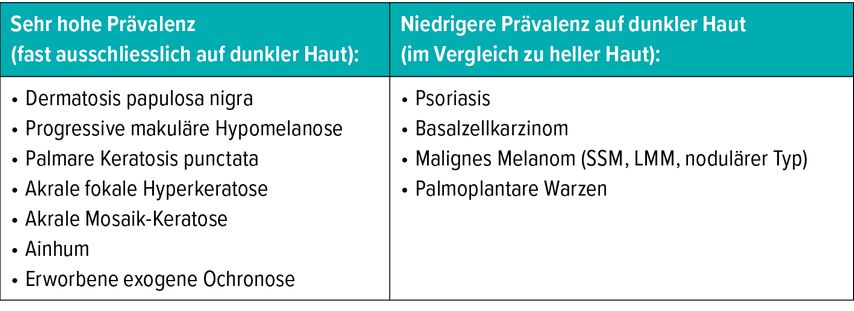
Tab. 1: Dermatosen mit sehr hoher bzw. niedriger Prävalenz bei dunklen im Vergleich zu hellen Hauttypen
Wood-Lampen sind bei Mykosen und anderen Infekten nützlich, bei Hyper- und Hypopigmentierung allerdings aufgrund des geringen Kontrasts weniger hilfreich. Die Dermatoskopie hilft bei der Diagnose von melanozytären Läsionen einerseits und entzündlichen Läsionen, wie etwa Lichen planus, Melasma, exogener Ochronose und Skabies, andererseits.
Die folgenden Dermatosen kommen präferenziell bei dünkleren Hauttypen vor und manifestieren sich mit einer Hyper- oder Hypopigmentierung:
Dermatosen mit Hyperpigmentierung
Melasma ist eine bei Frauen mit Hauttyp VI gehäuft vorkommende Hyperpigmentierung. Als Ursachen gelten Hormone, UV-Exposition und genetische Hintergründe. Bei Unklarheiten hilft eine Histologie, Wood-Lampen hingegen sind aufgrund des geringen Kontrasts wenig ergiebig. Die Behandlung ähnelt jener bei heller Haut: mit Tranexam. Auch bei Patient*innen dünkleren Hauttyps ist auf Sonnenschutz zu achten. Cave: Bei zu langer Gabe von Hydrochinon oder zu hoher Dosierung kann sich eine exogene Ochronose entwickeln.3,4
Postinflammatorische Hyperpigmentationen (PIH) treten typischerweise bei Akne, atopischer Dermatitis oder irritativen Therapien wie z.B. Laserbehandlungen auf. Oft sind sie deutlich störender als die Primärdermatose. In der Therapie ist einerseits die Grunderkrankung schonend, aber konsequent zu behandeln, andererseits der PIH mit einem Stufenschema von Retinoiden oder α-Hydroxisäuren beizukommen.5,6
Exogene Ochronosen treten meist an exponierten Stellen auf und manifestieren sich als Vergröberung der Hauttextur und Atrophie der Haut. Sie entstehen durch die Ablagerung von Homogentisinsäure-gebildetem Pigment und zeigen sich in der Dermatoskopie als bläulich-graue Pigmente in Bananenform, in der Histologie als bananenförmige Fasern in degenerierten Kollagenfasern. Therapeutisch bedarf es eines länger dauernden Einsatzes von topischen Steroiden, Retinoiden, Dermaabrasio oder gewisser Laserverfahren. Da sich die Behandlung meist schwierig gestaltet, ist eine frühzeitige Diagnose wesentlich.7
Periorbitale Hyperpigmentation betrifft bis zu 30% der Menschen mit Hauttyp V und VI. Häufig sind die Ursachen familiär, aber auch postinflammatorisch kann es zu periorbitaler Hyperpigmentation kommen. Mit dem Alter zeichnet sich das klinische Bild zunehmend deutlich ab.8 Die therapeutische Intervention ähnelt der Melasmabehandlung, auch diverse Laser, etwa Erbium:YAG-Laser, eignen sich für die Behandlung. Hier ist ebenfalls auf ausreichenden Sonnenschutz zu achten.9
Dermatosen mit Hypopigmentierung
Vitiligo ist im Gegensatz zu anderen Dermatosen auf dunkler Haut leicht erkennbar. Dadurch ist sie für Patient*innen oft nicht nur ästhetisch störend, sondern auch angsteinflössend, weil Hypopigmentation auch mit Lepra verbunden sein kann. Die Therapie gestaltet sich hier gleich wie bei helleren Hauttypen.10
Albinismus tritt meist als okulokutaner Albinismus vom Typ 2 (OCA2) auf.11 Zu den medizinischen Risiken gehören unter anderem Sehschwierigkeiten (Nystagmus) und ein erhöhtes Risiko für Pflasterzellkarzinome. In vielen Regionen müssen Patient*innen mit Albinismus zudem mit sozialen Folgen rechnen, die über Isolation und Mobbing bis zur Verfolgung und Mordandrohung reichen können. Die wichtigste Intervention ist daher neben der medizinischen Aufklärung auch der Schutz von Personen mit Albinismus und ihre Integration.12
Progressive makuläre Hypomelanose ist eine seltene Hypopigmentation, die sich in Form von asymptomatischen, nicht schuppenden hypopigmentierten Maculae manifestiert.13 Als Ursache wird das Cutibacterium acnes vermutet, das sich mittels Kultur oder PCR nachweisen lässt. Diagnostisch ist der Einsatz einer Wood-Lampe hier sinnvoll. Als Differenzialdiagnose sind Pityriasis versicolor alba und eine hypopigmentierte Mycosis fungoides zu nennen. Die Therapie gestaltet sich oftmals schwierig und sollte idealerweise eine Kombination von topischer (antibakterieller) Aknetherapie und NB-UVB beinhalten. Dennoch ist mit häufigen Rezidiven zu rechnen.14
Andere auf dunkler Haut gehäuft vorkommende Dermatosen
Dermatosis papulosa nigra ist in der Regel leicht zu erkennen und zu behandeln. Im Gesicht und im Halsbereich bilden sich hyperpigmentierte Papeln. Bei etwa einem Viertel der Patient*innen treten diese auch am Körper auf. Die Ätiologie und Histologie ähneln denen bei seborrhoischer Keratose. Die Manifestationen nehmen mit dem Alter zu, sie zeigen zerebriforme Muster und Komedo-artige Öffnungen.
Acne keloidalis nuchae ist eine Dermatose, die gekennzeichnet ist durch eine persistierende Follikulitis mit Keloidbildung und vernarbender Alopezie. Sie tritt gehäuft bei Männern mit Hauttyp V und VI aufgrund von Rasur, Reibung, lokalen Traumata und Infektionen auf. In seltenen Fällen ist eine Biopsie zum Auschluss eines Tumors, einer Psoriasis oder eines Abszesses angezeigt. Die Therapie besteht initial aus der Kombination von Doxycyclin, Lymecyclin und Isotretinoin. Steroide können intraläsional appliziert werden. Auch eine operative Entfernung inkl. Kryotherapie oder Lasertherapie (Nd:YAG, Excimer) in Kombination mit topischer Therapie können helfen. Leider treten dennoch häufig Rezidive auf.
Eine Pseudofolliculitis barbae als Folge der Rasur tritt bei Männern mit afroamerikanischer Herkunft gehäuft auf. Ebenso kann es Frauen mit Hirsutismus treffen. Durch die Rasur dringt das nachwachsende Haar aus dem Haarfollikel direkt in die Haut und führt zu einer Fremdkörperreaktion mit entsprechender Entzündung. Abhilfe verschafft meist ein Rasur-Stopp für 2 bis 3 Monate oder eine Akne-basierte Therapie mit Benzoylperoxid, oralen Tetrazyklinen und intraläsional verabreichten Steroiden. Ansonsten ist zu empfehlen, von Nass- zu Trockenrasur zu wechseln.15
Besonderheiten bestimmter Dermatosen auf dunkler Haut
Die Tendenz zur Bildung von Keloiden ist bei dunkler Haut bis zu 10-mal höher als bei hellen Hauttypen. In beiden Fällen folgt die Therapie einem ähnlichen Schema.16
Auch bei der Akne gilt es bei dunklen Hauttypen auf Besonderheiten zu achten. Sie tritt meist als papulopustulöse Variante auf. Da unter manchen Bevölkerungsgruppen mit dunkler Haut das Ideal von «glänzender» Haut verbreitet ist, sind die Patienten über die Nachteile einer fettigen und somit Akne-fördernden Gesichtspflege aufzuklären. Therapeutisch ist zu beachten, dass stark irritierende Behandlungen zu postläsionärer Hyperpigmentation und Keloiden führen können.17
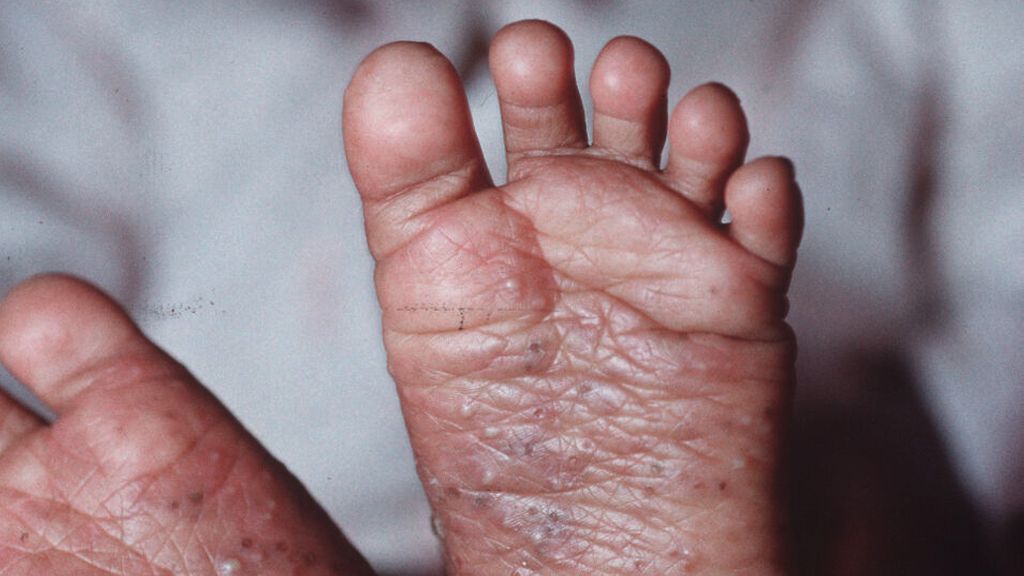
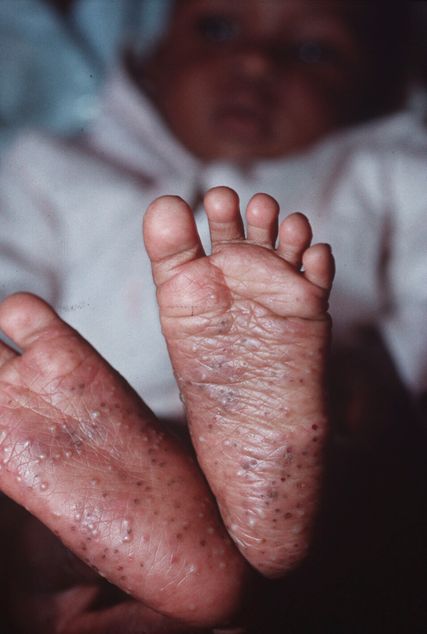
Atopische Dermatitis tritt bei Patient*innen mit dunkler Haut ebenfalls gehäuft auf und sollte in der dermatologischen Untersuchung von Patient*innen dunkler Hauttypen Beachtung finden.18 Sie zeigt sich meist stark papulös mit palmarer Hyperlinearität. Häufig kommt es zur Entwicklung einer Pityriasis alba, die von den Patient*innen als sehr störend empfunden wird. Bislang sind die pathophysiologischen Muster der atopischen Dermatitis bei dunklen Hauttypen nicht geklärt und spezifische Studien selten. Eine eigene immunologische Signatur, in der TH17-Zellen eine wesentliche Rolle spielen, wird aber diskutiert. Bei der Therapie sind dieselben Schritte wie bei heller Haut einzuleiten und besonders auf eine ausreichende Rückfettung zu achten.
Psoriasis tritt bei dunklen Hauttypen hingegen seltener auf, betrifft aber ähnliche Prädilektionsstellen. Da Erytheme schwierig zu erkennen sind, sollte eher auf Hypo- und Hyperpigmentationen sowie den Nagelbereich und Haaransatz geachtet werden. Auch bei diesen Patient*innen sind postläsionäre Dyspigmentationen häufig.19
Die seborrhoische Dermatitis ist bei Hauttypen IV und aufwärts gehäuft anzutreffen. Dabei zeigt sich oft eine starke Hypopigmentation. Die Therapie ähnelt der für helle Hauttypen; Pimecrolimus ist topischen Steroiden vorzuziehen. Bei Ketokonazol-haltigen Shampoos ist aufgrund der Haarbrüchigkeit Zurückhaltung geboten.20
Hinsichtlich des Lichen planus ist bei dunkler Haut auf den Lichen planus pigmentosus als Sonderform hinzuweisen. Auch bei Skabies unterscheidet sich die klinische Darstellung leicht. Milbengänge sind schwieriger zu erkennen, weshalb eher nach Papeln bzw. Pusteln an Prädilektionsstellen gesucht werden sollte.
Problemfeld Bleaching
Eine spezielle Herausforderung bei Patient*innen mit dunklen Hauttypen sind Folgen des oft unkontrollierten Bleachings. Speziell bei Bevölkerungsgruppen mit geringem Einkommen kann es durch den freien Zugang zu hochpotenten Substanzen am Markt (z.B. Hydrochinon, Steroide Kl. III–IV) zu schwerwiegenden Folgen kommen. Darunter fallen etwa Steroidakne, periorale Dermatitis, Hautatrophie und exogene Ochronose. Bei suspekten Befunden sollten die Patient*innen daher auf diese Problematik angesprochen und alternative Optionen aufgezeigt werden.21
Quelle:
Schmid-Grendelmeier P: Therapie bei dunkler Haut. Zürcher Dermatologische Fortbildungstage, 16.–17. Juni 2022
Literatur:
1 Gregersen DM, Elsner P: Ethnic diversity in German dermatology textbooks: Does it exist and is it important? A mini review. J Dtsch Dermatol Ges 2021; 19(11): 1582-9 2 Iwuala C, Taylor SC: Structural and functional differences in skin of colour. Clin Exp Dermatol 2022; 47(2): 247-250 3 Sheth VM, Pandya AG: Melasma: a comprehensive update: part II. J Am Acad Dermatol 2011; 65(4): 699-714 4 Cu K et al.: Delivery strategies for skin: comparison of nanoliter jets, needles and topical solutions. Ann Biomed Eng 2020; 48(7): 2028-39 5 Kaufman BP et al.: Postinflammatory hyperpigmentation: epidemiology, clinical presentation, pathogenesis and treatment. Am J Clin Dermatol 2018; 19(4): 489-503 6 Tan MG et al.: Topical treatment for postinflammatory hyperpigmentation: a systematic review. J Dermatolog Treat 2022; 33(5): 2518-26 7 Simmons BJ et al.: Exogenous ochronosis: a comprehensive review of the diagnosis, epidemiology, causes, and treatments. Am J Clin Dermatol 2015; 16(3): 205-12 8 Sarkar R et al.: Periorbital hyperpigmentation: a comprehensive review. J Clin Aesthet Dermatol 2016; 9(1): 49-55 9 Pissaridou MK et al.: Periorbital discolouration diagnosis and treatment: evidence-based review. J Cosmet Laser Ther 2020; 22(6-8): 217-25 10 Searle T et al.: Vitiligo: an update on systemic treatments. Clin Exp Dermatol 2021; 46(2): 248-58 11 Kidd KK et al.: The distinctive geographic patterns of common pigmentation variants at the OCA2 gene. Sci Rep 2020; 10(1): 15433 12 Mponda K et al.: Good public awareness about albinism is key to reduced psychiatric distress in African people with albinism. J Eur Acad Dermatol Venereol 2016; 30(4): 697-8 13 Relyveld GN et al.: Progressive macular hypomelanosis: an overview. Am J Clin Dermatol 2007; 8(1): 13-9 14 Saleem MD et al.: Acquired disorders with hypopigmentation: A clinical approach to diagnosis and treatment. J Am Acad Dermatol 2019; 80(5): 1233-50.e10 15 Halder RM: Pseudofolliculitis barbae and related disorders. Dermatol Clin 1988; 6(3): 407-12 16 Adotama P et al.: Common dermatologic procedures and the associated complications unique to skin of color. Dermatol Surg 2021; 47(3): 355-9 17 Florez-White M: Acne and rosacea: special considerations in the treatment of patients with Latin American ancestry. J Drugs Dermatol 2019; 18(3): 124-6 18 Schmid-Grendelmeier P et al.: Position statement on atopic dermatitis in Sub-Saharan Africa: current status and roadmap. J Eur Acad Dermatol Venereol 2019; 33(11): 2019-28 19 Alexis AF, Blackcloud P: Psoriasis in skin of color: epidemiology, genetics, clinical presentation, and treatment nuances. J Clin Aesthet Dermatol 2014; 7(11): 16-24 20 Elgash M et al.: Seborrheic dermatitis in skin of color: clinical considerations. J Drugs Dermatol 2019; 18(1): 24-7 21 Sagoe D et al.: The global prevalence and correlates of skin bleaching: a meta-analysis and meta-regression analysis. Int J Dermatol 2019; 58(1): 24-44
Das könnte Sie auch interessieren:
Zentrale Aspekte bei atopischer Dermatitis
Über die medikamentöse Therapie hinaus bleiben die Berücksichtigung von Umweltfaktoren, die Sicherstellung der Adhärenz und die Anpassung der Therapie an Begleiterkrankungen oder ...
TARDOC & Ambulante Pauschalen: erste Erfahrungen
Seit dem 1. Januar 2026 gilt in der Schweiz für ambulante Behandlungen ein neues Tarifsystem: der TARDOC als Einzelleistungstarif sowie ergänzend Ambulante Pauschalen. Der ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...


.jpg)
