Dermatochirurgie in der Praxis
Autorin:
Dr. med. Cristina Lamos
Oberärztin
Universitätsklinik für Dermatologie,
Inselspital Bern
E-Mail: cristina.lamos@insel.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der Unterschied zwischen einem objektiv guten Resultat und einem herausragenden Resultat oder zwischen einem zufriedenen und einem unzufriedenen Patienten wird häufig durch die Anwendung von Tricks, die Perlen genannt werden, ausgemacht. Die chirurgischen Perlen dienen aber nicht nur dem Endresultat und der Zufriedenheit des Patienten, sondern sollen auch dem Dermatologen den Alltag erleichtern.
-
Nach unkomplizierten Primärverschlüssen sind tägliche Verbandswechsel nicht notwendig.
-
Eine einfache Technik mittels Pflasterspray und mehrschichtigenPolyestervliesses macht tägliche Verbandswechsel überflüssig.
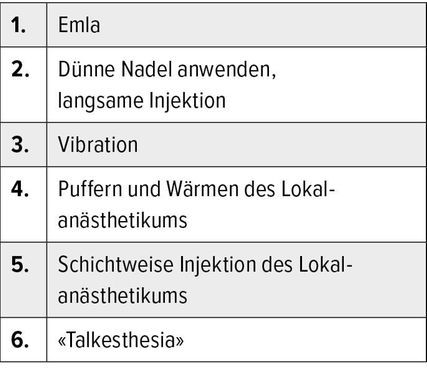
Perlen der Lokalanästhesie
Es gibt nicht selten Patienten, die eine extreme Angst vor Nadelstichen haben. In dieser Gruppe befinden sich häufig Kinder, aber nicht nur. Die präoperative Applikation von Emla®-Creme (Lidocain-Prilocain-Mischung) ca. 60 Minuten vor dem Eingriff ist in solchen Fällen sinnvoll. Dieses Vorgehen ist generell bei Eingriffen in Lokalanästhesie an Kindern zu empfehlen, um eine Traumatisierung zu umgehen. Emla® sollte aber bei Kindern unter 12 Jahren nur für begrenzte Flächen angewendet werden, da es sonst zur Methämoglobinbildung kommen kann. Um den Schmerz des Stiches zu reduzieren, ist zudem die Anwendung einer dünnen Nadel sinnvoll, beispielsweise einer 27G-Nadel oder sogar dünner. Während Emla® und eine dünne Nadel gegen den Schmerz des Stiches helfen, haben sie keinerlei Einfluss auf den Schmerz, welcher durch das injizierte Volumen ausgelöst wird. Hierbei hilft eine langsame, schichtweise Injektion. Je oberflächlicher injiziert wird, desto schmerzhafter. Somit ist die Empfehlung, zunächst direkt subdermal ins lose subkutane Fettgewebe ein Depot des Lokalanästhetikums abzusetzen und in einem nächsten Schritt die Nadel zurückzuziehen und in die Dermis zu injizieren, um eine komplette Anästhesie zu erreichen. Es ist entscheidend, sich genug Zeit zu nehmen und die Dauer des Wirkeintrittes des benutzten Lokalanästhetikums zu kennen. Die schichtweise Applikation des Lokalanästhetikums ist auch vor der Durchführung von tangentialen Exzisionen zu empfehlen. Hier ist die Injektion im zweiten Schritt in die oberflächliche Dermis ausschlaggebend – nicht nur für den anästhesierenden Effekt, sondern auch als Stütze für eine gelungene tangentiale Exzision. So wird das Gewebe durch «Quaddeln» in der Dermis fest und ermöglicht eine saubere tangentiale Exzision in der korrekten Schicht.
Hilfreich kann auch die Anwendung eines Vibration auslösenden Gerätes in der Nähe der Einstichstelle einige Sekunden vor dem Einstich sein. Hierfür können auch gängige Massagegeräte verwendet werden, die steril eingepackt werden können. Auch kann die Schmerzhaftigkeit durch das Aufwärmen des Lokalanästhetikums auf Körpertemperatur und das Puffern mit Natriumhydrogenkarbonatlösung gemindert werden. Der pH-Wert der Lösung wird dadurch deutlich angehoben, was den brennenden Charakter des Schmerzes eliminiert. Dadurch wird jedoch die Stabilität des Lokalanästhetikums auf einen Tag begrenzt.
Erwähnenswert ist zudem die sogenannte «Talkesthesia». Hierbei geht es um die Ablenkung des Patienten, indem der Operateur oder die Assistenz ihn in ein Gespräch involviert. Die allermeisten Patienten können durch ein Gespräch gut abgelenkt werden und sind im Nachhinein dankbar dafür. Einige Menschen empfinden das aber in diesem Kontext auch als Stress. Das ist häufig daran zu erkennen, dass der Patient sich nicht in das Gespräch involvieren lässt und kurze Antworten gibt. Es ist wichtig, zu erspüren, welche Taktik sich für den jeweiligen Patienten eignet, und individuell zu entscheiden.
Tipps zur Lokalanästhesie in speziellen Situationen
Insbesondere bei chronischen Ulzera ist eine klassische Lokalanästhesie häufig erschwert. Da das Gewebe oft fibrös umgebaut ist, kann es schwierig und schmerzhaft sein, genug Lokalanästhetikum für eine zufriedenstellende Anästhesie zu injizieren. Hilfreich ist hier die sogenannte Ringblock- oder Randwallanästhesie, welche mit etwas Abstand in die klinisch noch nicht entzündlich-fibrös umgebaute Haut um das Ulkus herum injiziert wird. Die anästhetische Wirkung ist mit dieser Technik meistens sehr gut. Auch bei eitrig-entzündlichen Prozessen, wie z.B. entzündeten Atheromen oder Abszessen, bei denen nicht zentral eingestochen werden sollte, kann diese Technik Anwendung finden.
Eine spezielle Lokalisation stellen die Finger dar. Während bei der Leitungsanästhesie nach Oberst zwei Stiche jeweils distal des Metakarpophalangealgelenkes notwendig sind, reicht beim transthekalen Leitungsblock eine einzige Injektion. Diese ist allerdings nur für den Index-, Mittel- und Ringfinger indiziert, da es aufgrund von anatomischen Variationen der Innervation keine verlässliche Methode für die Anästhesie des Daumens oder des Kleinfingers ist. Von Vorteil ist nicht nur die einzelne Injektion, sondern auch der schnellere Wirkmechanismus von 3–4 Minuten und das Minimieren des Risikos für eine Verletzung des neurovaskulären Bündels. Hierfür wird die Nadel in die palmare digitale Falte eingeführt, bis ein Widerstand auftritt, welches die Beugesehne darstellt, dann wird die Nadel minimal zurückgezogen und das Lokalanästhetikum kann langsam injiziert werden. Während der Injektion sollte ein leichter Druck proximal der Einstichstelle erfolgen, damit gewährleistet wird, dass das Lokalanästhetikum nach distal abfliessen kann. Dies stellt eine sehr verlässliche Methode der Fingeranästhesie dar, sogar Teilamputationen sind darunter möglich.
Einfache Verbandstechnik nach Primärverschlüssen – eine Perle zur Entlastung des Patienten
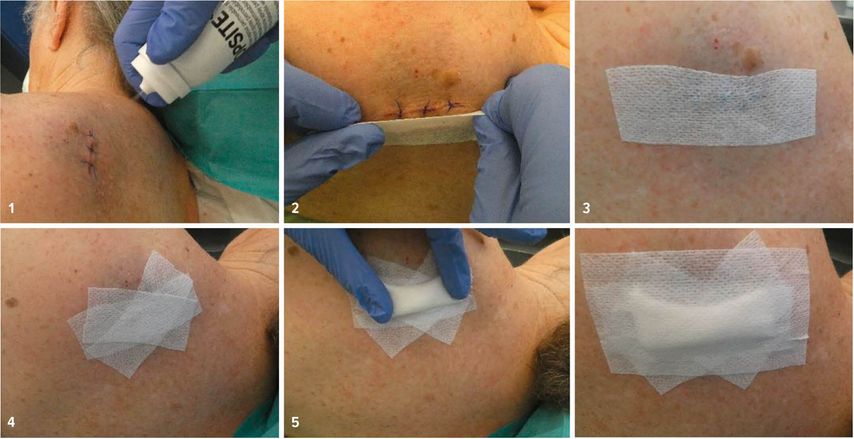
Je nach Lokalisation der Operation können tägliches Säubern der Wunde und tägliche Verbandswechsel für den Patienten belastend sein. Auch an gut zugänglichen Stellen sind manche betagte Patienten nicht in der Lage, diese Verbandswechsel umzusetzen. Meistens führen dann die Angehörigen die Verbandswechsel durch, welche angeleitet werden müssen. Dabei sind tägliche Verbandswechsel nach unkomplizierten Primärverschlüssen gar nicht notwendig und können durch Anwendung einer einfachen Technik mittels Pflasterspray und mehrschichtigen Polyestervliesses vermieden werden (Abb. 1). Ausserdem spart diese Technik dem OP-Team Zeit, da Anleitungen zum Verbandswechsel und Rezeptieren von Verbandsmaterial entfallen. Auch ist die Technik sehr patientenfreundlich, da dieser bis zum Fadenzug, also bis zu 14 Tagen, keine Verbandswechsel durchführen muss. Der Verband kann problemlos über mehrere Tage belassen werden. In unserer Dermatochirurgie wurden keine höheren Wundinfektraten durch diese Technik festgestellt.
Abb.1:
Direkt postoperativ Reinigung und erneute Desinfektion der Wunde, im Anschluss trockentupfen.
Es wird ein wasserdichter, aber wasserdampfdurchlässiger Pflasterspray wie beispielsweise Opsite® aufgesprüht.
Nach kurzem Trocknen wird mehrschichtig ein Polyestervliess wie beispielsweise Hypafix® direkt auf die Wunde appliziert.
Eine Kompresse wird zu einem Druckverband gerollt. Dieser bleibt nur einen Tag darauf und wird vom Patienten entfernt. Der untere, mehrschichtige Polyestervliessverband verbleibt bis zum Fadenzug.
Nach Entfernen des Druckverbandes kann der Patient mit dem unteren Verband duschen. Dieser kann nach jedem Duschen kurz trockengeföhnt werden oder an der Luft getrocknet werden
Das könnte Sie auch interessieren:
Aminosäuren – Booster für die Wundheilung?
Für den Wundheilungsprozess ist je nach Heilungsprozess die richtige Kombination aus Kohlenhydraten, Fetten und Proteinen sowie aus Mineralien, Spurenelementen und Vitaminen essenziell. ...
Ein haariger Fall mit irreversiblen Folgen
Bestimmte Formen von Alopezie scheinen in jüngster Zeit explosionsartig zuzunehmen, wobei die genauen Ursachen bislang noch nicht vollständig geklärt sind. Handelt es sich dabei um eine ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...