VIH et mycobactéries non tuberculeuse: une association typique?
Auteur:
Dr méd. Olivier Nawej Tshikung
Médecin chef de clinique, Unité VIH
Service des maladies infectieuses
Hôpitaux universitaires de Genève
Rue Gabrielle-Perret-Gentil 4, 1205 Genève
E-mail: onaw@hcuge.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Les mycobactéries non tuberculeuses (MNT) sont des bactéries environnementales dont certaines sont des pathogènes bien connus pour certaines catégories de personnes notamment pour les personnes vivant avec le VIH (PVVIH). Dans cette population, l’incidence a baissé depuis l’introduction des traitements antirétroviraux.1 Paradoxalement, dans les pays occidentaux l’incidence des infections à MNT, notamment pulmonaires, augmente chez des sujets immunocompétents, en particulier chez des personnes âgées.2,3
Keypoints
-
Les infections à Mycobacterium avium complex (MAC) se rencontrent chez les personnes vivant avec le VIH (PVVIH) sévèrement immunodéprimés (CD4 <50cell/µl).
-
La présentation clinique peu spécifique peu retarder le diagnostic.
-
Dans certains cas le diagnostic peut être accéléré par la réalisation d’une ponction biopsie de moelle osseuse ou hépatique.
-
Le traitement antimycobactérien consiste le plus souvent chez la PVVIH sévèrement immunodéprimé à minima en une trithérapie voire une quadrithérapie antibiotique à base de macrolides mais aussi en l’initiation des antiretroviraux.
-
La prophylaxie primaire en cas de CD4 <50cell/µl n’est plus indiquée pour autant que le traitement antirétroviral soit débuté rapidement.
Les infections à MNT chez les PVVIH bien que plus rares restent une situation que nous continuons de rencontrer dans notre pratique, en particulier chez des patients sévèrement immunodéprimés.
Dans cet article nous aborderons surtout sur les infections à Mycobacterium avium complex (MAC) qui sont les plus fréquentes. Nous évoquerons les spécificités de ces infections chez les PVVIH avec la description de deux situations cliniques pour mettre en exergue les caractéristiques des patients qui, à l’ère des antirétroviraux, développent encore ces infections. Nous explorerons les moyens diagnostics et la présentation clinique souvent peu spécifique chez ces patients.
Enfin nous aborderons les modalités de la prise en charge et de la prévention.
Épidémiologie
En Suisse, contrairement à la tuberculose, les infections à MNT ne sont pas soumises à une déclaration obligatoire,4 il est donc difficile d’avoir des chiffres précis. Parmi les facteurs de susceptibilité cités dans la littérature, on retrouve notamment la présence de maladies respiratoires ainsi que des facteurs d’immunosuppression.5 Dans une étude rétrospective réalisée à Genève entre 2015 et 2020, représentant 37% de tous les prélèvements positifs pour une MNT, le MAC était la MNT le plus souvent isolée. Il représentait également la MNT la plus fréquemment traitée parmi les 19% des patients qui étaient traités pour leur infection à MNT. De manière intéressante dans cette étude, seuls 23% des patients traités avaient une immunosuppression, majoritairement une co-infection avec le VIH.6 Une autre étude multicentrique a montré des proportions similaires d’isolation de MAC parmi les MNT isolés au niveau de prélèvements respiratoires.7
Avant l’ère des trithérapies antirétrovirales, l’incidence d’une infection à MAC disséminée (DMAC), définie comme la présence de MAC dans les hémocultures, était de 21% dans l’année suivant le diagnostic d’infection VIH et de 43% dans les deux ans. Cette incidence augmente également de manière inversement proportionnelle au taux de CD4, avec une incidence d’environ 5% et de 25 à 40% pour un taux de CD4 respectivement entre 75 et 100cell/µl et <25cell/µl.8,9 Cette incidence a baissé grâce à l’introduction des traitements antirétroviraux.
Chez les PVVIH, les personnes le plus à risques sont actuellement celles avec un diagnostic tardif ou en rupture de traitement. Ce sont respectivement des personnes qui ont un taux de CD4 <350 cell/µl ou un évènement classant SIDA au moment du diagnostic avec des facteurs de risques bien identifiés dans la littérature.10–13 Parmi les autres facteurs de risque pour une DMAC on retrouve également une colonisation des tractus respiratoires et gastro-intestinaux.5,14
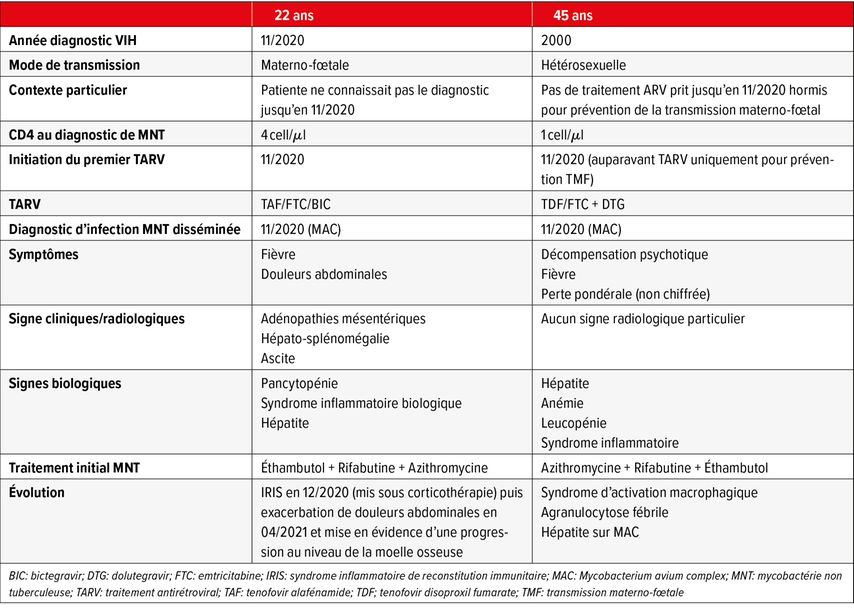
Dans les deux vignettes cliniques de DMAC illustrées dans le Tableau 1, une des patiente a une infection VIH connue de longue date avec une absence de traitement hormis pour la prévention de la transmission materno-fœtale lors d’une grossesse plusieurs années auparavant. L’autre patiente a une infection VIH secondaire à une transmission materno-fœtale avec un diagnostic posé tardivement. Ces patientes avaient des symptômes peu spécifiques et le diagnostic est souvent posé sur la base d’examens complémentaires (hémocultures ou imagerie) effectués de manière relativement systématique au vu de l’immunosuppression importante.
Présentation clinique
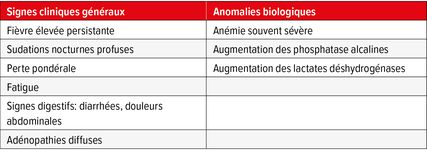
Tab. 2: Présentation clinique de l’infection à Mycobacterium avium complex chez la personne vivant avec le VIH
Chez les PVVIH en stade SIDA, l’atteinte parenchymateuse pulmonaire isolée à MAC n’est pas fréquente. On retrouve plutôt des formes disséminées, plus fréquentes avant l’ère des traitements antirétroviraux.5,15 On retrouve parfois une lymphadénite localisée avec des signes inflammatoires locaux qui peuvent être associée à un état fébrile et des signes inflammatoires biologiques.1 Chez la PVVIH, il s’agit le plus souvent d’une manifestation d’un syndrome inflammatoire de reconstitution immunitaire (IRIS). Les signes cliniques et biologiques, peu spécifiques, les plus fréquemment rencontrés chez les PVVIH avec une infection disséminée sont résumés dans le Tableau 2.1,5,15–17 Notons l’absence de corrélation entre les signes cliniques ou anomalies biologiques et le niveau de la mycobacteriémie ou le taux de CD4.15
Comme ce fut le cas pour une des situation clinique décrite précédemment, un syndrome d’activation macrophagique (SAM) peut également se rencontrer, le plus souvent dans le contexte d’une immunosuppression importante.18 Il est donc important de le rechercher et d’y penser notamment en cas d’état hautement fébrile non expliqué par l’infection opportuniste, en présence d’une pancytopénie, d’une hyperferritinémie ou tout autre signe suggestif d’un SAM. La probabilité d’un SAM peut être évaluée en utilisant le HScore qui prend en compte différents paramètres cliniques, biologiques et histopathologiques.19,20
La présentation clinique est donc peu spécifique chez des patients sévèrement immunodéprimés susceptibles d’avoir de manière concomitante d’autres infections/affections opportunistes responsables de présentations cliniques similaires. Cela souligne l’importance et le choix des examens complémentaires dans le bilan étiologique en cas de suspicion de potentielle infection par une MNT.
Investigations
Parmi les investigations et examens pour le diagnostic de DMAC, la culture reste le gold standard. Le diagnostic d’infection à MAC nécessite donc son isolation par culture à partir des tissus ou des liquides biologiques potentiellement infectés. Les hémocultures sont donc très importantes dans le diagnostic, surtout chez des patients parfois pauci symptomatiques ou avec des symptômes peu spécifiques.
Une étude sur les mycobactériémies a montré que 2/3 des patients avec des hémocultures positives pour des mycobactéries étaient des PVVIH et que les mycobactéries les plus fréquemment retrouvées dans les hémocultures étaient le MAC et Mycobacterium tuberculosis avec une prédominance d’infection à MAC chez les PVVIH.16 Cette proportion est probablement différente notamment dans des régions comme l’Afrique subsaharienne où les prévalences du VIH et de la tuberculose sont élevées avec un taux plus important de co-infections.
La ponction biopsie de moelle (PBM)
En plus des hémocultures, la moelle osseuse offre également un rendement intéressant dans le diagnostic des infections à MAC. Il n’y aurait pas de différence entre les hémocultures et les cultures de moelle osseuse chez les PVVIH en stade SIDA pour le diagnostic d’infections par des mycobactéries. Le rendement des cultures de moelle osseuse serait cependant plus important chez des patients avec un taux de CD4 très bas, de la fièvre et des cytopénies.21 Certaines données suggèrent une sensibilité et une spécificité identique à celle des hémocultures.22
La PBM permet surtout l’obtention d’un diagnostic bactériologique et histologique plus rapide par rapport à la culture qui peut prendre plusieurs semaines. Elle permet de visualiser le pathogène à l’examen direct et la visualisation de granulomes caractéristiques. Ce gain de temps peut permettre l’initiation plus précoce d’un traitement empirique. Elle a aussi l’avantage chez ces patients immunodéprimés de pouvoir faire la différence entre les infections à MAC et les diagnostics différentiels que sont certaines infections fungiques ou certaines hémopathies malignes avec des présentations cliniques également parfois peu spécifique.
Prélèvements respiratoires
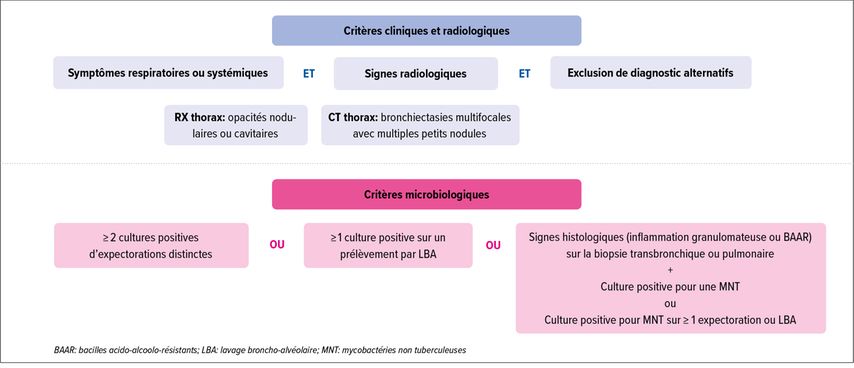
La présence de MNT isolée dans les prélèvements respiratoires n’est pas forcément synonyme d’infection et peut témoigner d’une contamination environnementale. Il existe des critères diagnostics établis selon une opinion d’experts. Ils combinent des paramètres cliniques, radiographiques et microbiologiques pour le diagnostic de maladie pulmonaire à MNT.14,23 La Figure 1 résume ces critères selon les recommandations des différentes sociétés internationales.23
Fig. 1: Critères diagnostics de maladie pulmonaire à mycobactéries non tuberculeuses selon les recommandations de l’ATS/ERS/ESCMID/IDSA (adapté d’après Daley et al.)23
La culture s’effectue sur un milieu spécifique et peut prendre plusieurs semaines. Elle offre cependant l’avantage de pouvoir obtenir un antibiogramme et de pouvoir si nécessaire adapter le traitement empirique initié.1,5 Notons que les PCR pour le diagnostic des infections par MNT, contrairement au diagnostic de Mycobacterium tuberculosis, ne sont pas encore très répandus, du moins pour l’usage clinique.
Biopsie hépatique
Un autre site de prélèvement ayant montré un bon rendement dans le diagnostic des infections à MAC chez les PVVIH investigués pour un état fébrile d’étiologie indéterminée est la biopsie hépatique dont des petites séries avaient montré un bon rendement permettant également de raccourcir le délai diagnostic avec la mise en évidence de mycobactéries et de granulomes respectivement à l’examen direct et à l’examen histologique.24,25
Examens d’imagerie
Les examens d’imagerie dans l’infection à MAC chez la PVVIH ont leur utilité pour détecter des atteintes pulmonaires, abdominales ou ganglionnaires permettant de cibler d’éventuels prélèvements qui conduiront au diagnostic d’infection à MAC. Ils permettent également le diagnostic différentiel avec d’autres pathologies opportunistes. La modalité d’imagerie la plus utilisée est le scanner. Le choix du type d’imagerie sera effectué en fonction des éléments clinico-biologiques.
L’imagerie thoracique lorsqu’une atteinte pulmonaire est présente, peut mettre en évidence différents syndromes avec des bronchiectasies et lésions nodulaires le plus souvent au niveau de la lingula et du lobe moyen ou des lésions fibrocavitaires prédominant aux lobes supérieurs.5,26
Prise en charge
Traitement et prophylaxie secondaire
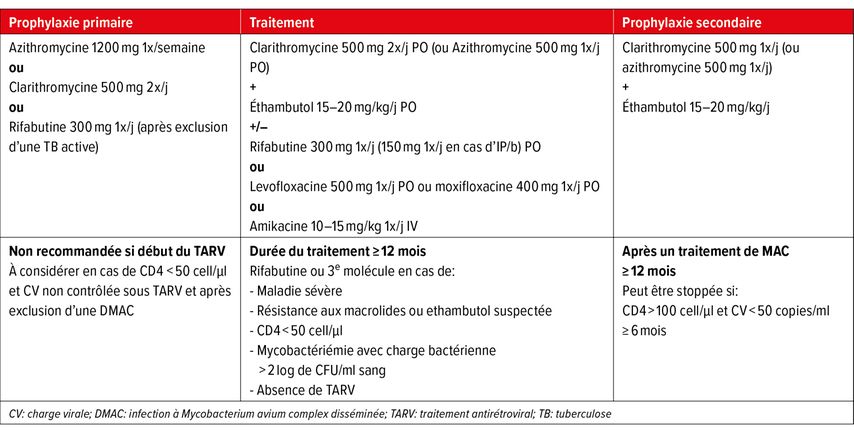
Selon les recommandations internationales,27–29 le traitement d’une infection à MAC disséminée chez la PPVIH est, comme pour le traitement des mycobactéries en général, basé sur une association d’antibiotiques et doit comprendre au moins deux molécules avec un macrolide, l’azithromycine ou la clarithromycine, associé à l’ethambutol ou à la rifabutine. D’autres molécules peuvent également être utilisées comme l’amikacine, la streptomycine ou les fluoroquinolones. L’adjonction d’une troisième molécule est recommandée en cas d’évidence d’une haute charge mycobactérienne sanguine, de la suspicion d’une résistance aux macrolides ou à l’éthambutol ainsi qu’en cas d’échec au traitement antirétroviral ou chez les patients avec des CD4 <50cell/µl. Compte tenu de l’immunosuppression souvent importante et du risque de mortalité élevé associé, le traitement associe le plus souvent à minima trois voire quatre molécules selon des avis d’experts.5,29
La durée de traitement recommandée est de minimum 12 mois après négativation des prélèvements bactériologiques, suivie d’une prophylaxie secondaire jusqu’à ce que l’immunité soit remontée avec des CD4 >100cell/µl et un bon contrôle virologique avec une charge virale VIH <50copies/ml depuis au moins six mois.1,27
Durant le traitement, compte tenu des possibles interactions médicamenteuse et effets secondaires des molécules utilisées, il est important de les monitorer régulièrement en fonction de la toxicité des molécules utilisées.30 Toutes les quatre à huit semaines, il est recommandé d’effectuer un suivi des tests hépatiques, de la fonction rénale et de la formule sanguine. Des audiogrammes réguliers, le suivi électrocardiographique du QT surtout en cas d’association à d’autres molécules allongeant le QT sont également recommandés sous traitement par macrolides. Un suivi ophtalmologique est également recommandé à l’initiation du traitement puis à intervalles réguliers pour la vision des couleurs et l’acuité visuelle sous traitement d’éthambutol.5 Enfin, les interactions médicamenteuses, notamment avec le traitement antirétroviral doivent impérativement être vérifiées. La mesure des taux thérapeutiques des antituberculeux n’est pas recommandée de routine.
Prophylaxie primaire
Bien que son efficacité soit démontrée,31,32 la prophylaxie primaire par macrolide n’est plus systématiquement recommandée. Des données ont montré que les antirétroviraux permettent une diminution de l’incidence d’évènements SIDA dont les infections à MAC.33,34 Chez des PVVIH avec des CD4 <50cell/µl la prophylaxie primaire anti-MAC n’est donc plus recommandée si le traitement antirétroviral est débuté immédiatement.27 Le Tableau 3 résume les recommandations de prise en charge pour la PVVIH sur base des recommandations de l’EACS (European AIDS Clinical Society).
Tab. 3: Prise en charge de l’infection à Mycobacterium avium complex en cas d’infection VIH (adapté des recommandations EACS 2021, version 11.0 octobre 2021)
En plus du traitement antimycobacterien, un point essentiel de la prise en charge est l’initiation du traitement antirétroviral dans les deux semaines du traitement de l’infection à MAC.5,27
Syndrome inflammatoire de reconstitution immunitaire (IRIS)
Comme pour d’autres affections/infections opportunistes, il existe un risque d’IRIS lors de l’initiation du traitement antirétroviral chez un patient avec une infection à MAC. Cet IRIS peut être paradoxal ou démasquant et peut durer plusieurs semaines voire mois comme ce fut le cas pour l’une de nos patientes décrite précédemment. Plusieurs facteurs de risque ont été identifiés comme un Index de masse corporel bas, une anémie, une élévation des ASAT et de la phosphatase alcaline, la persistance d’une hémoglobine basse, de D-dimères et d’une CRP élevées deux semaines après l’initiation du traitement antirétroviral ou encore le pourcentage de CD8 exprimant le CD38.1,35 En cas d’IRIS, il est recommandé de poursuivre le traitement antirétroviral et antimycobactérien et certains traitements comme le drainage ou l’aspiration d’adénopathies enflammées peuvent être envisagés. L’usage d’anti-inflammatoires non stéroïdiens ou de corticoïdes peuvent également être envisagés en cas de symptômes sévères.1
Conclusions
Avant l’ère des trithérapies certains facteurs comme une haute charge de mycobactéries dans les hémocultures, l’absence de traitement antirétroviral, l’absence d’initiation d’un traitement antimycobactérien et la présence d’une anémie étaient associées à une survie plus courte lors d’infection à MAC.15
La mortalité globale en cas de mycobactériémie est d’environ 33,8% avec une mortalité qui semble selon certaines données, paradoxalement moins élevée chez les PVVIH par rapport aux personnes séronégatives.16 Ce fait s’expliquerait par la plus grande fréquence d’autres comorbidités comme le diabète, les hémopathies malignes, les maladies auto-immunes ou un traitement stéroïde mais également d’un âge plus avancé chez les personnes séronégatives pour le VIH qui développent une infections à MAC. De plus, l’association connue de l’infection à MAC chez la PVVIH rend probablement le clinicien plus prompt à la rechercher activement en cas d’immunosuppression importante. Cela conduit probablement à un diagnostic et une prise en charge plus précoces.
Un diagnostic rapide d’une DMAC est donc important pour améliorer la survie grâce à la fois au traitement antimycobacterien mais également à la restauration immunitaire secondaire au traitement antirétroviral.
La présentation clinique peu spécifique rend nécessaire la réalisation d’un bilan complet permettant de diagnostiquer précocement cette infection. Dans cet objectif, d’autres moyens diagnostics complémentaires comme la ponction biopsie de moelle ou hépatique sont des outils probablement utiles.
Enfin, pour diminuer l’incidence des infections à MAC et d’autres infections opportunistes, un effort important doit encore être entrepris pour éviter les diagnostics tardifs et les ruptures de suivi et/ou de traitement chez des PVVIH.
Remerciement:
L’auteur tient à remercier le Prof. Dr méd. Jean-Paul Janssens pour la relecture du manuscrit.
Littérature:
1 Currier J: Mycobacterium avium complex (MAC) infections in persons with HIV - UpToDate. https://www.uptodate.com/contents/mycobacterium-avium-complex-mac-infections-in-persons-with-hiv [cited 2022 Feb 17] 2 Brode SK et al.: The epidemiologic relationship between tuberculosis and non-tuberculous mycobacterial disease: a systematic review. Int J Tuberc Lung Dis 2014; 18:1370-7 3 Ringshausen FC et al.: Prevalence of nontuberculous mycobacterial pulmonary disease, Germany, 2009–2014. Emerg Infect Dis 2016; 22: 1102-5 4 Office fédéral de la santé publique: Maladies infectieuses à déclaration obligatoire. [cited 2022 Feb 20] 5 Daley CL: Mycobacterium avium complex disease. Microbiol Spectr 2017; 5 6 Vongthilath-Moeung R et al.: Nontuberculous mycobacteria under Scrutiny in the Geneva Area (2015–2020). Respiration 2022; 101: 367-7 7 Hoefsloot W et al.: The geographic diversity of nontuberculous mycobacteria isolated from pulmonary samples: an NTM-NET collaborative study. Eur Respir J 2013; 42: 1604-13 8 Jung Y et al.: Incidence of disseminated mycobacterium avium-complex infection in HIV patients receiving antiretroviral therapy with use of mycobacterium avium-complex prophylaxis. Int J STD AIDS 2017; 28: 1426-32 9 Katlama C et al.; AFRAVIH: VIH, hépatites virales, santé sexuelle. Les Ulis Cedex A: EDP Sciences; 2020 10 Darling KE et al.: Late presentation to HIV care despite good access to health services: current epidemiological trends and how to do better. Swiss Med Wkly 2016; 146:w14348 11 Hachfeld A et al.: Reasons for late presentation to HIV care in Switzerland. J Int AIDS Soc 2015; 18:20317 12 McManus H et al.: Loss to follow-up in the Australian HIV Observational Database. Antivir Ther 2014; 20: 731-41 13 Horberg MA et al.: Missed office visits and risk of mortality among HIV-infected subjects in a large healthcare system in the United States. AIDS Patient Care STDs 2013; 27: 442-9 14 Griffith DE et al.: An Official ATS/IDSA Statement: diagnosis, treatment, and prevention of nontuberculous mycobacterial diseases. Am J Respir Crit Care Med 2007; 175: 367-416 15 Horsburgh CR Jr et al.: Predictors of survival in patients with aids and disseminated mycobacterium avium complex disease. J Infect Dis 1994; 170: 573-7 16 Tan C-K et al.: Mycobacterial bacteraemia in patients infected and not infected with human immunodeficiency virus, Taiwan. Clin Microbiol Infect 2010; 16: 627-30 17 Grinsztejn B et al.: Mycobacteremia in patients with the acquired immunodeficiency syndrome. Arch Intern Med 1997; 157: 2359-63 18 Shi W, Jiao Y: Nontuberculous mycobacterium infection complicated with haemophagocytic syndrome: a case report and literature review. BMC Infect Dis 2019; 19: 399 19 Fardet L et al.: Development and validation of the HScore, a score for the diagnosis of reactive hemophagocytic syndrome. Arthritis Rheumatol 2014; 66: 2613-20 20 Hôpital St.-Antoine AP-HP. http://saintantoine.aphp.fr/score/ [cited 2022 Mar 26] 21 Kilby JM et al.: The yield of bone marrow biopsy and culture compared with blood culture in the evaluation of hiv-infected patients for mycobacterial and fungal infections. Am J Med 1998; 104: 123-8 22 Akpek G et al.: Bone marrow aspiration, biopsy, and culture in the evaluation of HIV-infected patients for invasive mycobacteria and histoplasma infections. Am J Hematol 2001; 67: 100-6 23 Daley CL et al.: Treatment of nontuberculous mycobacterial pulmonary disease: an official ATS/ERS/ESCMID/IDSA Clinical Practice Guideline. Clin Infect Dis Off Publ Infect Dis Soc Am 2020; 71: 905-13 24 Prego V et al.: Comparative yield of blood culture for fungi and mycobacteria, liver biopsy, and bone marrow biopsy in the diagnosis of fever of undetermined origin in human immunodeficiency virus-infected patients. Arch Intern Med 1990; 150: 333-6 25 Cappell MS et al.: Clinical utility of liver biopsy in patients with serum antibodies to the human immunodeficiency virus. Am J Med 1990; 88: 123-30 26 van Ingen J: Diagnosis of nontuberculous mycobacterial infections. Semin Respir Crit Care Med 2013; 34: 103-9 27 European AIDS Clinical Society EACS: Non-Tuberculous Mycobacteria (NTM). https://eacs.sanfordguide.com/ois/non-tuberculous-mycobacteria [cited 2022 Apr 19] 28 Nelson M et al.: British HIV Association and British Infection Association guidelines for the treatment of opportunistic infection in HIV-seropositive individuals 2011. HIV Med 2011; 12 Suppl2: 1-140 29 HIV.org: Guidelines for the prevention and treatment of opportunistic infections in adults and adolescents with HIV. Disseminated mycobacterium avium complex disease. https://clinicalinfo.hiv.gov/en/guidelines/hiv-clinical-guidelines-adult-and-adolescent-opportunistic-infections/disseminated [cited 2022 Jul 18] 30 Pennington KM et al.: Approach to the diagnosis and treatment of non-tuberculous mycobacterial disease. J Clin Tuberc Mycobact Dis 2021; 24: 100244 31 Havlir DV et al.: Prophylaxis against disseminated mycobacterium avium complex with weekly azithromycin, daily rifabutin, or both. N Engl J Med 1996; 335: 392-8 32 Pasayan MKU et al.: Effect of macrolide prophylactic therapy on AIDS-defining conditions and HIV-associated mortality. J Acquir Immune Defic Syndr 2019; 80: 436-43 33 Mocroft A et al.: AIDS across Europe, 1994–98: the EuroSIDA study. Lancet 2000; 356: 291-6 34 Yangco BG et al.: Is primary mycobacterium avium complex prophylaxis necessary in patients with CD4 <50 cells/μL who are virologically suppressed on cART? AIDS Patient Care STDS 2014; 28: 280-3 35 Breglio KF et al.: Clinical and immunologic predictors of mycobacterium avium complex immune reconstitution inflammatory syndrome in a contemporary cohort of patients with human immunodeficiency virus. J Infect Dis 2021; 223: 2124-35
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...