Thérapie de l’ostéoporose chez le sujet très âgé
Auteurs:
Prof. Dr méd. Robert Theiler
Leiter Sarkopenie und Osteologie-Sprechstunde
Dr méd. univ. Gregor Freystätter
Oberarzt meV/Stv. Klinikdirektor
Klinik für Altersmedizin
Universitätsspital Zürich
Rämistrasse 100, 8091 Zürich
E-mail: robert.theiler@usz.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
À l’exception d’une fracture aiguë, l’ostéoporose ne provoque pas de troubles directs. Chez le sujet très âgé, les troubles secondaires augmentent et se manifestent par la dégradation posturale progressive. Associé à d’autres processus de dégradation dus à l’âge, il en résulte une augmentation du risque de chutes. Outre la thérapie médicamenteuse de l’ostéoporose, l’exercice thérapeutique est donc également important, en accordant une attention particulière au renforcement de la musculature du tronc.
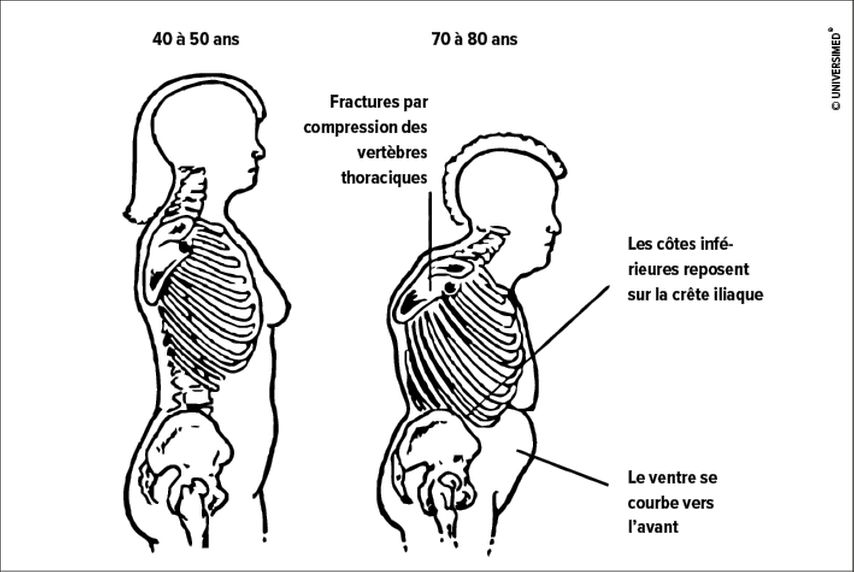
La thérapie de l’ostéoporose chez le sujet très âgé constitue un défi. Du point de vue des patients, l’ostéoporose ne cause aucun trouble, sauf en cas de fracture aiguë. Les patients ressentent fréquemment des troubles secondaires en raison de la dégradation posturale progressive à un âge avancé. Celle-ci se manifeste de façon insidieuse, principalement dans la région de la colonne vertébrale, entraînant le déplacement défavorable du centre de gravité vers le côté ventral, ainsi que des troubles supplémentaires en raison de l’insuffisance musculaire et des symptômes de surcharge des tendons et des ligaments (Fig. 1). Des accidents de chutes aigus en raison de déficits des organes sensoriels relatifs à l’acuité visuelle et auditive, ainsi que la diminution du sens de l’équilibre entraînent finalement des fractures invalidantes influant négativement sur la qualité de vie au cours des dix dernières années de vie.
Fig. 1: Dégradation posturale progressive en cas d’ostéoporose. Par le déconditionnement musculaire ainsi que le tassement des corps vertébraux ostéoporotiques, on observe, en plus d’une perte de taille, une déformation thoracique secondaire et la formation d’un arrondissement du ventre
Exemples de cas
Deux exemples vont illustrer la prise de décision clinique.
1er cas: La patiente décide
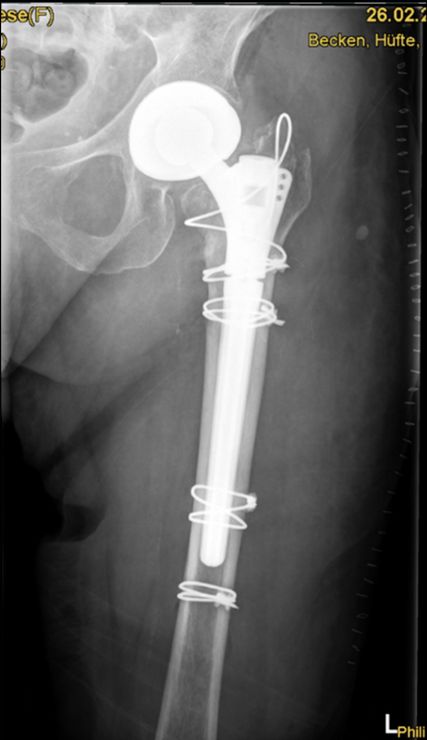
Fig. 3: Endoprothèse révisionnelle de la hanche avec cerclage fémoral de la hanche gauche
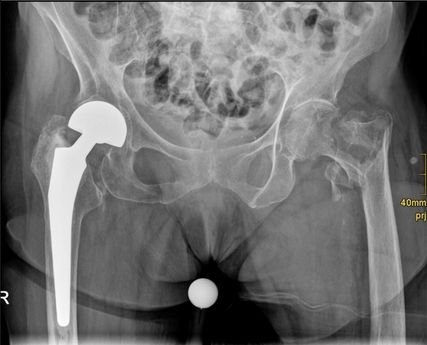
Une résidente de maison de retraite âgée de 93 ans ne présentant pas de limitation cognitive et affichant une bonne mobilité à l’aide d’un déambulateur fait une chute dans le réfectoire et a une fracture fragmentée proximale du fémur gauche (Fig. 2) traitée chirurgicalement par une prothèse totale de hanche avec cerclage fémoral (Fig. 3). Après l’opération, une sollicitation partielle de la jambe gauche avec 15kg pendant 6 semaines est prescrite. La patiente fait de la rééducation gériatrique aiguë pendant une semaine et ensuite une rééducation musculo-squelettique pendant 10 jours durant son hospitalisation. La sollicitation partielle ne peut cependant pas être poursuivie par la patiente, une amélioration de la mobilité n’est pas atteinte dans le cadre de la rééducation. Même lorsque la sollicitation partielle est supprimée lors du contrôle de l’évolution six semaines après l’opération, la patiente reste mobile en fauteuil roulant.
En présence d’une bonne fonction rénale, une thérapie médicamenteuse antirésorptive de l’ostéoporose par zolédronate (perfusion 1x/an) est recommandée à la patiente. Après s’être renseignée sur l’effet et les réactions secondaires éventuelles du zolédronate, la patiente décide de ne pas suivre cette thérapie antirésorptive arguant le fait qu’elle est maintenant mobile en fauteuil roulant et que, par conséquent, elle ne fera plus de chutes à l’avenir.
2e cas: Réduction insuffisante des douleurs
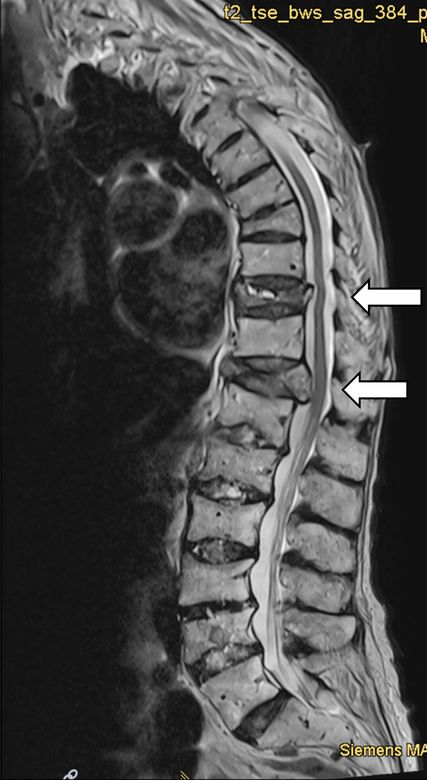
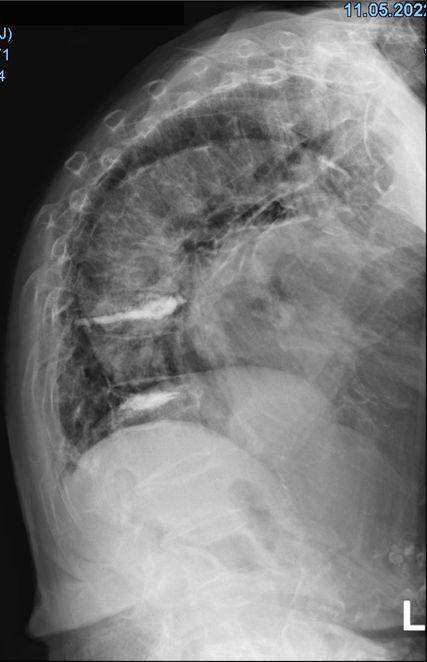
Fig. 4: IRM de la colonne vertébrale avec fractures fraîches des corps vertébraux thoraciques 9 et 11 avec implication de la face postérieure (flèches)
Fig. 5: Contrôle radiologique de l’évolution 6 semaines après la vertébroplastie des corps vertébraux thoraciques 9 et 11
Une patiente âgée de 88 ans, atteinte d’ostéoporose post-ménopausique connue se présente avec des fractures spontanées des vertèbres thoraciques 9 et 11 (Fig. 4) associées à des douleurs intenses dans la région de la colonne vertébrale thoracique inférieure. La thérapie de l’ostéoporose suivie jusqu’à présent consistait en une perfusion de zolédronate une fois par an sur une période de 3 ans au total, la dernière perfusion ayant été administrée il y a deux ans. Le corset 3 points, prescrit en raison des fractures des vertèbres, a intensifié les douleurs, et n’est donc pas porté par la patiente. Par ailleurs, une réduction adéquate des douleurs par le paracétamol, le métamizole et l’oxycodone/la naloxone n’est pas obtenue. Sous thérapie analgésique orale, on observe une perte d’appétit ainsi qu’une perte de poids de 6 kilogrammes au total en 6 mois. En raison d’une stabilisation analgésique insuffisante et des effets secondaires de la thérapie analgésique, une décision interdisciplinaire est prise pour une vertébroplastie des vertèbres thoraciques 9 et 11. Après l’intervention, on observe une régression considérable des douleurs permettant de réduire les analgésiques, l’appétit et la joie de vivre réapparaissent. Lors du contrôle de l’évolution en ambulatoire six semaines plus tard, on observe des résultats cliniques et radiologiques (Fig. 5) stables.
Discussion
Le médecin gériatre essaie de mettre en pratique la prise de décision chez le patient âgé multimorbide avec celui-ci («shared decision»). Ce faisant, comme décrit dans le premier cas, une thérapie médicamenteuse peut certes être indiquée conformément aux lignes directrices en vigueur (Tab. 1); mais elle peut être en contradiction avec l’idée de la qualité de vie que se fait le patient pour le reste de ses jours.
Le soulagement optimal des douleurs constitue un problème fréquent en cas de douleurs pénibles persistantes comme dans le 2e exemple de cas. Les principes du traitement des fractures doivent être pris en compte précisément dans le cas de fractures vertébrales progressives. En l’occurrence, une réduction des douleurs est atteinte principalement par une immobilisation au moyen d’orthèses adaptées et par une instruction correcte visant à l’adaptation de la séquence des mouvements dans la vie quotidienne.1 Parallèlement, une thérapie médicamenteuse ascendante des douleurs est réalisée, en général en associant AINS et opiacés.2
Une thérapie interventionnelle des douleurs (kyphoplastie/vertébroplastie) n’est indiquée que si la thérapie conservatrice, qui est généralement effectuée pendant 6 à 8 semaines, s’avère inefficace au bout de 2 à 3 semaines.3 Si les douleurs persistent une semaine après la fracture malgré la thérapie médicamenteuse, il faut à nouveau effectuer une radiographie (éventuellement une TDM) de la colonne vertébrale.4 Celle-ci peut montrer une modification aiguë de la constellation fracturaire avec implication éventuelle de la face postérieure du corps vertébral et du canal rachidien.5
Thérapie de l’ostéoporose gériatrique
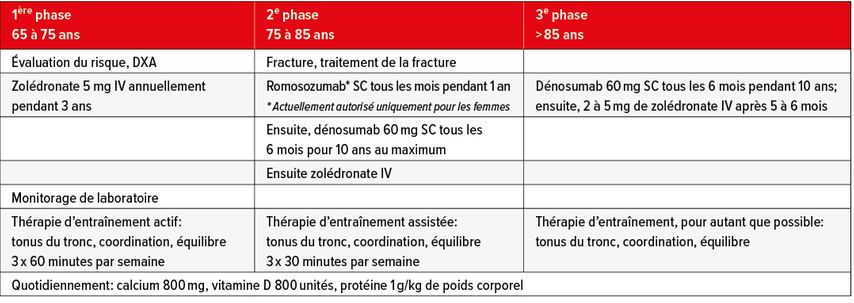
La thérapie médicamenteuse gériatrique actuelle peut être représentée comme un modèle à phases, la 1ère des 3 phases débutant environ à 65 ans (Tab. 1). En option, il est également possible d’effectuer une thérapie hormonale basée sur le risque chez les femmes à partir de 50 ans. À partir de 65 ans, l’incidence des fractures vertébrales augmente considérablement. Une évaluation du risque peut cependant avoir lieu plus tôt, typiquement lors de la survenue de fractures fraîches. Aujourd’hui, l’outil FRAX, développé par Kanis, calculant la probabilité de fracture sur 10 ans est actuellement utilisé.6–9 Cette année encore, un algorithme adapté, qui peut également représenter le risque de fractures fraîches (risque de fracture imminent) de manière adéquate, doit être publié.
L’administration IV de bisphosphonates pendant trois ans est réalisée dans la première phase de la thérapie médicamenteuse de l’ostéoporose. Cette thérapie réduit considérablement le risque de phénomène de rebond après une thérapie ultérieure par dénosumab.10 Lors de la survenue d’une fracture fraîche, une thérapie ostéo-anabolique mensuelle par le romosozumab peut être effectuée plus tard pendant un an (cure ostéo-anabolique pour un an).11 Ce modèle thérapeutique est actuellement évalué dans notre clinique, car l’importance de la thérapie ostéo-anabolique par le romosozumab n’est pas encore complètement élucidée.12
Ensuite, une thérapie antirésorptive par le dénosumab est poursuivie. Celle-ci peut être appliquée pendant 10 ans, l’intervalle thérapeutique de 6 mois devant être strictement respecté.14,15
Fig. 6: Lors de la thérapie par exercices, une attention particulière doit être accordée au renforcement de la musculature du tronc
Outre la thérapie médicamenteuse, une thérapie adjuvante par exercices musculaires visant à prévenir les chutes est absolument indiquée. En plus de la prévention des chutes, la thérapie par exercices permet de prévenir le déconditionnement musculaire et la dégradation posturale, et d’améliorer la coordination et l’équilibre.
Ce faisant, une attention particulière doit être accordée au renforcement de la musculature du tronc par de simples exercices (Fig.6). En outre, un entraînement cardiovasculaire adapté est utile.
Littérature:
1 Theiler R et al.: Orthopäde 2007; 36: 552, 554-9 2 Theiler R et al.: Praxis 2017; 106: 701-4 3 Theiler R et al.: Arch Phys Med Rehabil 1999; 80: 485-9 4 Theiler R, Dudler J: Rev Med Suisse 2013; 9: 1846-53 5 Theiler R: Ther Umsch 2012; 69: 197-205 6 Kanis JA et al.: Osteoporos Int 2020; 31: 2063-7 7 Kanis JA et al.: Climacteric 2015; 18 Suppl 2: 2-9 8 Kanis JA et al.: J Clin Densitom 2017; 20: 360-7 9 Kanis JA et al.: Aging Clin Exp Res 2020; 32: 187-96 10 Burckhardt P et al.: J Bone Miner Res 2021; 36: 1717-28 11 Saag KG et al.: N Engl J Med 2018; 378: 195-6 12 Ferrari SL: Nat Rev Rheumatol 2018; 14: 128 13 Ferrari S et al.: Swiss Med Wkly 2020; 150: w20352 14 Ferrari S et al.: Bone 2020; 134: 115287
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...