Nouveautés dans le traitement et la prévention de la migraine
Auteure:
Dre méd. Catherine Parzini (Dozier)
FMH Neurologie
Membre du Comité de la Société suisse pour l’étude des céphalées (SSC) et Membre de la Commission thérapeutique de la SSC
15 Place du Temple
1227 Carouge
E-mail: catherine.parzini@amge.ch
La migraine fait partie des céphalées idiopathiques. Le diagnostic est clinique, il se pose sur l’anamnèse et la normalité de l’examen neurologique complet. Les nouveaux traitements à disposition, les anti-CGRP, constituent une avancée majeure dans le traitement préventif de la migraine, en effet il s’agit des premiers traitements spécifiques.
Keypoints
-
Un traitement préventif doit très rapidement être envisagé chez tous migraineux pour éviter le développement ultérieur de migraine chronique, qui est en général résistante à la plupart des traitements préventifs.
-
Un traitement préventif est jugé efficace s’il y a 50% de réduction de la fréquence des migraines dans les trois mois et doit être maintenu huit mois en moyenne.
-
Les anti-CGRP sont les premiers traitements préventifs spécifiques et efficaces dans les migraines aussi bien sans entretien qu’avec entretien médicamenteux. Leur prescription avec remboursement doit remplir des critères bien définis.
-
Les injections de toxine botulinique selon le protocole des études PREEMPT restent également une option, avec bonne tolérance.
-
Une approche non-médicamenteuse est à associer au traitement préventif de la migraine, le patient doit être actif dans la démarche thérapeutique.
-
Une mise à jour régulière des recommandations thérapeutiques est disponible sur le site de la Société suisse pour l’étude des céphalées: www.headache.ch .
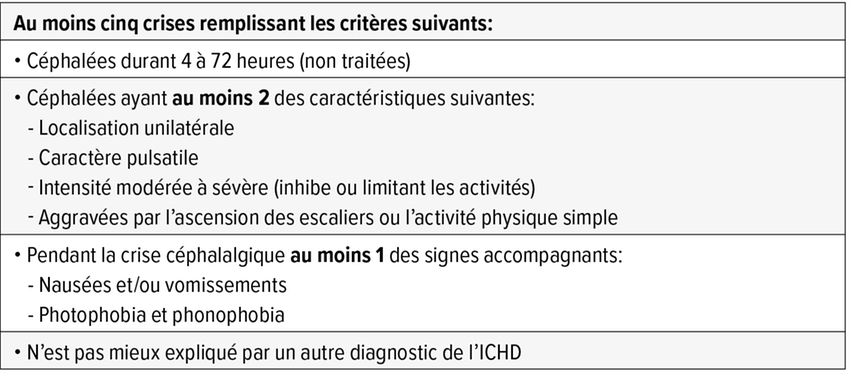
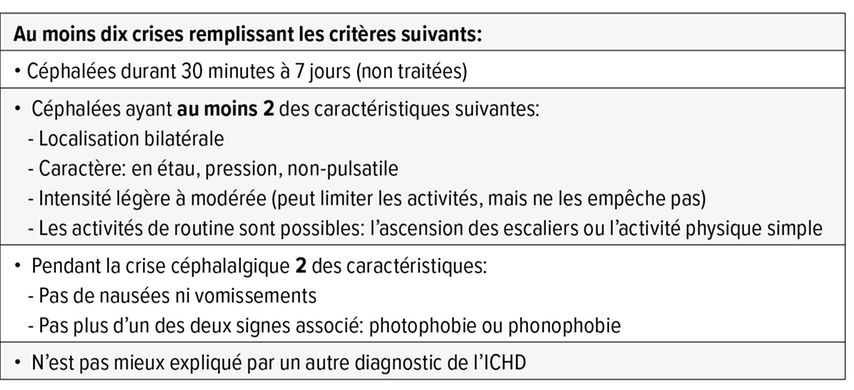
La migraine touche en moyenne 12% de la population adulte, affectant plus les femmes.1 Le diagnostic se fait sur la base de l’anamnèse et de la normalité de l’examen neurologique. Les critères diagnostiques sont fixés par l’International Classification of Headache Disorders (ICHD).2 On distingue migraine sans aura et migraine avec aura (Tab. 1 et 2). La migraine se définit également par sa fréquence en deux types: épisodique ou chronique.
Le traitement de crise de la migraine
Le traitement de crise de la migraine est spécifique, il s’agit des triptans. Si les triptans sont les traitements spécifiques de la migraine, ils ne sont pas des tests diagnostic.
Il arrive encore que le diagnostic de céphalées de tension soit erronément posé à la place de migraine. Hors il est primordial de poser le bon diagnostic pour introduire un traitement de crise adéquat, d’une part pour la qualité de vie du patient, d’autre part pour éviter le développement d’un abus médicamenteux. En effet, un traitement de crise insuffisant mène à un contrôle partiel de la crise céphalalgique, qui de ce fait dure plus longtemps et se solde d’une prise médicamenteuse bien supérieure à celle qui aurait été nécessaire avec un bon traitement de crise initial.
Ainsi il est important de traiter la migraine dès le départ par triptan, une escalade thérapeutique (en commençant par AINS) n’est pas recommandée. Il y a des exceptions concernant les adolescents qui peuvent répondre aux AINS. Les triptans peuvent être utilisés dès l’âge de 12 ans, avec une limite de choix et dose. Certains patients ne répondent pas aux triptans, le traitement se fera grâce aux AINS à dose élevée.
Un bon traitement de crise doit stopper la crise dans les deux heures sans effets secondaire, permettant un retour à une activité normale. Les céphalées de tension (Tab. 3), quant à elles, peuvent être traitées par AINS ou paracetamol, mais le moins souvent possible, le traitement de ces dernières devant être préventif.
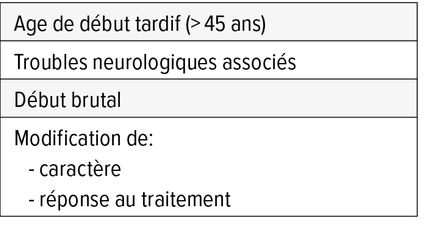
Diagnostic clinique mais attention aux reds flags
Un migraineux peut développer une autre céphalée, liée à une pathologie tumorale, infectieuse, à une thrombose sinusienne, un anévrisme, une dissection vertébrale ou carotidienne, c’est l’anamnèse détaillée qui doit mettre sur la piste, l’examen neurologique pouvant être encore normal (Tab. 4). Toute modification du caractère des céphalées (plus intense, ne répondant pas au traitement habituel) doit faire évoquer une céphalée symptomatique.
Certains traitements peuvent aggraver les migraines, d’autres sont contre-indiqués: pour rappel, les contraceptifs œstro-progestatifs sont contre-indiqués chez les patientes présentant des migraines avec aura, en raison du risque accru d’AVC.
Migraine chronique
La migraine chronique concerne 1,3 à 2,4% de la population. Elle est définie comme quinze jours de céphalées par mois, dont huit répondent aux critères de migraine, depuis plus de trois mois consécutifs (ICHD-3).2
Dans cette entité on distingue les migraines chroniques sans abus médicamenteux et les migraines chroniques avec abus médicamenteux. Ces dernières se définissent selon les traitements les autoentretenant, et afin d’éviter leur développement il convient de limiter l’usage des traitements de crise:2
-
AINS: <15 jours par mois
-
Triptans: <10 jours par mois
-
Eviter les dérivés de l’ergot de seigle (par ailleurs contre-indiqués avec les triptans)
-
L’excès de caféine peut également jouer un rôle d’entretien des migraines.
L’importance de connaître et faire la distinction entre les migraines épisodiques et chroniques, tient au fait que les migraines chroniques avec entretien médicamenteux ne répondent généralement pas aux traitements préventifs, excepté au topiramate, aux injections de toxine botulinique2 et aux nouveaux traitements: les anti-CGRP.
On fait le diagnostic de céphalées avec entretien médicamenteux sur la base du nombre de traitements pris mais également, et surtout, sur l’amélioration après sevrage.
Un sevrage de triptan implique tous les triptans, il ne sert pas de remplacer un triptan par un autre, cela est également valable pour le sevrage des AINS ou autres substances. Un sevrage est l’arrêt de tout traitement de crise pendant au minimum trois semaines. En général une crise majeure se développe dans les jours suivants l’arrêt, et il s’avère souvent difficile d’effectuer un sevrage en ambulatoire.
Le risque de développer des céphalées sur abus médicamenteux est plus élevé en cas de mélange de classes médicamenteuses, il est donc très important d’éviter les associations triptan et AINS ou paracétamol et il est contre-indiqué d’utiliser les dérivés morphiniques dans le traitement de la migraine.
Afin de ne pas voir se développer ce type de céphalées chroniques sur abus médicamenteux, ayant un impact délétère évident sur la qualité de vie et par ailleurs très difficilement traitables, il faut rapidement envisager l’introduction d’un traitement préventif.
L’usage d’un traitement préventif réduira l’usage des triptans, les consultations aux urgences, les procédures diagnostiques (CT-SCAN ou IRM), les consultations ambulatoires et les hospitalisations.3
Quand envisager un traitement préventif?
-
Lorsque les crises interfèrent avec la qualité de vie du patient
-
Lorsque le traitement de crise est insuffisant ou mal supporté
-
Lorsque les crises sont fréquentes ou prolongées: >3 crises/mois ou >5 jours/mois
-
Lorsqu’il y a contre-indication ou effets secondaire à l’usage des traitements de crise: par ex. ulcère pour AINS, troubles hépatiques pour le paracétamol, antécédents cardiovasculaires pour les triptans, migraine avec aura du tronc cérébral pour les triptans
-
Dans certaines migraines: migraines avec aura prolongée, migraine avec aura du tronc cérébral, migraine hémiplégique
Quel traitement préventif?
Les traitements préventifs sont multiples et de différentes classes thérapeutiques,3,8 ils ne sont pas spécifiques sauf en ce qui concerne les anti-CGRP:
-
Antihypertenseurs: bétabloquants: propranolol (40–240mg/j), métoprolol (50–200mg/j), atenolol 50–200mg/j); lisinopril (20mg/j); sartans: candesartan (8–16mg/j)
-
Anticalciques: flunarizine (5–10mg/j); verapamil (120–480mg/j)
-
Antiépileptiques: topiramate (25–100mg/j), lamotrigine (25–200mg/j), valproate de sodium (500–1500mg/j)
-
Antidépresseurs: amitriptyline (50–150mg/j); venlafaxine (75–150mg/j); duloxétine (30–60mg/j)
-
Substances naturelles: magnésium (20–25mmol/j); riboflavine (400mg/j); coenzyme Q10 (3x100mg/j)
La multiplicité des traitements préventifs disponibles permet d’individualiser la thérapie pour chaque patient. Le choix se fait souvent en fonction des effets secondaires contre-indiquant leur usage: par ex. hypotension préexistante, asthme, diabète concernant les bétabloquants, ou les effets secondaires éventuellement recherchés: sédation pour l’amitriptyline; perte pondérale pour le topiramate, effet laxatif du magnésium.
Pour rappel, la survenue d’un syndrome sérotoninergique est possible lors de l’association antidépresseur de type SSRI et triptan, même si rare, il faut rester vigilant.
On évalue l’efficacité et la tolérance après deux mois.3,4 Il faut prévoir le traitement pour environ huit mois, une bonne tolérance est donc essentielle.
La toxine botulinique
La toxine botulinique est utilisée depuis de nombreuses années en neurologie, dans le traitement de la spasticité et des hémispasmes faciaux. Elle peut également être une bonne alternative dans le traitement de la migraine chronique. Les études PREEMPT I5 et PREEMPT II6 ont été publiées en 2010. La toxine botulinique montre une efficacité et une bonne tolérance dans la migraine chronique, même dans la migraine chronique avec abus médicamenteux.2,5–7
On peut obtenir le remboursement de cette approche thérapeutique sur demande individuelle à l’assureur, mais d’expérience, il s’avère qu’il faut au préalable avoir tenté trois traitements reconnus et remboursés dont les anti-CGRP.
Les anti-CGRP
Le CGRP est un peptide de 37 acides aminés dérivé du gène codant pour la calcitonine: «calcitonine gene receptor peptide».8 Il y a beaucoup d’évidence allant en faveur de son rôle de médiateur chimique de la migraine; il a été démontré que le CGRP circulant augmente lors de la crise migraineuse et qu’il la provoque si on l’injecte.8
Il s’agit d’un vasodilatateur et important neurotransmetteur du système trigemino-vasculaire.8 Les anticorps anti-récepteurs-CGRP se lient aux deux domaines extracellulaires des récepteurs au CGRP et réduisent la transmission synaptique,8 principalement au niveau du ganglion trigeminal et au niveau de la dure mère.
Plusieurs anticorps monoclonaux sont sur le marché en Suisse. Il agissent en visant soit le récepteur du CGRP (anticorps humain: erenumab [Aimovig®]), soit en visant le ligand (anticorps humanisé: galcanezumab [Emgality®], fremanezumab [Ajovy®]).
Leur administration est sous-cutanée (auto-injecteur), mensuelle (Aimovig®, Emgality®, Ajovy®) ou trimestrielle (Ajovy®). La prescription se fait par le neurologue. Pour en obtenir le remboursement, il faut préalablement un échec thérapeutique à deux classes thérapeutiques de traitements préventifs parmi les suivantes: bétabloquant, antiépileptique, anticalcique.
Le remboursement du traitement est réservé aux patients ayant au moins huit jours de migraines par mois, pendant au moins trois mois consécutifs, avant l’introduction du traitement. Un agenda de crise (minimum de trois mois) est requis lors de la demande à l’assureur et pendant toute la durée du traitement, soit une année au moins. Au bout de six mois de traitement, si la réduction n’atteint pas 50% du nombre de jours, le traitement doit être stoppé. C’est également le cas s’il n’y a aucune diminution du nombre de jours après trois mois de traitement.
Les effets secondaires potentiels sont principalement locaux (rougeur au point d’injection) et généraux (constipation).
Les approches non-médicamenteuses
La migraine est sensible à tout changement de rythme: sommeil, alimentation/boisson, stress (typiquement survient au relâchement après un stress), changements hormonaux (chute des œstrogènes). Une bonne hygiène de vie limitera la fréquence des crises. Par ailleurs, un exercice physique régulier limitera l’impact de ces changements, tout particulièrement l’impact du stress sur la survenue des migraines. Il faut prévoir pour cela une activité cardio-vasculaire de3 fois 45 minutes par semaine avec 120–140 pulsations par minutes.4
L’effet de l’acupuncture a été démontré, de même que les méthodes de relaxation. Il existe également des appareils de neuromodulation, type TENS, qui ont montré une efficacité dans le traitement de la migraine chronique.4
Littérature:
1 Lipton RB et al.: Migraine prevalence, disease burden, and the need preventive therapy. Neurology 2007; 68: 343-9 2 Diener HC et al.: Integrated care for chronic migraine patients: epidemiology, burden, diagnosis and treatment options. Clin Med 2015: 15: 344-50 3 Silberstein SD: Preventive migraine treatment. Continuum 2015; 21: 973-89 4 Société suisse pour l’étude des céphalées (SSC): Céphalées et algies faciales Recommandations thérapeutiques. 10e éd. 2019 www.headache.ch 5 Aurora SK et al.: OnabotulinumtoxinA for treatment of chronic migraine: Results from the double-blind, randomized, placebo-controlled phase of the PREEMPT I trial. Cephalalgia 2010; 30: 793-803 6 Diener HC et al.: OnabotulinumtoxinA for treatment of chronic migraine: Results from the double-blind, randomized, placebo-controlled phase of the PREEMPT II trial. Cephalalgia 2010; 30: 804-14 7 Nater B, Dozier C: Céphalées pharmacorésistantes: nouvelles approches du casse-tête. Rev Méd Suisse 2012; 8: 937-41 9 Edvinsson L.: The trigeminovascular pathway: role of CGRP and CGRP receptors in migraine. Headache 2017; 57 (Suppl 2): 47-55
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...