Manifestations anorectales des infections sexuellement transmissibles
Auteur:
Prof. Dr méd. Stephan Lautenschlager
Institut für Dermatologie und Venerologie Stadtspital Zürich
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Selon une étude récente, 45% des femmes et 44% des hommes pratiquent des rapports sexuels anaux. Dans une telle situation, le risque de développer une infection par des germes sexuellement transmissibles est particulièrement élevé. Vous lirez ici comment elles se manifestent dans la zone anorectale et quelles formes sont le plus souvent rencontrées en clinique.
Keypoints
-
Afin d’établir un diagnostic correct d’IST, l’anamnèse sexuelle doit impérativement être complétée par un examen clinique de la région anale à l’aide d’un proctoscope, de frottis pour tests PCR et de cultures, ainsi que de sérologies et d’examens histologiques.
-
Les co-infections par différents agents pathogènes, leur extension à plusieurs territoires (oral/pharyngé, génital, anal/rectal) ne sont pas rares, ce qui doit être pris en compte lors de l’évaluation.
-
Il convient d’informer les patients individuellement des risques potentiels de transmission, de les prendre en charge et de les traiter conformément aux recommandations en vigueur (p.ex. IUSTI.org).
-
Afin d’éviter le plus précocement possible d’autres contagions, une information renforcée dispensée aux partenaires est d’une très grande importance, aux côtés du diagnostic rapide et adéquat et du traitement.
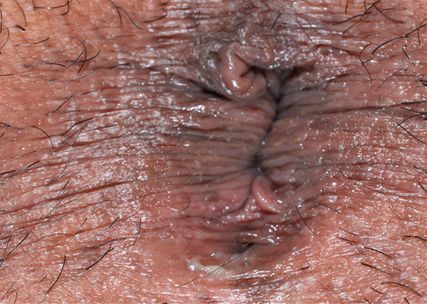
En Suisse, nous sommes confrontés depuis plus de 20 ans à un nombre croissant de maladies sexuelles, qui n’ont été freinées que temporairement pendant la pandémie de Covid-19. De nombreux agents pathogènes peuvent être à l’origine de modifications tant génitales qu’anorectales. Alors qu’il s’agit occasionnellement d’une propagation à partir d’une infection d’un territoire infecté voisin, on assiste la plupart du temps à une inoculation directe après rapport anal réceptif, souvent chez les hommes ayant des rapports sexuels avec d’autres hommes (HSH), mais également chez les femmes. En zone périanale, et parfois en zone endoanale, le tableau clinique des maladies sexuelles de la syphilis, de l’herpès, des condylomes ou du chancre mou est comparable à celui que l’on observe dans les régions génitales. Chez les patients atteints de rectite, la symptomatologie est non spécifique pour de nombreux agents pathogènes et d’intensité variable, d’où l’importante signification de l’identification de l’agent pathogène en laboratoire.
Manifestations anorectales
Les manifestations anorectales des infections sexuellement transmissibles (IST) forment un large éventail d’agents pathogènes différents, dont certains ont une préférence pour la localisation périanale, endoanale ou rectale. Sont concernés en premier lieu les HSH et les femmes hétérosexuelles qui pratiquent des rapports sexuels anaux. Une étude récente menée à Lausanne incluant environ 4000 jeunes adultes montre que 45% des femmes et 44% des hommes ont des expériences de rapports sexuels anaux et que ceux-ci gagnent en popularité. Les rapports sexuels anaux semblent directement et indirectement associés à un risque accru d’IST, puisque d’une part, l’utilisation de préservatifs y est moins fréquente qu’au cours de rapports sexuels vaginaux et que d’autre part cette pratique sexuelle est associée à une promiscuité physique plus étroite et à des contacts sexuels anonymes. Il convient également de prendre en considération, outre les transmissions génito-anales, des infections oro-anales et des infections transmises via des objets (douches anales communes, sextoys, etc).
Dans la majorité des cas, les infections anorectales sont transmises par la syphilis, les gonocoques, le HPV et la lymphogranulomatose vénérienne (lymphogranuloma venereum, LGV) (Tab. 1). Au cours des dernières décennies, les infections par Herpes simplex et les infections par des chlamydia non-LGV se sont multipliées, ainsi que les infections par des agents pathogènes qui sont typiquement transmis par des infections par frottis. Celles-ci comprennent par exemple Giardia lamblia, Entamoeba histolytica, Campylobacter, les shigelles et l’hépatite A. Tout particulièrement chez les patients immunodéprimés présentant une infection à VIH, il convient de prendre également en compte les infections fongiques (p.ex. Candida, cryptosporidies), les mycobactéries ou les virus (p.ex. le cytomégalovirus). Ce large éventail d’infections IST intestinales potentielles représente un défi de taille pour le corps médical. Les co-infections par plusieurs agents pathogènes, qui ne sont pas rares, ne doivent pas être négligées, ce qui souligne encore l’importance d’une investigation d’envergure.
Histologie et clinique
La présentation clinique varie en fonction de l’agent pathogène et de la localisation. Comme la zone périanale est recouverte par un épithélium kératinisé comprenant des annexes cutanées, la présentation clinique de la syphilis, de l’herpès, des condylomes ou d’un chancre mou par exemple, ne se distingue pas de celle observée dans les zones génitales. Le canal anal, qui s’étend au-dessus la ligne ano-cutanée (Linea anocutanea) sur environ 2cm jusqu’à la ligne pectinée (Linea dentata), est par contre tapissé d’un épithélium malpighien hautement sensible, non kératinisé. Les infections survenant dans cette localisation sont généralement très douloureuses et associées à une constipation et à un ténesme. Sur la partie proximale de la ligne pectinée, l’épithélium malpighien se fond dans l’épithélium cylindrique/prismatique très sensible à la douleur, producteur de mucus, celui du rectum. L’infection rectale mène à une rectite, caractérisée par un écoulement de mucus, parfois accompagné de saignements, et génère des douleurs relativement peu importantes si aucune infection concomitante de l’anoderme n’est présente. La ligne pectinée constitue également une délimitation du drainage lymphatique, ce qui explique pourquoi les infections rectales ne se répercutent pas dans les ganglions inguinaux et qu’il ne soit pas rare qu’elles passent donc inaperçues. On parle de rectocolite – la plupart du temps provoquée par d’autres agents pathogènes – lorsque la muqueuse à partir de l’anus est atteinte sur 15cm au maximum.
Tableaux cliniques les plus fréquents
Afin d’établir un diagnostic différentiel des IST, il convient de distinguer 3 types de manifestations anorectales: les ulcères ou les érosions, les lésions végétantes et la rectite.
Ulcérations et érosions
En premier lieu, évoquer la syphilis et l’herpès.
Syphilis
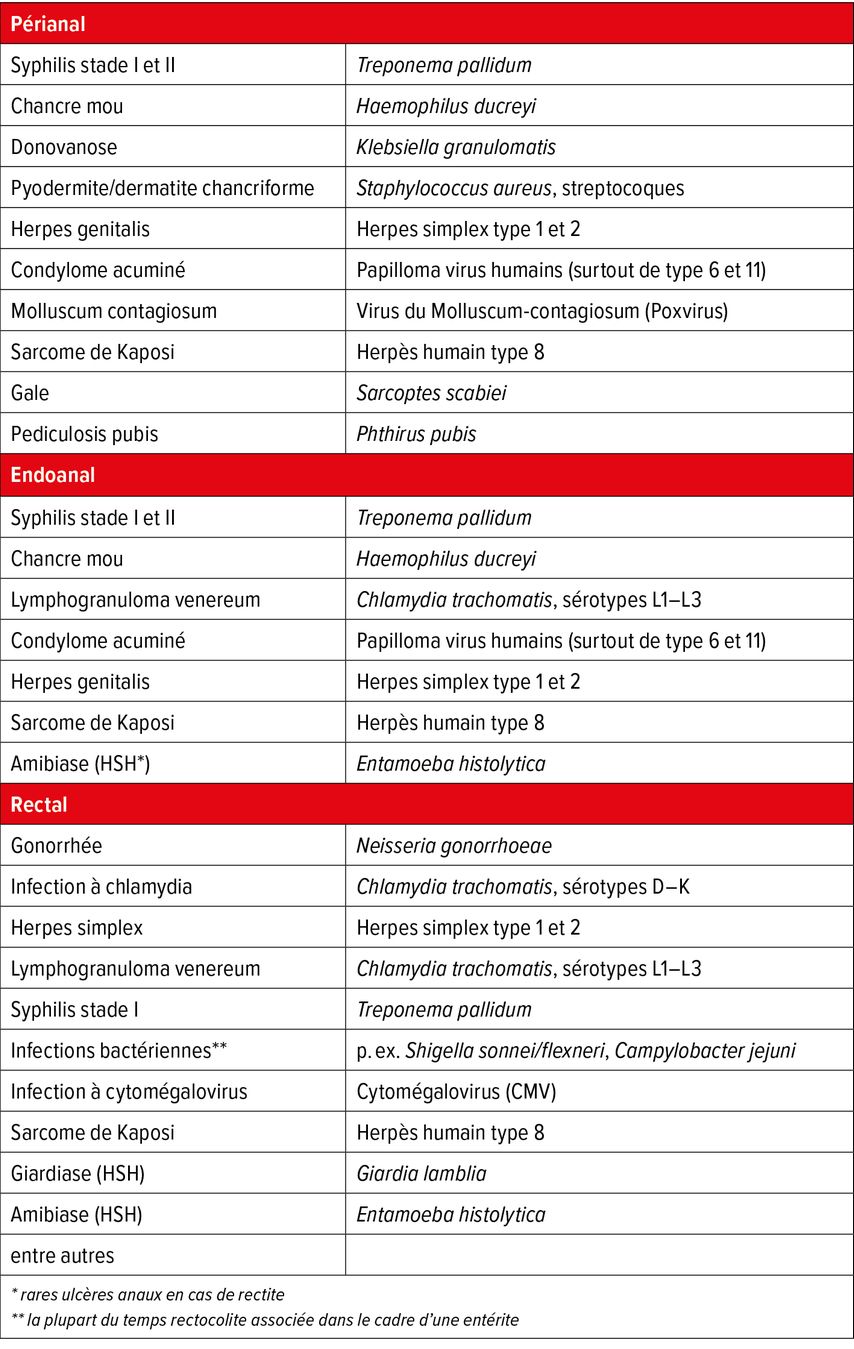
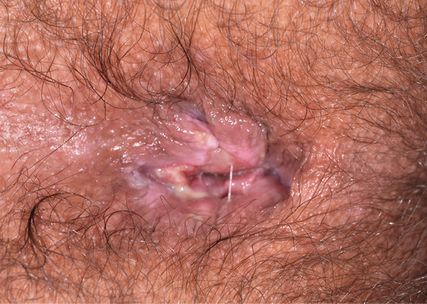
Après une période d’incubation moyenne de 3 semaines (de 9 à 90 jours), un ulcère indolore apparaît au lieu de pénétration de l’agent pathogène. Aux côtés des lésions génitales classiques, les atteintes primaires anorectales sont les plus fréquentes. Celles-ci peuvent être localisées d’une part en zone périanale à endoanale (Fig. 1), d’autre part également en zone rectale. La cause essentielle des retards de diagnostic très fréquents réside dans le fait qu’on ne suspecte pas la syphilis en cas d’atteinte primaire extragénitale, et que les présentations atypiques ne sont pas rares. À côté du tableau traditionnel à l’effet caméléon de la syphilis secondaire, le stade primaire peut, lui aussi, se présenter sous diverses manifestions. Aussi bien des atteintes primaires multiples, tels que des formes nodulaires, rhagadiformes et phagédéniques, que des ulcérations herpétiformes ont été décrites. Les lésions et les fissures nodulaires font plutôt penser à des hémorroïdes, des fissures anales ou même à des néoplasies. L’absence de tuméfaction des ganglions inguinaux et de douleur empêche le diagnostic d’atteinte primaire rectale la plupart du temps, ce qui explique que le diagnostic de syphilis, surtout chez les patients homosexuels, soit souvent seulement posé au stade II sur la base d’un exanthème. Le diagnostic clinique au stade I ne pouvant être posé de manière fiable en raison de l’importante variabilité des tableaux cliniques, il faut confirmer le diagnostic en laboratoire. Au cours de la phase précoce, l’infection peut encore se développer de manière silencieuse, et au niveau anorectal, l’étude par microscopie à fond noir est peu spécifique, d’où la signification croissante de la clarification par test PCR.
Infection à Herpes-simplex
Avec une séroprévalence en Suisse d’environ 60 à 80% pour le type I et 20% pour le type II, il s’agit d’une infection extrêmement courante, qui se déroule la plupart du temps de manière oligo- ou asymptomatique. La transmission a généralement lieu par excrétion virale qui passe inaperçue. Dans la majorité des infections anogénitales, le virus de type II est prédominant; toutefois, c’est le type I qui est le plus souvent à l’origine des primo-infections, en particulier chez les femmes jeunes et les HSH, et qui se manifeste à cette localisation au cours des récidives rares. En cas de petites bulles groupées sur un fond rouge, il n’y a pas de difficulté diagnostique, mais la présentation clinique est plurielle, et c’est pourquoi il convient d’évoquer une infection herpétique aussi en présence d’ulcères isolé, d’érosions, de fissures ou de folliculites, surtout en cas de lésions récidivantes. Parmi les causes plus rares d’ulcères périanaux ou endoanaux (Tab. 1) on note le chancre mou, la donovanose ou les infections à staphylocoques dorés résistants à la méthycilline ou les streptocoques bêta hémolytiques du groupe A, qui peuvent occasionnellement être sexuellement transmissibles. Les streptocoques se manifestent plutôt sous forme de rougeur suintante, une rougeur périanale relativement bien délimitée, tableau décrit dans la littérature sous le nom de dermatite périanale streptogène.
Lésions végétantes
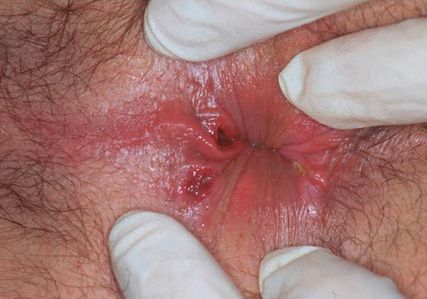
En cas de modifications croissantes, papuleuses ou sous forme de plaques, on suspecte tout particulièrement une infection à HPV, une syphilis de stade II ou – beaucoup plus rarement – des Mollusca contagiosa. L’infection à HPV, avec environ 40 sous-types sexuellement transmissibles, représente à l’échelle mondiale, la maladie sexuelle la plus fréquente et concerne jusqu’à 80% de la population sexuellement active. L’infection est cependant asymptomatique ou infraclinique la plupart du temps. Les types de HPV sont classés en Low Risk ou High Risk, en fonction de leur potentiel oncogène. Chez les HSH, c’est la zone endoanale qui est le plus concernée, avant la localisation péri-anale ou génitale; le facteur de risque le plus important connu est le nombre de partenaires sexuels. À côté des papules verruqueuses typiques (condylomes acuminés, Condylomata acuminata) ayant pour origine les types Low-Risk 6 et 11, on trouve un spectre clinique hétérogène de néoplasies intraépithéliales anales (AIN, «anal intraepithelial neoplasy») provoquées par les types high-risk (surtout 16 et 18), qui peuvent se manifester sous forme bowénoïde (Fig. 2), verruqueuse, érythroplasique ou sous forme de leucoplasie. Au stade II avancé de la syphilis, on peut être en présence de plaques suintantes confluentes intertrigineuses, en particulier en périanal et à la marge anale (Rima ani), les condylomes plans (Condylomata lata). Ils sont particulièrement riches en agents pathogènes et donc importants dans la transmission de l’agent pathogène. Plus rarement, on retrouve cette symptomatologie par dissémination directe de l’agent pathogène à partir de la lésion primitive. Il convient d’écarter les diagnostics différentiels de lésions noueuses dans un contexte de rage, et des Mollusca contagiosa.
Rectite
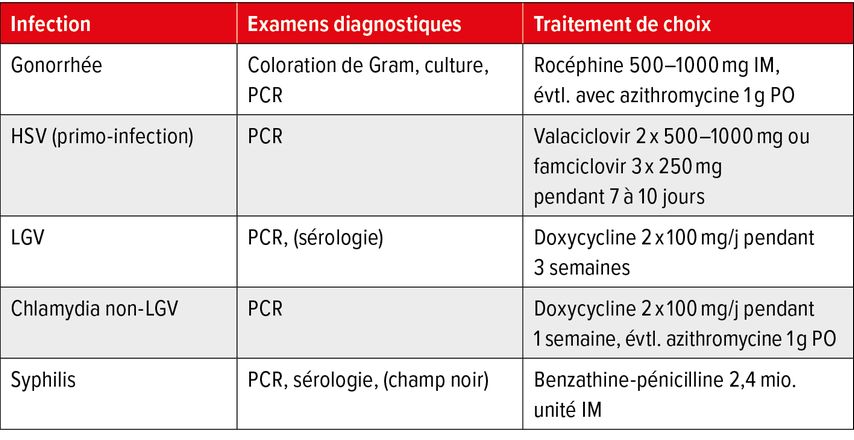
En cas de suspicion de rectite (Tab. 2), il convient toujours de conduire une anamnèse sexuelle. Après inspection de la zone anogénitale, palpation abdominale et des ganglions inguinaux, une proctoscopie est indiquée. Il convient d’exclure tout particulièrement un lymphogranulome vénérien, une infection à Herpes simplex ainsi qu’une infection gonococcique (Fig. 3) (Tab. 3).
Lymphogranulome vénérien (maladie de Nicolas-Favre)
Le tableau classique décrivant un ulcère génital éphémère et une tuméfaction prononcée consécutive des ganglions inguinaux est devenue une rareté en Europe. À la place, depuis 2003, nous sommes confrontés dans toutes les métropoles occidentales, à un syndrome anorectal d’un type nouveau, provoqué par la Chlamydia trachomatis Serovar L2b chez les hommes homosexuels souvent infectés par le VIH. Le tableau typique se compose de douleurs anorectales, ténesme et écoulement purulent à hémorragique. Le diagnostic est le plus souvent posé tardivement et il n’est pas rare que les traitements soient d’abord chirurgicaux à la suite de granulomes compliqués, de strictures et d’abcès périrectaux (Fig. 4). Après les infections à gonoccoques et à Herpès simplex, le LGV est la troisième cause de rectite chez les HSH. La manière la plus fiable d’établir le diagnostic repose sur un test PCR effectué sur un frottis rectal ou sur une biopsie pour les sérotypes spécifiques de chlamydia responsables du LGV. Le traitement de choix est la doxycycline 2x 100mg/j pendant 3 semaines.
La cause la plus fréquente de rectite sexuellement acquise est l’infection gonococcique, qui est symptomatique presque uniquement chez les HSH et qui est liée à un risque multiplié par 9 de transmission du VIH. Les troubles caractéristiques surviennent quelques jours après un rapport anal passif (Tab. 2). Sur le plan proctologique, on note la plupart du temps une muqueuse rectale discrètement hémorragique ou des sécrétions faiblement purulentes. Plus rarement, on assiste à une rectite aiguë avec œdème important et diffus de la muqueuse, ulcérations superficielles et sécrétions muqueuses purulentes. Le diagnostic est obtenu par culture – ce qui a l’avantage d’apporter en même temps une étude de résistance – ou par PCR. En cas de gonorrhée génitale chez la femme, en raison de l’anatomie, il existe jusqu’à 40% d’auto-inoculations du rectum, et celles-ci passent la plupart du temps inaperçues. Il semble aussi que la plupart des infections chez les HSH passent inaperçues. Si l’on examine uniquement une gonorrhée ou une infection à chlamydia sur le plan urogénital, plus de la moitié des infections à gonocoques et presqu’un quart des infections à chlamydia sont manquées, c’est pourquoi un frottis anal/rectal ou oral/pharyngé doit être pratiqué, la meilleure manière étant de le faire par Pooling, afin d’en réduire les coûts. Le diagnostic et le traitement des rectites sexuellement acquises sont énumérés dans le tableau 3.
Les formes particulièrement douloureuses doivent évoquer un Herpes simplex. En plus d’une primo-infection rectale syphilitique, d’autres bactéries, des parasites et surtout des formes non infectieuses, telles que des maladies inflammatoires de l’intestin, doivent être écartés à titre de diagnostic différentiel. L’importance du Mycoplasma genitalium dans la rectite n’a pas pu être évaluée de manière concluante pendant longtemps. Les directives actuelles recommandent toutefois de rechercher cet agent pathogène également en cas de rectite.
Littérature:
auprès de l’auteur
Das könnte Sie auch interessieren:
L’asthme et le rythme circadien
Le rythme circadien ne joue pas seulement un rôle important dans le sommeil, il a également une influence considérable sur les crises d’asthme et la fonction pulmonaire. Le ciblage ...
Technologies avancées et existantes dans la gestion du diabète
Même si le terme «traitement» est compris dans le nom de la conférence, la 18th International Conference on Advanced Technologies & Treatments for Diabetes (ATTD) constitue le rendez- ...
Les défis du diabète de type 1
Dans le cas du diabète de type 1, surtout s’il ne se déclare qu’à l’âge adulte, la pose du diagnostic peut déjà constituer un défi. Le risque d’hypoglycémie, qu’il faut minimiser, et le ...