Covid-19 et Covid long en cas de maladies métaboliques
Auteurs:
Dre Charlotte Steenblock
Prof. Dr méd. Stefan R. Bornstein
Medizinische Klinik und Poliklinik III
Universitätsklinikum Carl Gustav Carus
Technische Universität Dresden
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Les personnes atteintes de maladies métaboliques telles que l’obésité, l’hypertension, la stéatose hépatique non alcoolique et le diabète présentent un risque plus élevé de maladies à Covid-19 sévère et un taux de mortalité supérieur à celui des personnes ne présentant pas ces comorbidités. En outre, les patients souffrant de ces maladies concomitantes semblent également être plus souvent touchés par le Covid long, les infections de percée par le SARS-CoV-2 et les réinfections.
Jusqu’à 50% des personnes décédées du Covid-19 présentaient des maladies métaboliques telles que le diabète et l’obésité.1 Ces dernières constituent donc l’un des principaux facteurs de risque d’évolution sévère, voire fatale et représentent un problème majeur à l’échelle mondiale. La prévalence mondiale du diabète a été estimée à 537 millions de personnes atteintes en 2021, elle devrait augmenter jusqu’à 643 millions en 2030 et 783 millions en 2045.2 On observe une tendance similaire pour l’obésité. L’OMS estime qu’environ 40% de la population mondiale était en surpoids ou obèse en 2016, et ce chiffre ne cesse d’augmenter. L’obésité atteint des proportions pandémiques, comme cela a été observé pour le diabète.3 En plus des maladies de forme aiguë, les personnes souffrant de maladies métaboliques semblent être plus vulnérables au Covid long, aux infections de percée vaccinale et aux réinfections.
Maladies métaboliques – risque accru d’évolution sévère de l’infection
Les patients atteints de maladies métaboliques présentent souvent une inflammation chronique infraclinique de bas grade. Elle se traduit par une diminution des cytokines anti-inflammatoires et une augmentation de l’expression des cytokines pro-inflammatoires (TNF-α, IL-6 et IL-1β). La synergie entre le Covid-19 et les maladies métaboliques peut renforcer davantage cette réponse inflammatoire et contribuer à une maladie de forme critique.4
Sur le plan physiopathologique, les organes concernés, tels que le pancréas, peuvent être endommagés directement ou indirectement par l’infection virale. Nous, ainsi que d’autres, avons montré que le SARS-CoV-2 est capable d’infecter directement les cellules β pancréatiques productrices d’insuline.5–8 Nous avons également observé une infiltration par des cellules immunitaires et les signes d’une certaine forme de mort cellulaire, appelée nécroptose, dans le pancréas de patients atteints du Covid-19.7,8 Cela pourrait signifier qu’une infection des cellules β par le SARS-CoV-2 peut altérer directement ou indirectement leur fonction. Ces résultats ont été confirmés par une étude récente des Centers for Disease Control and Prevention (CDC) américains, laquelle a estimé que le risque de diabète nouvellement diagnostiqué chez les adolescents était plus de deux fois supérieur à celui des adolescents ne présentant aucune infection par le SARS-CoV-2 ou présentant d’autres infections respiratoires.9 Une étude similaire menée sur 600055 participants a révélé un risque accru de diabète de type 2 nouvellement diagnostiqué après le Covid-19, lequel risque était plus élevé après une maladie à Covid-19 modérée/sévère qu’après des symptômes légers.10
De nouvelles complications ont souvent été observées chez les patients présentant un diabète préexistant et étant atteints du Covid-19.11 Les données du DPV (registre allemand de suivi prospectif du diabète), un registre national couvrant plus de 90% des patients pédiatriques atteints de diabète de type 1, montrent une augmentation significative de l’acidocétose diabétique et de l’acidocétose sévère lors du diagnostic du diabète, en particulier chez les enfants âgés de moins de 6 ans pendant la pandémie de Covid-19.12 Il convient de noter que des effets indirects, tels que des changements dans le comportement des parents et l’accès aux soins de santé, pourraient également avoir eu un impact sur l’augmentation du nombre de nouveaux cas de diabète de type1 chez les enfants.13 De plus en plus de faits attestent cependant que le Covid-19 est une cause ou un élément déclencheur des nouveaux cas de diabète.14 Des cas individuels de diabète nouvellement survenus ont également été démontrés chez les adultes et une détérioration du contrôle de la glycémie a été documentée chez environ 10% des patients.15 Nous sommes en train d’étudier de manière systématique dans le registre international CoviDIAB si cet état est permanent ou temporaire.16
Covid long et diabète
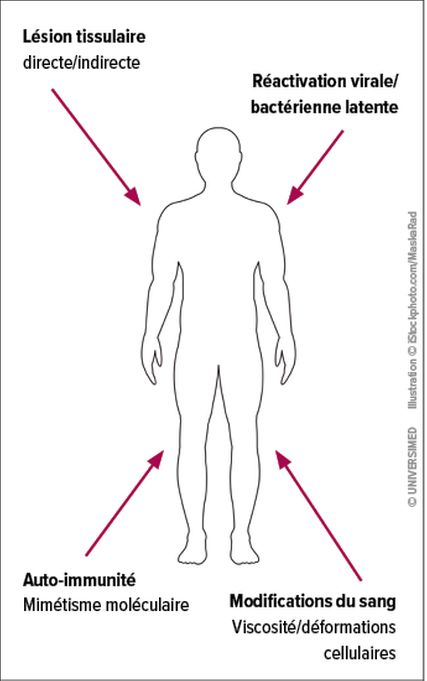
Conformément aux dernières directives de l’AWMF (Association des sociétés médicales scientifiques), les séquelles suivant la phase aiguë du SARS-CoV-2, également connues sous le nom d’affection post-Covid-19 ou de Covid long, sont définies comme la persistance des symptômes ou l’apparition de nouveaux symptômes après une infection aiguë par le SARS-CoV-2 pendant plus de 4 semaines après le premier test PCR. Le Covid long est défini comme la persistance des symptômes pendant plus de 12 semaines.17 Ces derniers incluent fatigue persistante, myalgies diffuses, symptômes dépressifs, sommeil nonréparateur, troubles du système immunitaire, hématologique, pulmonaire, cardiovasculaire, gastro-intestinal, hépatique, rénal, musculo-squelettique et nerveux, ainsi que dépression et anxiété.18 De plus en plus d’études mettent en évidence des anomalies métaboliques, telles que la dyslipidémie, et des maladies cardiovasculaires, et indiquent un métabolisme anormal du glucose avec insulinorésistance et hyperglycémie, et un diabète après une infection par le SARS-CoV-2.19,20 Les mécanismes moléculaires exacts à l’origine des symptômes de Covid long ne sont pas encore clairs, mais il est fort probable qu’ils soient très hétérogènes (Fig. 1). Ils pourraient avoir des effets directs ou indirects dus à l’infection par le SARS-CoV-2.21 L’auto-immunité induite par la cible des auto-antigènes suite à une altération de la réponse des cellules T régulatrices ou le mimétisme moléculaire pourraient constituer d’autres explications aux symptômes de Covid long. Un autre mécanisme proposé pour les symptômes persistants est la réactivation de virus latents dans l’organisme.22 Une infection par le Covid-19 a également provoqué des anomalies rhéologiques, telles que la viscosité sanguine et la déformation des globules rouges.23,24 Les différents processus ne s’excluent pas mutuellement et peuvent même se combiner.22
Outre l’infection et l’inflammation en tant qu’éléments déclencheurs des troubles métaboliques, il convient de noter que l’administration de stéroïdes, notamment de glucocorticoïdes, peut aussi contribuer au développement de troubles métaboliques dans la phase de Covid long. La quasi-totalité des patients présentant une évolution sévère de la maladie à Covid-19 reçoivent des glucocorticoïdes sous forme de dexaméthasone ou d’hydrocortisone, et plusieurs patients présentant des lésions à long terme du parenchyme pulmonaire continuent de recevoir des glucocorticoïdes pendant une période prolongée.25 Il n’est donc pas surprenant d’observer une détérioration du métabolisme et un diabète lié aux stéroïdes chez ces patients. L’arrêt soudain des stéroïdes après plusieurs semaines d’utilisation intensive entraîne parfois une insuffisance surrénale iatrogène induite par les stéroïdes. Dans le cas d’un contrôle inadéquat du traitement par les glucocorticoïdes et d’un sevrage non progressif, on suppose une suppression à long terme de l’axe hypothalamo-hypophyso-surrénalien. Cette dernière peut provoquer des symptômes similaires à ceux du Covid long, tels que fatigue extrême, épuisement, dérèglement de la pression artérielle et dépression.26,27
Infections de percée et réinfections
Malgré un schéma vaccinal complet, le nombre d’infections de percée et de réinfections par le SARS-CoV-2 est très élevé. Les patients concernés présentent généralement des symptômes légers. Toutefois, les patients vaccinés développant des symptômes sévères du Covid-19 sont souvent plus âgés et présentent généralement des maladies préexistantes, telles qu’une hypertension, un diabète, une insuffisance cardiaque et une maladie rénale chronique.28–30 Dans la mesure où les patients atteints de diabète et de maladies métaboliques semblent à nouveau être le groupe le plus vulnérable et le plus susceptible de présenter des symptômes sévères malgré la vaccination, il convient d’insister en priorité sur la nécessité d’un contrôle adéquat de la glycémie et de la pression artérielle dans la population âgée, même après un schéma vaccinal complet.
Conclusion pour l’avenir
Lors de la pandémie, les personnes souffrant de maladies métaboliques, un groupe à haut risque d’infection sévère par le Covid-19, ont dû faire face à des défis uniques. L’importance du sport et d’une alimentation saine pour les personnes atteintes de diabète dans l’optimisation du contrôle de leur diabète est donc de plus en plus soulignée. Il est également important de développer des stratégies médicales comme psychologiques pour un traitement approprié. Pour mieux comprendre le cercle vicieux de l’infection par le SARS-CoV-2 transmissible d’une part et des maladies métaboliques non transmissibles d’autre part, il est urgent d’étudier les causes et les mécanismes exacts de la pathogenèse ainsi que des éléments pathologiques afin de trouver des solutions rationnelles, préventives et thérapeutiques.
Littérature:
1 Thakur B et al.: Sci Rep 2021; 11: 8562 2 International Diabetes Federation: IDF Diabetes Atlas. https://diabetesatlas.org ; letzter Aufruf 21.10.2022 3 WHO: Obesity and overweight. https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight ; letzter Aufruf 21.10.2022 4 Bornstein SR et al.: Nat Metab 2021; 3: 289-92 5 Muller JA et al.: Nat Metab 2021; 3: 149-65 6 Qadir MMF et al.: JCI Insight 2021; 6: e151551 7 Steenblock C et al.: Nat Commun 2021; 12: 3534 8 Zinserling VA et al.: IDCases 2021; 26: e01328 9 Barrett CE et al.: MMWR Morb Mortal Wkly Rep 2022; 14: 71; 59-65 10 Birabaharan M et al.: Diabetes Obes Metab 2022; 24: 1176-9 11 Steenblock C et al.: Lancet Diabetes Endocrinol 2021; 9: 786-98 12 Kamrath C et al.: JAMA 2020; 324: 801-4 13 Salmi H et al.: Arch Dis Child 2022; 107: 180-5 14 Khunti K et al.: Diabetes Care 2021; 44: 2645-55 15 Maestre-Muniz MM et al.: J Clin Med 2021; 10: 2945 16 Rubino F et al.: N Engl J Med 2020; 383: 789-90 17 Koczulla AR et al.: AWMF-S1-Leitlinie Long/Post-COVID. https://www.awmf.org ; letzter Aufruf 21.10.2022 18 Huang L et al.: Lancet Respir Med 2022; 10: 863-76 19 Pavli A et al.: Arch Med Res 2021; 52; 575-81 20 Tabacof L et al.: Am J Phys Med Rehabil 2022; 101: 48-52 21 Bornstein SR et al.: Horm Metab Res 2022; 54: 562-6 22 Choutka J et al.: Nat Med 2022; 28: 911-23 23 Joob B, Wiwanitkit V: Am J Blood Res 2021; 11: 93-5 24 Kubánková M et al.: Biophys J 2021; 120: 2838-47 25 Steenblock C et al.: Horm Metab Res 2022; 54: 496-502 26 Kanczkowski W et al.: Nat Rev Endocrinol 2022; 18: 451-2 27 Steenblock C et al.: Discov Ment Health 2022; 2: 5 28 Brosh-Nissimov T et al.: Clin Microbiol Infect 2021; 27: 1652-7 29 Juthani PV et al.: Lancet Infect Dis 2021; 21: 1485-6 30 Marfella R et al.: Nat Commun 2022; 13: 2318
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...