Le point actuel sur le prolapsus des organes pelviens de la femme
Auteurs:
Alain P. Bourcier1, Pr Pierre Marès2, Pr François Haab4, Dr Jean C. Juras4
1 Centre d’Imagerie Médicale Juras, Unité d’urodynamique, Paris
2 Service Gynécologie-Obstétrique au CHU Caremeau, Nîmes
3 American Hospital of Paris, Department of Urology, Paris
4 Centre d’Imagerie Médicale Juras, Paris
Auteur correspondant:
Alain P. Bourcier
E-mail: alain.bourcier@netplus.ch
Le prolapsus des organes pelviens correspond à la traduction de ce que les sociétés savantes internationales appellent «pelvic organ prolapse» (POP) qui est le plus souvent décrit en France sous des termes différents. On parle de prolapus génital, prolapsus génito-urinaire, prolapsus pelvi-périnéal et pour nos patientes par «descentes d’organes». En raison du vieillissement de la population, il y a un nombre croissant de femmes avec POP. Ceci est combiné avec des facteurs liés au mode de vie (phénotypiques) qui contribuent à son apparition (âge, indice de masse corporelle, accouchement, tabagisme, entre autres) et des facteurs génétiques, tels qu’une dégradation accrue du collagène ou des niveaux accrus d’enzymes protéolytiques (par exemple, syndrome d’Ehlers-Danlos).
Prévalence, physiopathologie, symptomatologie
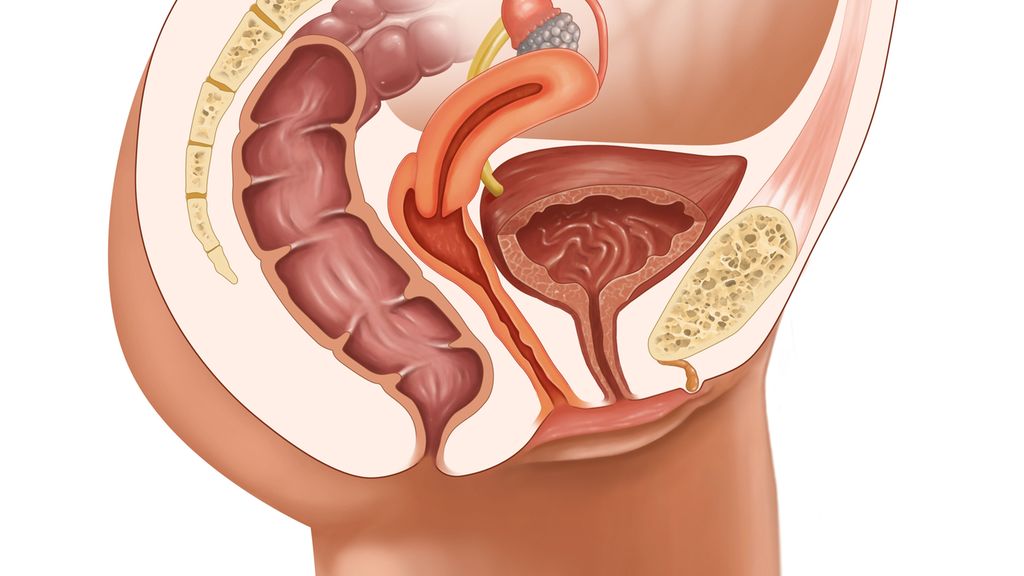
Les prolapsus génitaux concernent environ la moitié des femmes qui ont accouché mais ne sont symptomatiques que dans 10 à 20% des cas.1 Dans une population de femmes ménopausées, la prévalence s’élève à plus de 41% chez les femmes avec un utérus en place et plus de 38% après hystérectomie, certaines patientes ayant été opérées d’une hystérectomie dans le cadre d’un prolapsus.2 En tant que composante du dysfonctionnement du plancher pelvien, le POP, qui est un problème de santé courant affecte environ 30% des femmes âgées de 20 à 59 ans et plus de la moitié de femmes de plus de 50 ans consultant en gynécologie et représente la chirurgie la plus courante après hystérectomie.3 Le risque à vie d’une femme pour une chirurgie POP est estimé à 19% et le risque de ré-opération même avec une chirurgie appropriée est d’environ 30%.4 Le POP est une entité anatomo-clinique due à la défaillance des systèmes de soutènement et de suspension des organes pelviens, qui font issue à travers l’orifice vulvo-génital. Les formes anatomiques sont donc variées, associant diversement le prolapsus de l’étage antérieur (cystocèle, urétrocèle); de l’étage moyen (hystérocèle, trachélocèle et fond vaginal); de l’étage postérieur (rectocèle, entérocèle); la rectocèle doit être distinguée du prolapsus rectal interne ou extériorisé à travers l’orifice anal qui peut être y associé.
Bien que les POP entraînent rarement la mortalité en clinique, les symptômes des systèmes urogénital et gastro-intestinal peuvent être plutôt gênants pour les patientes et réduire considérablement leur qualité de vie. Le POP a une étiologie multifactorielle et est causée,5–7 par une combinaison de facteurs physiologiques, anatomiques, reproductifs, génétiques mais aussi liés au mode de vie qui contribuent au dysfonctionnement du plancher pelvien. Il existe de nombreux facteurs de risque, parmi ceux-ci, on peut identifier: facteurs génétiques (nulliparité, femmes très jeunes); différences raciales (plus dans la race blanche); altération du tissu conjonctif (syndrome de Marfan, d’Ehlers-Danlos); hyperlaxité articulo-ligamentaire (syndrome de relâchement périnéal chez les jeunes femmes nullipares); grossesse (effet myorelaxant de la relaxine); accouchement (déchirure du périnée, forceps, poids élevé du nouveau-né, lésion du nerf pudendal); surcharge pondérale et obésité (IMC >30kg/m2); antécédents de chirurgie pelvienne (récidive, hystérectomie totale); ménopause et vieillissement (baisse du taux d’œstrogènes, carences nutritionnelles); hyperpression abdominale répétée (port fréquent de charges lourdes, pratique sportive intense, toux chronique ou encore constipation chronique). Ces facteurs de risque multiples ne sont pas modifiables (prédisposition) ou peuvent être en partie prévenus (facteurs liés à l’hygiène de vie et à l’environnement). Ainsi les troubles de la statique pelvienne résultent à des degrés variables de: modification de la résultante de la pression abdominale sur le plancher pelvien; dégradation du système de collage conjonctif de soutien; atteinte musculo-aponévrotique du périnée.
En pratique clinique, les femmes présentent souvent une intrication complexe de symptômes associant troubles urinaires et ano-rectaux. Il apparaît que les patientes présentant un stade avancé ont moins de signes d’incontinence urinaire d’effort (IUE) mais plus de signes d’hyperactivité vésicale (HAV) et de troubles mictionnels: l’IUE est seulement en corrélation avec un stade modéré de POP.8
À ces variétés anatomiques se superposent sans parallélisme des troubles fonctionnels divers, spécifiques ou non, qui sont le motif de la consultation. Les symptômes de POP peuvent apparaître progressivement et peuvent ne pas être remarqués au début. Un professionnel de santé peut découvrir un prolapsus lors d’un examen physique alors que la femme ne se plaint d’aucun signe (prolapsus asymptomatique). Tous les intermédiaires s’observent entre l’anomalie anatomique mineure (non invalidante ou associée à des signes fonctionnels non liés au prolapsus) et le prolapsus total extériorisé.
Une variété de symptômes peut être présents, notamment: sensation de pression pelvienne ou de lourdeur vaginale; protrusion vaginale anormale (renflement décrite comme une boule); dysurie (troubles mictionnels intermittents); troubles de l’exonération (manœuvre digitale); troubles urinaires (alternance d’HAV et d’IUE); lombalgies basses; douleur avec prolapsus extériorisé (augmentation en position debout prolongée ou en fin de journée); problèmes d’insertion de tampons ou d’applicateurs.
Les grands tableaux symptômatiques devant être recherchés chez une patiente consultant pour un prolapsus génital sont par ordre de fréquence:
-
des troubles urinaires: IUE; HAV; dysurie; pollakiurie diurne (>8 mictions/jour); nycturie (>2 mictions/nuit; incontinence lors des rapports sexuels; infections urinaires à répétition;
-
des troubles génito-sexuels: protrusion vaginale (boule intra-vaginale); pesanteur pelvienne ou vaginale; irritation de la muqueuse vaginale avec petits saignements, voire ulcérations; gêne ou appréhension lors des rapports sexuels; dyspareunies; manœuvres intra-vaginales facilitant la miction ou la défécation; sensation de béance vulvaire (hyposensiblité lors des rapports sexuels, gaz vaginaux, rétention d’eau dans le vagin);
des troubles digestifs et ano-rectaux: incontinence anale; impériosités défécatoires; constipation terminale (dyschésie); prolapsus rectal extériorisé.
Tout ou partie de ces symptômes peuvent être une indication pour la chirurgie malgré le fait qu’il existe peu de données corrélant ces symptômes avec les signes anatomiques.
Examen clinique et investigations complémentaires
C’est toujours un interrogatoire assez long qui permet de mieux comprendre la plainte de la patiente dans ses différentes dimensions et d’orienter l’examen physique. C’est en effet la concordance entre les données de l’interrogatoire et de l’examen qui permettra d’établir un diagnostic clinique solide. Il est préférable d’examiner les femmes avec une vessie correctement remplie pour dépister une IUE associée, voire une IUE masquée par le prolapsus. L’examen se fait en position gynécologique en demandant à la patiente de pousser vers le périnée, afin de constater le prolapsus et son importance en utilisant un hémi-spéculum pour refouler les parois vaginales. Un toucher bidigital (intra-rectal et intra-vaginal) permet parfois de différencier une entérocèle, d’une rectocèle (les deux pouvant s’associer). Le spéculum complet permet d’identifier le col utérin ou le fond vaginal et d’apprécier sa descente lors d’un effort de poussée. Il est recommandé d’examiner la patiente en position debout en cas de mauvaise objectivation des compartiments prolabés. On peut ainsi décrire le prolapsus en stades et deux classifications sont le plus couramment utilisées, celle de Baden et Walker la plus courante et la classification POPQ9 qui émane de l’International Continence Society qui définit des points intra-vaginaux au niveau des parois antérieure, moyenne et postérieure pour décrire le prolapsus. Le testing du périnée fait partie de l’examen clinique qui consiste par un toucher vaginal et un toucher rectal, d’apprécier le tonus et la force de contraction des muscles périnéaux.
Si le prolapsus génito-urinaire n’est pas symptomatique, il n’est pas nécessaire de faire des investigations complémentaires.10–12
Les examens complémentaires sont toujours prescrits si un traitement chirurgical du POP est nécessaire: un examen cytobactériologique des urines en cas de suspicion d’infection urinaire ou d’infections récidivantes; une échographie abdominopelvienne pour visualiser les organes génitaux (ovaires et utérus) et urinaires; un bilan urodynamique pour rechercher une IUE associée ou dépister une IUE masquée et objectiver une HAV; une échographie vésicale et rénale en cas de suspicion d’anomalie au niveau rénal, éventuelles masses anormales, une hématurie; une IRM pelvienne dynamique qui explore les organes du petit bassin (vessie, utérus, vagin, rectum) au repos et lors de mouvements de poussée sans évacuation du rectum puis avec évacuation; la colpocystodéfécographie dynamique comporte deux phases: cystographie rétrograde dynamique voire mictionnelle et une défécographie obtenue par opacification vaginale, rectale et de l’intestin grêle. L’examen a l’avantage d’être réalisé en position assise plus physiologique pour obtenir une défécation, mais elle nécessite l’opacification des organes pelvien; le colpocystogramme, radiographie des organes pelviens avec injection de produit de contraste garde encore sa place pour certains praticiens car il s’agit de la seule imagerie en position debout. Toutefois, il n’existe actuellement aucun consensus concernant les modalités de procédure et d’interprétation de l’IRM dans cette indication. Il n’y a plus de consensus concernant le «Gold standard» clinique à utiliser pour les comparaisons clinico-radiologiques.
Un diagnostic différentiel permet de ne pas passer à côté d’une autre pathologie telle que: un prolapsus rectal qui est une protrusion du conduit digestif dans le canal anal qui s’extériorise par l’anus; des tumeurs de la paroi vaginale antérieure (kystes, fibromes, diverticules de l’urètre, fibromes du col utérin); un allongement hypertrophique du col utérin mais le corps de l’utérus est en place alors que le col utérin affleure la vulve; une caroncule urétrale qui est une lésion exophytique du méat urétral qui s’observe surtout chez la femme ménopausée. Les progrès récents dans l’évaluation des femmes souffrant de dysfonctionnement du plancher pelvien ont amélioré la précision du diagnostic et, avec le développement et l’utilisation de résultats validés rapportés par les patients, ont amélioré la mesure des résultats importants pour les patients.13
Quelle prise en charge thérapeutique?
La qualité de vie est affectée par le POP, dont la prévalence augmente en raison de la croissance constante de la population âgée mais cependant force est de constater que de jeunes femmes voire nullipares consultent de plus en plus souvent. À mesure que les options de traitement du prolapsus s’étendent pour inclure des choix plus conservateurs, une plus grande sensibilisation et une meilleure éducation sont nécessaires parmi les femmes et les professionnels de santé à ce sujet en tant que traitement de première ligne et mesure préventive. Le traitement du POP implique généralement une prise en charge conservatrice et/ou une intervention chirurgicale.
Il existe donc plusieurs options de traitement disponibles pour le POP: le traitement conservateur et la chirurgie. Le plus approprié dépendra de la gravité des symptômes, le stade du prolapsus, l’âge et l’état de santé, le désir ou pas d’avoir des enfants à l’avenir. Il est nécessaire de proposer à la patiente les diverses options et de lui expliquer les avantages et les risques possibles de chaque option. Nous donnons ci-après ce qui a été rapporté dans la littérature médicale pour proposer dans une dernière partie ce que notre expérience nous a amené à proposer à nos patientes.
Traitement conservateur14–21
Le traitement conservateur est défini comme toute thérapeutique qui ne concerne pas le traitement médical ou la chirurgie. Depuis 1980 où la rééducation fût introduite en France et prise en charge par la sécurité sociale en 1985, elle a porté des appellations diverses telles que rééducation périnéale, rééducation uro-gynécologique, rééducation périnéo-sphinctérienne, rééducation uro-gynécologique et rééducation pelvi-périnéale. Dans les pays anglo-saxons, ce type de rééducation est nommé «pelvic floor rehabilitation»). Elle repose sur un certain nombre de techniques.
Modifications du mode de vie et rééducation comportementale
Si le prolapsus est de stade 1, des changements de style de vie peuvent aider et empêcher l’aggravation du prolapsus. La prise en charge comprend l’éducation de la patiente par modification de certains facteurs: surcharge pondérale, tabagisme, toux chronique, port de charges lourdes, activités sportives régulières, correction des anomalies de comportements urinaires et/ou défécatoires.
Thérapies manuelles
Elles sont des méthodes classiques de rééducation en pelvi-périnéologie. Cela peut inclure des techniques vaginales ou rectales internes et/ou des techniques externes pour traiter les muscles, ligaments, fascias, tendons, et articulations. La massothérapie et les techniques de compression manuelle technique sont surtout recommandées dans les diverses douleurs périnéales, pouvant être assocciées au POP.
Exercices de renforcement du plancher pelvien
La rééducation manuelle, largement dispensée en France en comparaison des autres pays se fait sous contrôle d’un thérapeute et propose plusieurs types d’exercices volontaires. Ces exercices périnéaux permettent de renforcer l’action de support viscéral pelvien des faisceaux pubo-coccygiens et d’améliorer le système résistif du canal anal.
Exercices de Kegel
L’entraînement personnel du plancher pelvien, plus répandu dans les autres pays est connu sous le terme de «Kegel exercises». Ils sont pratiqués par la patiente seule, une fois que le thérapeute est assuré qu’elle a pris conscience de la localisation du périnée et lui permet donc intégrer ses exercices à sa routine quotidienne. La spécificité est particulièrement importante dans le cas des muscles pelviens car 30% environ des femmes ont des difficultés à effectuer une contraction correcte au cours d’une première tentative. Aussi, il est important que les exercices de renforcement soient conduits par un instructeur spécialisé; en effet, celui-ci permet leur réalisation correcte et entretient la motivation de la patiente qui, ainsi, n’abandonne pas le programme d’exercices.
Autres méthodes de renforcement
Elles sont dérivées du Pilates et du Core-training qui renforcent les muscles profonds du tronc, des abdominaux et du plancher pelvien et assurent le maintien postural. La durée du réentrainement musculaire doit au minimum être de 3 mois, ce qui peut expliquer le manque de motivation des patientes si un suivi n’est pas instauré.
Stimulation électrique périnéale
Des courants électriques sont utilisés pour stimuler la contraction musculaire généralement par le biais d’une activation des nerfs pudendaux, aussi son efficacité repose sur l’intégrité de l’innervation des muscles du plancher pelvien. Après déchirures consécutives à un accouchement ou après une chirurgie uro-gynécologique, une intervention pour une sciatique, etc. les nerfs peuvent être endommagés temporairement ou définitivement. L’électrostimulation du plancher pelvien provoque une contraction des muscles élévateurs de l’anus, ainsi que du sphincter de l’anus. L’ensemble des appareils utilisés répondent à des critères techniques particuliers pour traiter cette pathologie. Il existe de très nombreuses sondes, disponibles sur le marché mais une évaluation précise des différences anatomiques individuelles permet au thérapeute spécialisé de choisir les sondes appropriées pour obtenir les meilleurs résultats. D’autres possibilités de stimulation sont également possibles sans sondes endo-cavitaires: cuissières ou short avec quatre électrodes collées sur les fessiers ou encore électrodes externes collées sur le périnée. Une autre technique de stimulation, venant des USA il y a une vingtaine d’années, est répandue dans de nombreux pays (USA, Japon, Corée, Allemagne) et semble avoir un regain d’intérêt récemment. Elle s’appelle la stimulation magnétique mais est plus connue sous le nom de «fauteuil de stimulation». Elle produit un champ magnétique variable dans le temps hautement dirigé pour pénétrer profondément dans le périnée. Elle ne nécessite pas de sonde, de préparation cutanée, ni de contact physique ou électrique avec la surface cutanée. La patiente, complètement vêtue, est assise sur un fauteuil contenant un électro-aimant contrôlé par une alimentation extérieure.
Biofeedback
Il consiste en un rétro-contrôle qui recourt à des instruments pour détecter, mesurer et amplifier des réponses physiologiques internes dans le but d’apporter au sujet une prise de conscience et un contrôle volontaire de ces réponses. Il a recours à un enregistrement par pression ou par enregistrement électrique (sondes intra-vaginal ou intra-rectal ou électrodes collées). Des enregistrements permettent d’objectiver les différentes étapes de la rééducation en fournissant des tracés sur: la prise de conscience; le renforcement musculaire; la contraction réflexe avec apprentissage du verrouillage périnéal à l’effort; les automatismes dans les activités courantes.
Autres thérapeutiques
-
Ceinture de support pelvien: Il existe sur le marché très peu de ceintures de soutien pelvien pour les femmes ayant un POP. Il s’agit d’une attelle pelvienne de soutien, efficace et confortable. Elle est discrète et non visible à travers les vêtements, et qui permet de faire de longues marches sans ressentir la pression du prolapsus. 100% en néoprène durable, soulage également les douleurs du dos et du plancher pelvien.
-
Pessaire vaginal: Généralement, le pessaire est fabriqué en caoutchouc, latex ou silicone. Il est étudié de manière à éviter tout risque de pliure ou d’expulsion une fois inséré à l’intérieur du vagin. Différents types (cube perforé, anneau Donut, tamis, Gelhorn, etc.) existent et sont adaptées à la morphologie de chaque femme. Il doit être enlevé, nettoyé et remplacé régulièrement. Aussi, la pose d’un pessaire demande quelques précautions que seul un professionnel de santé est à même de respecter. Généralement, le pessaire se retire le soir avant le coucher, de manière à ménager les muqueuses vaginales. Il est nécessaire de bénéficier d’un suivi médical qui comprend des visites de contrôle une fois par mois en moyenne. Les pessaires vaginaux peuvent occasionnellement provoquer un écoulement vaginal malodorant, une irritation, des saignements, démasquer une incontinence urinaire, rarement des plaies à l’intérieur du vagin, et une interférence dans les rapports sexuels. Ces effets secondaires peuvent généralement être traités.
-
Auto-rééducation à domicile: Il est également possible de pratiquer des séances de rééducation à domicile. L’avis d’un thérapeute est conseillé avant l’usage d’un appareil d’auto-rééducation. Ce type de rééducation à domicile se fait seule à l’aide d’un appareil d’électrostimulation. L’électro stimulateur est plus petit, plus simple d’utilisation, plus mobile, mais moins performant que pour ceux utilisés par les professionnels de santé. Il existe également une auto-rééducation à domicile avec des appareils de biofeedback qui peuvent même couplés à une électrostimulation.
-
Rééducation post-opératoire: La kinésithérapie ou physiothérapie post-opératoire en chirurgie uro-gynécologique a pour but d’améliorer la récupération et la reprise d’autonomie. La rééducation périnéale post-opératoire est actuellement une approche moderne qui est réalisée par notre équipe depuis quatre ans. Elle consiste en une prise en charge globale et personnalisée de la patiente. Elle permet à la patiente de récupérer plus rapidement après une intervention chirurgicale et tend à diminuer le risque de complication, elle favorise le retour aux activités quotidiennes du patient et la reprise d’une activité sportive sous contrôle.
Généralités sur la prise en charge chirurgicale du POP 22–28
En 20 ans, la prise en charge du POP s’est énormément modifiée. Depuis 15 ans, en effet, il y avait une dynamique particulièrement importante, au niveau de la technique chirurgicale, associée à un foisonnement d’innovations technologiques. En particulier, on se trouvait, pour la voie basse, avec une évolution des prothèses, mais aussi des techniques qui permettaient de faciliter l’utilisation de ces prothèses et de donner des résultats qui paraissaient beaucoup plus intéressants que par le passé. Pour les voies hautes, l’évolution des techniques cœlioscopiques et des prothèses avait énormément évolué avec les techniques endoscopiques et en particulier, la chirurgie robotisée. En fait, depuis cinq années environ, on se trouve confronté à un ralentissement majeur, lié aux réactions des associations d’usagers au regard de complications liées à l’utilisation des prothèses, par voie basse ou par voie haute, en particulier dans le cadre de douleurs post-opératoires en négligeant par ailleurs, tous les points positifs qu’avaient pu apporter ces différentes solutions.
La chirurgie du POP est avant tout une chirurgie fonctionnelle pour laquelle, une approche spécifique, type balance bénéfices/risques est importante par rapport aux handicaps liés aux symptômes, que ce soit à type de pesanteur, de gêne ou d’inconfort. Le risque d’échec de la chirurgie, le risque de pathologies secondaires ou révélées, le risque de complications post-opératoires telles que, extériorisation de la prothèse, récidive du prolapsus, apparition de douleurs spontanées ou lors des rapports, doit être toujours évoqué et discuté par rapport à l’attente des patientes. Pour notre avis, la décision chirurgicale doit être prise devant une pathologie réelle et invalidante, et à la suite d’une demande réitérée, après informations pour la patiente. Il est également indispensable de s’être assuré que tous les traitements préalables tels que, rééducation, essai du pessaire, aménagement des activités, ont été réellement testés et sont restés inefficaces ou insuffisants.
La décision opératoire ne sera prise qu’après le bilan et les explications sur les avantages et les risques. Dans les cas complexes, le choix technique sera proposé après un staff pluridisciplinaire (urologue, gastroentérologue, chirurgien digestif, radiologue, gynécologue chirurgical et médical, sexologue, rééducateur, algologue). Cette décision sera une réponse à l’attente de la patiente. Si elle hésite, il vaut mieux garder les solutions palliatives et repousser l’indication opératoire. Les indications les plus classiques sont:
-
au niveau vaginal, c’est la perception d’une pesanteur, d’une boule vaginale, d’un corps étranger, d’une extériorisation avec saignements ou irritations, qui gênent la position assise ou à la marche;
-
au niveau urinaire, ce sont souvent des incontinences d’urines type dysurie, pollakiurie, d’instabilité vésicale;
-
on peut être confronté à des troubles digestifs à type de dyschésie, incontinence, constipation, manœuvre intra-vaginale;
-
certains troubles sexuels peuvent être évoqués, avec une sensation de béance vulvaire, rarement de dyspareunie ou de perte de sensation, ou de modification de l’image corporelle;
l’apparition de phénomènes douloureux n’est pas, en général, une indication à la prise en charge chirurgicale du prolapsus, par contre toutes douleurs associées à un prolapsus doit conduire à des explorations complémentaires, car le prolapsus, en règle générale, est indolore.
Nous mettrons à part le prolapsus utérin de la femme jeune, pour lequel, seule la chirurgie sera efficace et dans ce cas, de façon préférentielle, par voie haute. Dans certains cas, l’utilisation d’un pessaire peut permettre d’attendre jusqu’à une nouvelle grossesse et d’envisager la chirurgie après les grossesses désirées. Toutefois, il faut rappeler que la chirurgie par promontofixation, ne contre indique pas une future grossesse.
Les différentes solutions thérapeutiques chirurgicales
Nous disposons de trois types de techniques, la voie vaginale classique, la voie vaginale associée à des techniques prothétiques et troisièmement, la voie abdominale, que ce soit par laparotomie, par cœlioscopie ou par cœlioscopie robot assistée.
-
La voie vaginale: elle consiste en un soutènement vésical par plastron plus ou moins suspension vaginale par sacrospinofixation antérieure avec colpohystérectomie vaginale, plus ou moins associés à une myorraphie des releveurs et/ou un geste urinaire associé. Autour de ce principe, de multiples techniques sont proposées pendant les évaluations difficiles: colpectomie simple, paletot du fascia de Halban, artifice de Campbell etc. Des techniques, avec conservation utérine, sont possibles telles que le Richardson, le Manchester etc.
-
La chirurgie par voie vaginale avec renforcement prothétique et suspension aux ligaments sacro-épineux, avec ou non hystérectomie si nécessaire, plus ou moins associés à un geste urinaire. En effet, le taux de récidives élevé des plasties périnéales antérieures, a conduit à l’utilisation d’implants prothétiques par voie vaginale. Ces techniques qui apportent de meilleurs résultats sur la durée d’efficacité des prises en charge, exposent à d’autres types de complications telles que les érosions ou les infections ou parfois, des phénomènes douloureux. Ceci a conduit différentes structures nationales à limiter leur utilisation, comme les recommandations du NICE limitant les utilisations des implants dans la réparation vaginale du prolapsus, au niveau de la paroi vaginale antérieure.
-
La chirurgie par voie haute, plus ou moins associée à une hystérectomie, le plus souvent il s’agit d’une hystérectomie subtotale avec prothèse inter-vésico-vaginale et inter-recto-vaginale. Un geste urinaire peut être également associé. Cette technique a été développée initialement par laparotomie et actuellement, est réalisée de plus en plus par voie laparoscopique et dans certains cas par voie laparoscopique robot assistée. Il n’existe pas à ce jour, d’étude démontrant un gain majeur de l’une ou de l’autre de ces techniques endoscopiques, et à l’apport du robot pour améliorer les résultats.
-
Dans certains cas, il est possible également d’envisager une fermeture vaginale, qui peut être proposée aux patientes âgées, sans activité sexuelle, et pour lesquelles les autres techniques ont été contre indiquées.
Place de l’hystérectomie
Par voie vaginale, l’hystérectomie n’apporte pas d’amélioration aux résultats. L’indication d’hystérectomie doit s’appuyer sur les conditions opératoires, sur les risques d’une surveillance plus complexe en post-opératoire ou non. En conséquence, il n’y a pas d’indication systématique à pratiquer une hystérectomie, sauf si on note un risque endométrial par exemple.
Par voie haute, l’hystérectomie systématique n’est plus pratiquée, mais une hystérectomie subtotale est souvent proposée pour faciliter la mise en place des prothèses intra-abdominales.
Place d’un geste urinaire systématique
Il n’existe pas de traitement chirurgical préventif. La question d’un geste pour traiter l’incontinence urinaire lors d’une cure de prolapsus, se pose aujourd’hui différemment depuis l’arrivée des techniques par bandelettes sous-urétrales (BSU). Avant le développement de ces techniques, lorsqu’il existait une incontinence urinaire associée au prolapsus, il était conseillé de pratiquer le geste dans le même temps opératoire. Depuis l’utilisation des BSU, il est par contre conseillé de réaliser un bilan urodynamique préopératoire. En fait depuis le début de l’année, le contexte a changé avec la parution au JO de mars 2020 d’un arrêté informant de l’impossibilité de poser une prothèse vaginale pour traitement des POP. Puis l’arrêté du 23 octobre 2020, conditionnant la pose de BSU à l’avis d’une équipe pluridisciplinaire (comprenant au minimum un chirurgien spécialisé en urologie, un chirurgien spécialisé en gynécologie obstétrique et si besoin un médecin de médecine physique et de réadaptation) après avoir envisagé toutes les solutions de prise en charge de l’IU.
Ceci conduit à privilégier des techniques sans prothèses certes, efficaces mais avec un risque plus élevé, ce qui aboutit à une dégradation de la qualité de la prise en charge.
Evolutions actuelles
Même si l’ensemble de ces techniques donnent de très bons résultats voisins de 80 à 85% d’efficacité, il existe toujours des risques de complications opératoires qui peuvent faire hésiter les patientes. Cette hésitation est d’autant plus compréhensible que même après chirurgie, il existe des risques de récidives de prolapsus, qui seront de plus en plus fréquentes d’ailleurs compte tenu de l’allongement de la durée de vie. On comprend ainsi l’intérêt de ne pas opérer trop tôt, et surtout sans avoir testé toutes les solutions médicales préalablement citées.
Une dernière démarche est venue s’ajouter à notre arsenal thérapeutique, avec ce qui a été défini comme les nouvelles techniques telles que le laser, les LED, la radiofréquence. De multiples études réalisées par des équipes différentes, apportent des résultats voisinant 80% d’amélioration avec le laser type CO2, YAG ou encore la radiofréquence. Malheureusement ces études ne sont pas randomisées et ne donnent pas de résultat sur le long terme.
Seules, deux études randomisées, l’une avec le laser YAG, l’autre en radiofréquence par l’équipe de Kreesman, ont été réalisées et ont donné des résultats très intéressants. Ces techniques sont demandées de plus en plus par une population souhaitant éviter ou différer une chirurgie. Ici encore, les mesures de précautions doivent être connues puisque les excès d’utilisation des lasers, ont conduit la FDA à développer une série de mise en garde sur l’utilisation des lasers et de certaines radiofréquences. En effet, un certain nombre d’accidents tel que des fistules ou des brûlures importantes ont pu être constatées et ont poussé la FDA et l’ICS à recommander de ne pas utiliser ces techniques en dehors de protocoles bien précis et d’équipes suffisamment formées.
Actuellement, on se trouve devant un panel de solutions thérapeutiques, associant des techniques médicales et chirurgicales pour lesquelles un canevas de prises en charge peut être proposé en développant une approche équilibrée entre bénéfices et risques à aborder à chaque étape de la prise en charge. La stratégie chirurgicale est donc à décider en fonction du type de prolapsus, des pathologies associées, du profil de la patiente avec sa notion d’antécédent, d’âge, de comorbidité, de la sexualité et de la pratique d’activité physique, sans oublier l’expérience et les habitudes chirurgicales de l’équipe qui la prend en charge.
Conclusion
Dans un premier temps, des programmes de renforcement des muscles du plancher pelvien et le port d’un pessaire peuvent soulager un POP. Cependant, il arrive parfois que ce traitement conservateur et des conseils d’hygiène de vie ne suffisent pas. Dans ces cas, nombreuses sont les personnes qui se tournent vers la chirurgie, avec ou sans tissu de renfort (implant prothétique synthétique) posé chirurgicalement. Les prothèses chirurgicales sont utilisées depuis les années pour traiter l’IUE, le POP. Si la plupart des prothèses synthétiques sont efficaces, elles comportent parfois des risques (risques d’infection, d’érosion des tissus, d’exposition du matériau, de rétrécissement de celui-ci), ainsi que des effets secondaires comme des douleurs et des dysfonctionnements sexuels. Le chirurgien et la patiente doivent prendre, ensemble, la décision de recourir ou non à une intervention chirurgicale. La réussite des interventions chirurgicales avec implants prothétiques varie selon le type de pathologie et sa gravité, l’état de santé général (surcharge pondérale, toux chronique, antécédents de chirurgie pelvienne, maladies neurologiques, maladies du collagène). Les biomatériaux et les thérapies cellulaires offrent conceptuellement une option mais sont encore en cours de développement (les coûts et les approbations réglementaires sont actuellement prohibitifs) et ne résolvent pas le défaut tissulaire basé sur le patient pour remplacer ce matériau.
Depuis quelques années, nous traitons les POP à l’aide de techniques chirurgicales et non chirurgicales, en fonction des symptômes, de l’âge, de la gravité de la maladie, de son impact sur la qualité de vie et de tout projet de grossesse. Notre approche est multidisciplinaire: gynécologues, urologues, proctologues, physiothérapeutes se concertent dans les cas complexes avec une pathologie uro-gynécologique, ano-rectale et génito-sexuelle. Cette nouvelle approche, qu’elle soit transdisciplinaire ou interdisciplinaire, doit considérer le périnée comme une unité. Les dysfonctionnements pelviens impliquent souvent plus d’un compartiment, et une approche spécifique à un organe peut ne pas reconnaître un problème plus complexe entraînant un traitement partiel ou incorrect. Des professionnels de santé experts sont nécessaires dans cette spécialité, la périnéologie.
Littérature:
1 Beck RP et al.: A 25-year experience with 519 anterior colporrhaphy procedures. Obstet Gynecol 1991; 78: 1011-8 2 Hendrix SL et al.: Pelvic organ prolapse in the Women’s health initiative: gravity and gravidity. Am J Obstet Gynecol 2002; 186: 1160-6 3 Bump RC, Norton PA: Epidemiology and natural history of pelvic floor dysfunction. Obstet Gynecol Clin North Am 1998; 25: 723-46 4 Smith FJ et al.: Lifetime risk of undergoing surgery for pelvic organ prolapse. Obstet Gynecol 2010; 116: 1096-100 5 Braga A et al.: Pelvic organ prolapse: pathophysiology and epidemiology. In: Li Marzi V, Serati M (eds): Management of pelvic organ prolapse. Springer 2018: 19-30 6 Vergeldt TF et al.: Risk factors for pelvic organ prolapse and its recurrence: a systematic review. Int Urogynecol J 2015. 26 (11): 1559-73 7 Weintraub AY et al.: Narrative review of the epidemiology, diagnosis and pathophysiology of pelvic organ prolapse. Int Braz J Urol 2020; 46(1): 5-14 8 Burrows LJ et al.: Pelvic symptoms in women with pelvic organ prolapse. Obstet Gynecol 2004; 104: 982-8 9 De Tayrac R et al.: French translation of «An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction» published in Int Urogynecol J 2010; 21(1): 5-6. Prog Urol 2016; 26(4): 197-225 10 Costa P et al.: Examen clinique des prolapsus. Prog Urol 2009; 12: 939-43 11 Deffieux X et al.: Explorations complémentaires dans les troubles de la statique pelvi périnéale. EMC, Gynécologie 2007: 290-A-40 12 Constantinou CC: Contribution de l’imagerie par IRM à l’évaluation de la fonction du plancher pelvien In: Bourcier AP, Mc Guire EJ, Abrams P: Dysfonctionnements du plancher pelvien. Elsevier 2005: 237-47 13 Aguilar VC et al.: Updates on the diagnostic tools for evaluation of pelvic floor disorders. Curr Opin Obstet Gynecol 2017; 29(6): 458-64 14 Dwyer L, Kearny R: Conservative management of pelvic organ prolapse. Obstet Gynecol Reprod Med 2018; 28: 15-21 15 Hagen S et al.: Individualised pelvic floor muscle training in women with pelvic organ prolapse (POPPY): a multicentre randomised controlled trial. Lancet 2014; 383(9919): 796-806 16 Panman CM et al.: Effectiveness and cost-effectiveness of pessary treatment compared with pelvic floor muscle training in older women with pelvic organ prolapse: 2-year follow-up of a randomized controlled trial in primary care. Menopause 2016; 23(12): 1307-18 17 Dru CJ, Anger JT: Managing mild, symptomatic pelvic organ prolapse. BMJ 2014; 349: g7698 18 Yuanjie S et al.: Conservative interventions for the treatment of pelvic organ prolapse. A systematic review protocol. Medecine 2019; 98(47): e18116 19 Bo K et al.: An IUGA/ICS joint report on the terminology for the conservative and nonpharmacological management of female pelvic floor dysfunction. Int Urogynecol J 2017; 28: 191-213 20 Bourcier AP et al.: Electrical stimulation. In: Bourcier AP, Mc Guire P, Abrams P (eds): Pelvic Floor Disorders. Elsevier 2004, 281-91 21 Bourcier AP et al.: Physical activities, sports and female pelvic floor: update magagement. Leading Opinions Gynäkologie & Geburtshilfe 2020; 2: 27-33 22 Chapple CR et al.: Consensus statement of the European Urology Association and the European Urogynaecological Association on the use of implanted materials for treating pelvic organ prolapse and stress urinary incontinence. Eur Urol 2017; 72(3): 424-31 23 Maher C et al.: Transvaginal mesh or grafts compared with native tissue repair for vaginal prolapse. Cochrane Database Syst Rev 2016; 2(2): CD012079 24 Mateu Arrom L et al.: Pelvic organ prolapse repair with mesh: mid-term efficacy and complications. Urol Int 2018; 101(2): 201-5 25 Le Normand L et al.: Clinical practice guidelines: synthesis of the guidelines for the surgical treatment of primary pelvic organ prolapse in women by the AFU, CNGOF, SIFUD-PP, SNFCP, and SCGP. J Gynecol Obstet Biol Reprod (Paris) 2016; 45(10): 1606-13 26 Milani AL et al.: Long-term outcome of vaginal mesh or native tissue in recurrent prolapse: a randomized controlled trial. Int Urogynecol J 2018; 29(6): 847-58 27 Krychman M et al.: The women’s EMPOWER survey: Women’s knowledge and awareness of treatment options for vulvar and vaginal atrophy remains inadequate. J Sex Med 2017; 14(3): 425-33 28 Mackova K et al.: Laser therapy for urinary incontinence and pelvic organ prolapse: a systematic review. BJOG 2020; 127(11): 1338-46
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...


