Le traitement de l’obésité et un nouveau point de vue sur la gestion du diabète
Compte-rendu: Regina Scharf, MPH
Rédactrice
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Le traitement de l’obésité vise non seulement la réduction du poids, mais aussi l’amélioration voire même la rémission des facteurs de risque cardiovasculaire et du diabète, ainsi qu’un accroissement de la qualité de vie. Tout au moins à court terme, les objectifs peuvent également être atteints grâce à une approche conservatrice multidisciplinaire. Les interventions bariatriques permettent également d’obtenir de bons résultats à long terme. Cependant, il existe des différences entre les procédures, comme on l’a appris lors du congrès annuel virtuel de la Société suisse d’endocrinologie et de diabétologie (SSED). Les stratégies actuelles de traitement du diabète sont axées sur la normalisation de l’HbA1c. Il semble encore plus important, comme l’a démontré de façon impressionnante le Prof. Marc Donath, que l’organisme se débarrasse définitivement de l’excès de glucose, prace que le glucose a des effets pro-inflammatoires. La thérapie du diabète future pourrait donc également inclure des médicaments anti-inflammatoires.
Les thérapies conservatrices de réduction du poids se basent pour une très large part sur le régime et l’activité physique et ne répondent pas adéquatement à l’obésité, qui est une maladie chronique, complexe et multifactorielle.
Le comportement alimentaire est contrôlé par le cortex, le système limbique et l’hypothalamus. Les facteurs déclenchants courants de la prise de poids sont d’ordre psychologique, en particulier les troubles alimentaires, mais aussi l’anxiété ou la dépression. Le poids corporel est de surcroît influencé par des facteurs socioculturels, les médicaments, le niveau d’éducation, etc. «Ces facteurs doivent tenir une place centrale dans le traitement», a déclaré le Prof. Dr méd. Zoltan Pataky, des Hôpitaux universitaires de Genève.
Des expériences prometteuses ont été faites à Genève avec un programme multidisciplinaire dans lequel les participants ont reçu, pendant un an, une formation dans le cadre d’ateliers et de séances individuelles et ont été évalués en parallèle par leur médecin de famille.1 L’intervention a entraîné une perte de poids chez 40% des participants, une stabilisation du poids chez 45% et une prise de poids chez 15%. La proportion de patients présentant un syndrome métabolique a été réduite de 88% au départ à 25% après l’intervention. À l’exception de l’anxiété, tous les troubles psychologiques associés à la survenance d’un trouble alimentaire ont été améliorés de manière significative par une réduction du poids. Il en a été de même pour la qualité de vie. Dans de nombreux cas, la stabilisation du poids corporel a suffi pour obtenir une amélioration des paramètres psychologiques. «Il n’est donc pas toujours nécessaire de réduire le poids pour améliorer le bien-être des personnes», a déclaré Z. Pataky.
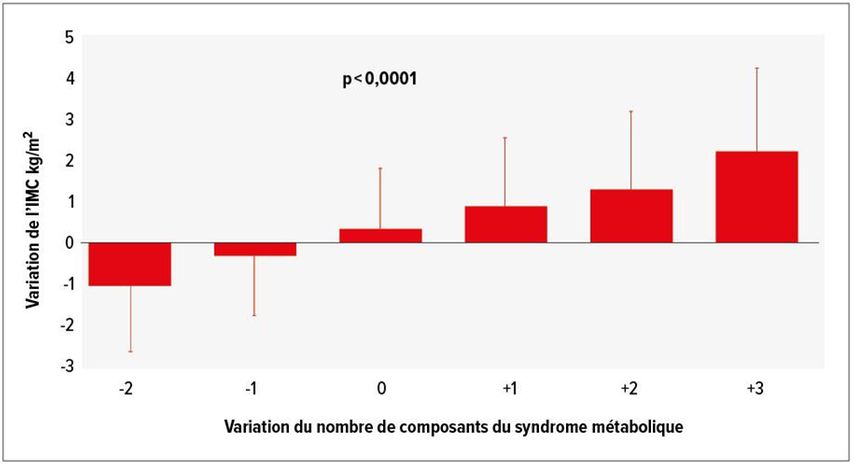
Même une petite perte de poids suffit souvent à améliorer les résultats cardiométaboliques chez les patients souffrant d’obésité. Comme l’a montré une étude récente menée auprès de patients souffrant d’obésité et de diabète, une intervention intensive sur le mode de vie a entraîné une perte de poids de 5 à 15% chez les participants.2 Environ 60% des participants du groupe d’intervention ont connu une rémission du diabète en l’espace d’une année, contre 12% dans le groupe témoin. Une étude de la cohorte nationale RISC démontre qu’une diminution de l’IMC d’un point (–1kg/m2) a entraîné une réduction de deux facteurs de risque cardiovasculaire (CV). En revanche, une augmentation du poids corporel a été associée à une augmentation des facteurs de risque CV (Fig.1).3
Fig. 1: Cohorte RISC: relation entre la sensibilité à l’insuline et les maladies cardiovasculaires (adapté d’après Pataky et al.)3
Contrairement à d’autres pays européens et aux États-Unis, seules deux principes actifs, le liraglutide et l’orlistat, sont autorisés pour la réduction du poids en Suisse. Le liraglutide, agoniste des récepteurs du GLP-1 (GLP-1-RA), entraîne une augmentation de la satiété et une sensation de plénitude; parallèlement, la sécrétion d’insuline augmente et la sécrétion de glucagon diminue. Après trois ans de traitement avec le GLP-1-RA, un peu moins de la moitié des patients avaient perdu plus de 5% de leur poids corporel et environ 35% avaient perdu plus de 10–15%.4 Il sera intéressant de voir les résultats finaux d’une étude de phase II avec le sémaglutide. Les résultats provisoires ont mis en évidence une perte de poids de 18% après un an de traitement.5
Le nombre d’interventions bariatriques continue d’augmenter
Le traitement chirurgical de l’obésité a connu une forte augmentation ces dernières années. Dans le monde, environ un million d’interventions bariatriques sont actuellement pratiquées chaque année.6 «Soit moins de 1% des candidats potentiels», a déclaré le Prof. Dr méd. Ralph Peterli, du Centre abdominal universitaire Clarunis à Bâle. Toutefois, la situation varie considérablement d’un pays européen à l’autre, la Suède est en tête avec 77,9 interventions pour 100000 habitants, alors que l’Allemagne est en queue de peloton avec 8,8/100000. La Suisse se situe en milieu de peloton avec 42,4/100000.
Sur les quelque 5000 opérations bariatriques pratiquées chaque année en Suisse, 80% sont des pontages gastriques. Les autres opérations sont des opérations de pose d’un anneau gastrique, des gastrectomies tubulaires et des dérivations bilio-pancréatiques. Selon les lignes directrices de la Swiss Society for the Study of Morbid Obesity (SMOB), la chirurgie bariatrique est indiquée lorsque l’IMC dépasse 35kg/m2. En outre, des tentatives adéquates de réduction du poids doivent avoir été sans succès pendant deux ans.7 «Cet ajout n’est pas fondé scientifiquement», a déclaré R. Peterli. Toutefois, afin d’éviter que la chirurgie bariatrique ne soit considérée comme un traitement de première intention, il est maintenu. La réponse de l’OFSP à la demande de la SSED et de la SMOB d’étendre l’indication de la chirurgie bariatrique aux patients atteints de diabète de type 2 difficilement contrôlable et ayant un IMC de 30–35kg/m2 est toujours attendue.
Pontages gastriques ou gastrectomie tubulaire?
Un paramètre important afin de comparer les méthodes chirurgicales les unes aux autres est la réduction du poids. Une certaine prudence s’impose ici en raison des quantifications distinctes. La plus couramment utilisée est l’«excessive weight loss» (EWL) ou l’«excessive BMI loss» (EBMIL), c’est-à-dire le pourcentage de réduction de l’excès de poids préopératoire ou de l’IMC excessif obtenu par l’intervention. Cependant, l’impact sur les comorbidités, la morbidité et la mortalité liées à l’obésité, la qualité de vie et la sécurité des procédures effectuées sont également étudiés.
Comme le montrent différents essais contrôlés randomisés (ECR), les opérations de pontage gastrique sont supérieures aux gastrectomies tubaires en termes de réduction du poids. C’est également la conclusion d’une analyse conjointe des données de l’étude suisse SM-BOSS (Swiss Multicenter Bypass or Sleeve Study) et de l’étude finlandaise SLEEVE-PASS.8 Le pontage gastrique a également abouti plus fréquemment à une rémission des dyslipidémies et des hypertensions artérielles. Aucune différence n’a été constatée entre les procédures en ce qui concerne la rémission du diabète ou la qualité de vie.
De nombreux ECR confirment que les interventions bariatriques entraînent un excellent contrôle de la glycémie et une réduction du risque cardiovasculaire par rapport au traitement standard.9 Par exemple, dans l’étude suédoise SOS, les participants à l’étude avaient perdu plus de 23% de leur poids deux ans après la chirurgie bariatrique, alors que le poids corporel est resté pratiquement inchangé dans le groupe témoin (thérapie standard).10 Le suivi à long terme de l’étude SOS a montré une augmentation de l’activité physique et de la qualité de vie des personnes concernées, alors que dans le même temps, la mortalité toutes causes confondues et l’incidence du diabète et des malignités chez les femmes ont diminué.
Les opérations de pose d’un anneau gastrique ne sont pas très fructueuses à long terme
Les résultats à long terme d’une analyse suisse portant sur plus de 400 patients ayant reçu un anneau gastrique sont plus décevants.11 Comme l’a montré l’analyse rétrospective, au terme d’un suivi moyen de 13 ans, seuls 30% d’entre eux avaient encore un anneau gastrique. La moitié de ces patients présentaient un résultat bon à très bon. Dans les autres cas, l’anneau gastrique a été remplacé par une autre procédure bariatrique ou retiré et non remplacé. «En raison du faible taux de succès, l’intervention n’est plus pratiquée au Centre abdominal Clarunis», a déclaré R.Peterli.
D’excellents résultats à long terme ont été obtenus grâce au pontage gastrique dans une cohorte genevoise d’environ 650 patients. La perte de poids initiale de 30% s’est maintenue pendant le suivi de 10 ans, et les patients ont bénéficié d’une amélioration significative des comorbidités et de la qualité de vie.12 Le taux de réopération s’est élevé à 15%.
«La chirurgie bariatrique n’est cependant pas une panacée», a déclaré R. Peterli, en référence aux 33 décès de la cohorte, dont cinq étaient dus à un suicide.
Parmi les complications à long terme observées après un pontage gastrique, citons les ulcères gastro-duodénaux, les obstructions intestinales et les symptômes de dumping.
La mortalité à 30 jours après une chirurgie bariatrique est faible et «comparable à une cholécystectomie», selon le spécialiste. La fréquence des complications dépend également du nombre d’interventions bariatriques pratiquées: plus les interventions sont nombreuses, moins il y a de complications.
Le diabète de type 2: une protection contre la suralimentation?
Trop de sucre est nocif pour l’organisme. La preuve indirecte en est fournie par les inhibiteurs du SGLT2 (SGLT2-I), dont l’utilisation est discutée, au-delà du traitement antidiabétique, dans le traitement de l’insuffisance cardiaque. Le principal mécanisme responsable de l’effet des SGLT2-I chez les patients atteints de diabète et de prédiabète semble être l’excrétion accrue de glucose dans l’urine. «C’est ce même mécanisme qui est probablement aussi responsable des effets cardiaques positifs des SGLT2-I», a déclaré le Prof. Dr méd. Marc Donath, de l’Hôpital universitaire de Bâle, lors de l’assemblée annuelle de la SSED. In vitro, il a été démontré que l’exposition au glucose provoque des lésions cellulaires et l’apoptose des cardiomyocytes.13
L’insulinorésistance, la glucosurie et la diminution de la production d’insuline qui surviennent dans le cadre du diabète pourraient, selon le spécialiste, être une réaction visant à protéger l’organisme d’un excès de glucose et de la glucotoxicité.
La question de la manière dont on fait baisser l’HbA1c a toute son importance
Les stratégies actuelles de traitement du diabète sont basées sur l’HbA1c. Cependant, cette valeur n’indique que la quantité de glucose en circulation. Des comorbidités telles que l’obésité, les néphropathies ou rétinopathies, etc., révèlent les endroits où le glucose est stocké et avec quelles conséquences. Les stratégies de traitement futures devraient donc se concentrer davantage sur les moyens utilisés pour normaliser les taux d’HbA1c. «Contrairement à l’insulinothérapie, la prise d’agonistes des récepteurs du GLP-1 et de SGLT2-I protège l’organisme des effets néfastes du glucose», a déclaré M. Donath. L’effet de l’inhibition du SGLT2 a été étudié il y a de nombreuses années dans des modèles animaux.14 Il a d’abord été démontré que les cellules des îlots pancréatiques réagissent à des niveaux de glucose élevés en libérant la cytokine pro-inflammatoire interleukine-1-bêta. L’inhibition de la réabsorption rénale du glucose par la phlorizine, le précurseur des SGLT2-I modernes, a entraîné non seulement une normalisation des taux de glycémie, mais aussi une diminution de l’IL-1-bêta.
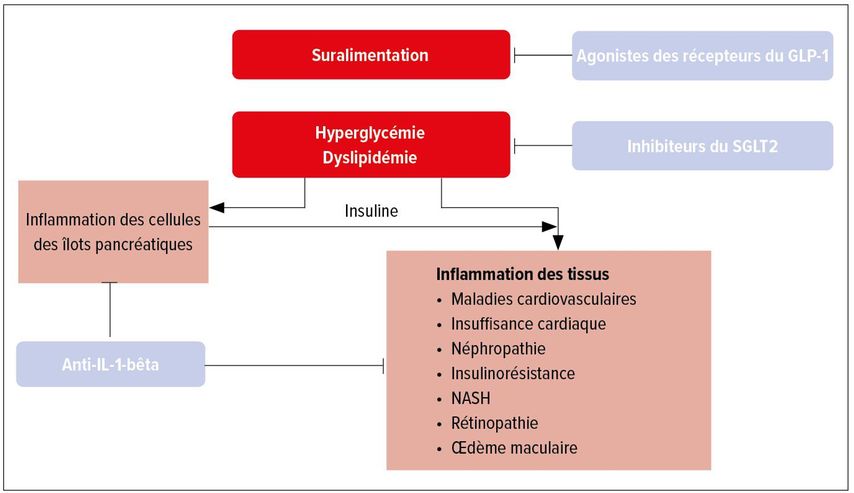
Du point de vue actuel, selon M. Donath, le traitement futur pourrait se présenter comme suit (Fig. 2): les patients en surcharge pondérale sont traités par la modification du mode de vie, si nécessaire avec l’aide de GLP-1-RA, tandis que ceux qui souffrent d’hyperglycémie et de dyslipidémie sont traités par SGLT2-I. Et afin de prévenir l’apparition de dommages dus à une exposition accrue au glucose, par exemple à la suite d’un contrôle glycémique inadéquat ou dans le cadre d’une insulinothérapie, la dernière option de traitement pourrait être le traitement par anticorps contre l’IL-1-bêta.15
Fig. 2: Pathogenèse du diabète de type 2 et de ses séquelles et cibles thérapeutiques (adapté d’après Donath et al.)15
Des jumeaux maléfiques: diabète et Covid-19
Des valeurs élevées d’IL-1-bêta sont également observées dans les cas sévères de Covid-19 avec hyperinflammation systémique. Ce point commun peut expliquer pourquoi les diabétiques qui développent un Covid-19 ont un risque de mortalité nettement plus élevé. Cette hypothèse est étayée par une analyse rétrospective qui a montré qu’une glycémie bien contrôlée chez ces patients était associée à un taux de mortalité nettement plus faible qu’un mauvais contrôle de la glycémie.16 «Notre dilemme actuel est que nous ne savons pas comment traiter les patients atteints de Covid-19 et de diabète», a déclaré M. Donath. Le moyen le plus efficace de faire baisser des taux de glycémie excessivement élevés en milieu clinique serait l’insuline. Cependant, une analyse récente a montré que le traitement à l’insuline est associé à une mortalité significativement plus élevée chez les patients atteints de diabète et de Covid-19.17 Une explication possible serait que l’insuline exacerbe encore le stress des cellules métaboliques déclenché par le diabète et la réponse inflammatoire exubérante provoquée par le Covid-19, ce qui contribue à endommager davantage les organes (Fig. 3).18
Fig. 3: Réponse inflammatoire exacerbée chez les patients atteints de diabète et de Covid-19: le glucose, les lipides et les insulines augmentent peut-être l’activation de l’inflammasome NLRP3 causée par le SARS-CoV-2 via le métabolisme du glucose et la production de radicaux d’oxygène («reactive oxygen species», ROS), ce qui conduit à la conversion accrue de pro-IL-1-bêta en IL-1-bêta et à une hyperinflammation ultérieure (adapté d’après Donath)18
Une étude en cours analyse maintenant l’effet du SGLT2-I chez les patients atteints de diabète et de Covid-19. Un essai avec l’anticorps anti-IL-1-bêta canakinumab a également été lancé à l’Hôpital universitaire de Bâle. «Notre hypothèse est qu’en bloquant l’IL-1-bêta, on peut prévenir l’apparition d’une hyperinflammation tout en améliorant le contrôle de la glycémie», a déclaré M. Donath.
Source:
Congrès annuel virtuel de la Société suisse d’endocrinologie et de diabétologie (SSED), 12 et 13 novembre 2020
Littérature:
1 Pataky Z et al.: Effects of a weight loss program on metabolic syndrome, eating disorders and psychological outcomes: mediation by endocannabinoids? Obes Facts 2018; 11: 144-56 2 Taheri S et al.: Effect of intensive lifestyle intervention on bodyweight and glycaemia in early type 2 diabetes (DIADEM-I): an open-label, parallel-group, randomised controlled trial. Lancet Diab Endocrinol 2020; 8: 477-89 3 Pataky Z et al.: Fasting insulin at baseline influences the number of cardiometabolic risk factors and R-R interval at 3 years in a healthy population: The RISC Study. Diabetes & Metabolism 2013; 39: 330-6 4 Le Roux CW et al.: 3 years of liraglutide versus placebo for type 2 diabetes risk reduction and weight management in individuals with prediabetes: a randomised, double-blind trial. Lancet 2017; 389: 1399-409 5 O’Neil PM et al.: Efficacy and safety of semaglutide compared with liraglutide and placebo for weight loss in patients with obesity: a randomised, double-blind, placebo and active controlled, dose-ranging, phase 2 trial. Lancet 2018; 392: 637-49 6 Angrisani L et al.: IFSO Worldwide Survey 2016: primary, endoluminal, and revisional procedures. Obes. Surg 2018; 28: 3783-94 7 Swiss Society for the Study of Morbid Obesity and Metabolic Disorders (SMOB). Richtlinien zur operativen Behandlung von Übergewicht. Gültig ab 1.1.2018. www.smob.ch 8 Wölnerhanssen BK et al.: Laparoscopic Roux-en-Y gastric bypass versus laparoscopic sleeve gastrectomy: 5-year outcomes of merged data from two randomized clinicl trials (SLEEVEPASS and SM-BOSS). Br J Surg 2021; 108: 49-57 9 Rubino F et al.: Metabolic surgery in the treatment algorithm for type 2 diabetes: a joint statement by international diabetes organizations. Diabetes Care 2016; 39: 861-77 10 Sjöström L et al.: Lifestyle, diabetes, and cardiovascular risk factors 10 years after bariatric surgery. N Engl J Med 2004; 351: 2683-93 11 Sjöström L et al.: Review of the key results from the Swedish Obese Subjects (SOS) trial - a prospective controlled intervention study of bariatric surgery. J Intern Med 2013; 273: 219-34 12 Vinzens F et al.: Long-term outcome of laparoscopic adjustable gastric banding (LAGB): results of a Swiss single-center study of 405 patients with up to 18 years’ follow-up. Surg Obe Relat Dis 2017; 13: 1313-9 13 Dyntar D et al.: High glucose alters cardiomyocyte contacts and inhibits myofibrillar formation. J Clin Endocrinol Metab 2006; 91: 1961-7 14 Maedler K et al.: Glucose-induced beta cell production of IL-1beta contributes to glucotoxicity in human pancreatic islets. J Clin Invest 2002; 110: 851-60 15 Donath MY et al.: Targeting innate immune mediators in type 1 and type 2 diabetes. Nat Rev Immunol 2019; 19: 734-46 16 Zhu L et al.: Association of blood glucose control and outcomes in patients with Covid-19 and pre-existing type 2 diabetes. Cell Metab 2020; 31: 1068-77.e3 17 Yu B et al.: Insulin treatment is associated with increased mortality in patients with Covid-19 and type 2 diabetes. Cell Metab 2021; 33: 65-77.e2 18 Donath MY: Glucose or insulin, which is the culprit in patients with Covid-19 and diabetes? Cell Metab 2021; 33: 2-4
Das könnte Sie auch interessieren:
Soleil et prévention cardiovasculaire
Il semble que le moment soit venu de réévaluer la situation: alors que le soleil était autrefois surtout connu pour ses bienfaits, il a fait l’objet d’une diabolisation ces dernières ...
Myocardite aiguë et cardiomyopathies inflammatoires
La myocardite aiguë et les cardiomyopathies inflammatoires sont des maladies complexes du myocarde qui nécessitent une classification étiologique et peuvent avoir des conséquences à long ...
Le rôle de l’imagerie dans la sarcoïdose cardiaque
La sarcoïdose cardiaque est une maladie cardiaque inflammatoire rare, mais importante. Le tableau clinique peut être très variable, allant de manifestations subcliniques à une gêne ...