Insulinothérapie en pratique dans le diabète de type 2
Auteur:
PD Dr méd. Karim Gariani
Médecin adjoint agrégé, responsable unité diabétologie
Service d’Endocrinologie, diabétologie, nutrition et éducation thérapeutique du patient
Hôpitaux universitaires Genève (HUG)
E-mail: karim.gariani@hcuge.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
L’histoire naturelle du diabète de type 2 est caractérisée d’une part, par un phénomène de résistance à l’insuline, mais également parallèlement une réduction progressive de la fonction de la cellule bêta du pancréas induisant un défaut de sécrétion d’insuline menant à un mauvais contrôle de l’équilibre glycémique, malgré la prise de traitements antidiabétiques tels que les antidiabétiques oraux et/ou les analogues du GLP-1. Le recours à un traitement d’insuline est donc souvent inéluctable chez une proportion significative des patients diabétiques de type 2.
La mise en place d’un traitement par insuline représente une étape importante dans l’évolution du diabète de type 2 pour le patient avec notamment des impacts importants sur la représentation et le ressenti du patient vis-à-vis de la maladie. Une inertie thérapeutique est souvent observée avant la mise en place d’une insulinothérapie en raison de plusieurs barrières perçues tant par le soignant que par le patient. Ces barrières peuvent être la crainte de prise de poids associée à l’insulinothérapie, la peur des hypoglycémies, la phobie des aiguilles et également les douleurs associées tant aux injections d’insuline qu’aux autocontrôles nécessaires. Dans ce contexte, l’introduction d’un traitement par insuline nécessite toujours la présence d’un plan thérapeutique clair incluant l’enseignement au patient des techniques d’injection, la réalisation régulière et fréquente d’autocontrôles avec tenue d’un carnet de glycémies, la gestion d’épisodes d’hypoglycémie et l’adaptation possible du traitement antidiabétique déjà prescrit. Il parait évident que toutes ces mesures ne peuvent être effectuées en une seule et unique consultation et nécessitent donc un suivi régulier et fréquent lors d’une mise en place d’une insulinothérapie.
Mise en place d’une insulinothérapie en pratique
Critères pour une insulinothérapie
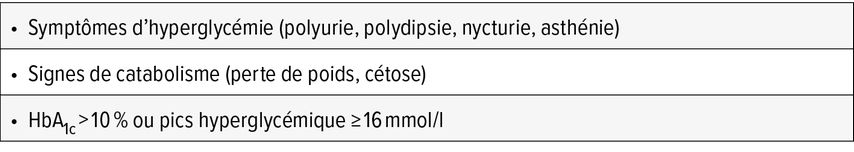
L’introduction d’une insulinothérapie peut se faire dans diverses situations telles qu’une cible du contrôle glycémique non-obtenue, malgré une escalade progressive de plusieurs traitements antidiabétiques oraux (ADO) et/ou analogue du GLP-1 avec des mesures hygiéno-diététiques associées. Il convient de rappeler que la cible d’hémoglobine glyquée peut varier et doit être adaptée pour chaque patient en fonction de divers paramètres tels que l’âge du patient, la durée de la maladie, l’espérance de vie, la présence de complications, les préférences du patient, les risques d’hypoglycémies associées et les ressources à disposition pour le patient et son entourage. Dans cette situation, une insulinothérapie peut donc être débutée avec des traitements ADO, dont il conviendra d’évaluer la poursuite ou non tels que notamment les traitements hypoglycémiants avec les sulfonylurées ou glinides. Une autre situation peut être un diagnostic inaugural de diabète de type 2 dans un contexte de très mauvais équilibre avec des hémoglobines glyquées au-delà de 10–11%, avec des pics hyperglycémiques à plus de 16mmol/l, la présence potentielle de symptômes d’hyperglycémie (polyurie, polydipsie, nycturie, asthénie) et/ou la présence de signes cataboliques tels que perte de poids (Tab. 1). Il convient toujours de rappeler que l’introduction d’une insuline n’est jamais un mauvais choix et après stabilisation de la situation métabolique, il peut toujours être décidé de poursuivre ou non ce traitement au long cours.
Choix de l’insuline et posologie
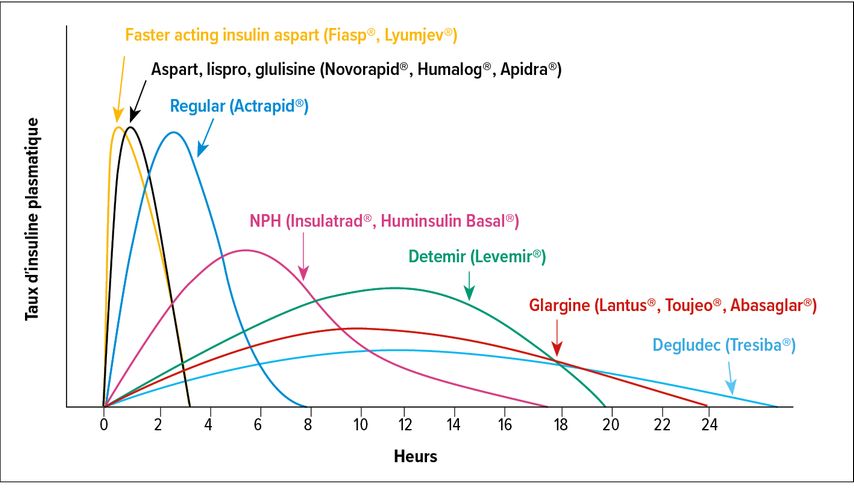
Dans une situation de traitement d’insuline introduit avec déjà des ADO en place, il est souvent proposé de débuter avec des doses initiales à 0,1–0,2U/kg/j. Il existe diverses insulines basales à disposition. Il convient de privilégier les insulines à longue durée d’action telles que glargine U300 (Toujeo®) ou dégludec (Tresiba®) ou éventuellement glargine U100(Lantus®) (Fig. 1). Ces deux types d’insuline ont clairement été associées à un risque d’hypoglycémies réduit par rapport aux insulines de plus courte durée d’action, tel que détémir (Levemir®) ou NPH (Insulatard®). Pour les insulines de très longue durée d’action, telles que degludec, l’adaptation des doses, lors de la phase de titration, nécessite un minimum de 3 jours en raison de la très longue demi-vie (durée d’action 42 heures). En cas de situation avec d’emblée une hémoglobine glyquée élevée et des signes ou symptômes d’hyperglycémie (polyurie, polydipsie, état catabolique), il convient de débuter rapidement des doses autour de 0,2–0,3U/kg/j, mais également d’évaluer la présence ou non de critères d’hospitalisation lors d’une décompensation inaugurale avec notamment la présence d’une cétonémie et ou d’une hyperosmolarité. De très nombreuses possibilités de schéma d’insulinothérapie existent dans le diabète de type 2 et il est généralement recommandé de débuter avec une insulinothérapie basale seule avec dans un deuxième temps l’ajout d’insuline rapide préprandiale, notamment en cas d’hyperglycémies persistantes postprandiales.
Éducation du patient
L’enseignement de la gestion de l’hypoglycémie par le patient est primordial lors de l’introduction d’une insulinothérapie. Le patient doit être en mesure d’identifier les symptômes en lien avec l’hypoglycémie, de pouvoir l’objectivée et bien entendue de la traiter. Un patient sous insulinothérapie devrait toujours avoir sur lui du sucre. En cas d’hypoglycémie, le patient doit prendre 15g de sucre puis recontrôler sa glycémie dans les 15 à 30 minutes et en cas d’absence de valeur normale, une nouvelle prise de 15g de glucose est nécessaire. De plus le soignant se doit, lors de chaque consultation avec un patient sous inuline, d’évaluer la présence ou non d’épisode d’hypoglycémies symptomatique et/ou asymptomatique.
La technique d’injection d’insuline est également un pilier fondamental de l’enseignement lors d’une mise sous insuline. Ceci inclus notamment la nécessité d’une purge avant la 1re injection permettant d’éliminer les bulles d’air et de vérifier le bon fonctionnement du système. Le patient doit également vérifier la quantité d’insuline restante, la date d’expiration et s’assurer que le stylo est à température ambiante au moins 1 heure avant l’injection. Une aiguille adaptée doit être fixée sur le stylo avec généralement une taille de 4 à 8mm de préférence. L’aiguille est à usage unique et doit être ensuite mise dans un collecteur de déchet ou un autre récipient refermable qui peut être amené en pharmacie une fois rempli. Le patient doit piquer de manière verticale dans le tissu sous-cutané et respecter un temps d’injection de 10 secondes afin de s’assurer d’une délivrance complète de la dose d’insuline. Les sites d’injections de l’insuline comprennent les cuisses, fesses, bras et le ventre. Il convient également de rappeler au patient la nécessité de rotation des sites d’injection afin d’éviter la survenue de lipodystrophies. Les lipodystrophies sont une tuméfaction du tissu sous-cutanée qui surviennent notamment en cas d’injection à répétitions et rapproché dans une même zone. Ceci entraine une action imprévisible de l’action d’insuline pouvant à la fois engendrer des hypoglycémies ou une action insuffisante de l’insuline sur la glycémie.
Prise de poids
Afin de limiter la prise de poids associée à l’insulinothérapie, un traitement par analogue du GLP-1 peut souvent être utile et nécessite bien entendu d’avoir un BMI à plus de 28 kg/m2. Il convient également de rappeler qu’en cas de traitement par inhibiteur des SGLT2 déjà prescrit, une demande à l’assurance pour l’association d’un inhibiteur des SGLT2 et d’un analogue du GLP-1 est nécessaire. Il existe des stylos d’insuline comprenant une association insuline basale et analogue du GLP-1 tels que Xultophy® (degludec et liraglutide) ou Suliqua® (glargine U100 et lixisenatide). Une autre solution possible est bien sûr la prescription d’une insulinothérapie basale associée à des analogues du GLP-1 hebdomadaires tels que dulaglutide (Trulicity®) ou sémaglutide (Ozempic®) ou également sémaglutide oral quotidien (Rybelsus®). L’ajout d’un analogue du GLP-1 avec l’insulinothérapie a déjà été bien démontré comme permettant de limiter au mieux la prise de poids associée à l’insulinothérapie.
Dans le futur, de possibles insulines à très longue durée d’action, à savoir hebdomadaire, seront peut-être un jour sur le marché avec probablement un effet bénéfique sur la compliance thérapeutique.
Conclusion
En résumé, la mise en place d’une insulinothérapie chez le patient diabétique est un tournant majeur de la maladie et nécessite la mise en place de divers éléments qui requièrent dans un premier temps un suivi très régulier et fréquent, afin de s’assurer du bon déroulement de processus. Cela nécessite une bonne coordination des divers intervenants tels que les médecins de premier recours, le diabétologue, ainsi que les infirmiers spécialisés.
Littérature:
auprès de l'auteur
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...