Diagnostik und Therapie des Zervixkarzinoms
Autor:
Prof. Dr. med. Andrea Papadia
Chefarzt Frauenklinik
Ospedale Regionale di Lugano
E-Mail: andrea.papadia@eoc.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Weltweit werden jährlich über 500000 neue Zervixkarzinome diagnostiziert, überwiegend in ressourcenarmen Regionen. Dagegen sind Zervixkarzinome in entwickelten Ländern extrem selten geworden. Dieser Unterschied lässt sich dadurch erklären, dass das Zervixkarzinom durch primäre und sekundäre Vorsorgemassnahmen verhindert werden kann. In der Schweiz, wo eine pünktliche sekundäre Vorsorge mit dem PAP-Abstrich durch Gynäkolog:innen und Allgemeinmediziner:innen seit den 60er-Jahren angeboten wird, ist die Inzidenz des Zervixkarzinoms mit ungefähr 250 neuen Fällen pro Jahr (ca. 3,5 neue Fälle pro 100000 Frauen pro Jahr) sehr niedrig.
Die WHO hat eine Strategie zur Elimination des Zervixkarzinoms entwickelt. Durch die Impfung von 90% der Mädchen bis zum Alter von 15 Jahren, das Screening von 70% der Frauen im Alter von 35 bis 45 Jahren mit einer leistungsfähigen Screening-Methode sowie die Behandlung von 90% der Frauen mit einer Krebsdiagnose oder einer Krebsvorstufe kann das Zervixkarzinom eliminiert werden. Elimination bedeutet dabei, eine Inzidenz von unter vier Fällen pro 100000 Frauen und Jahr zu erreichen.
Prävention
In der Schweiz sind primäre (Impfung) und sekundäre Vorsorge (Screening) durch Expertenbriefe definiert. Die Impfung erfolgt bei Mädchen und Jungen mit zwei Dosen zwischen 11 und 14 Jahren, während ab dem 15. Lebensjahr drei Dosen indiziert sind.
Das Screening erfolgt zwischen 21 und 70 Jahren alle drei Jahre durch einen PAP-Abstrich zwischen 21 und 29 Jahren und durch einen PAP-Abstrich oder HPV-DNA-Test zwischen 30 und 70 Jahren. Die Screening-Leitlinien werden im Moment neu überarbeitet. Bei positivem Screening folgt eine Kolposkopie mit Biopsie und gegebenenfalls eine Behandlung der Dysplasie mittels zervikaler Konisation.
Bei einem diagnostizierten Zervixkarzinom sollte gemäss internationalen Leitlinien die Behandlung in spezialisierten Zentren stattfinden und die Planung der Behandlung an einem multidisziplinären Tumorboard definiert werden.
Die Konferenz der kantonalen Gesundheitsdirektorinnen und -direktoren (GDK)ordnet die chirurgische Behandlung des Zervixkarzinoms dem Bereich der hochspezialisierten Medizin (HSM) zu.
Zu den Kriterien für die Zuordnung von Erkrankungen zur HSM zählen eine niedrige Inzidenz, ein hohes Innovationspotenzial, hohe Anforderungen an Personal und Technologie sowie die Komplexität der Behandlungsmethoden. Im Januar 2025 wurde der Beschluss zur Zuteilung der Leistungsaufträge im Bereich der HSM für komplexe gynäkologische Tumoren – einschliesslich Karzinomen der Vulva, der Vagina und des Zervixkarzinoms – veröffentlicht. Die Leistungsvergabe erfolgte an neun Zentren, darunter das Ente Ospedaliero Cantonale, Ospedale Regionale di Lugano.
Diese Zuteilung ist am 1. Januar 2026 in Kraft getreten. Durch das radiologische Staging wird die Behandlungsmethode des Zervixkarzinoms definiert. Ein MRI der Pelvis ist für die Beurteilung der lokalen Ausdehnung der Krankheit und ein PET/CT für die Darstellung von Fernmetastasen indiziert.
Chirurgische Therapie
Die Chirurgie nimmt eine zentrale Rolle in der Behandlung des Zervixkarzinoms ein, insbesondere in folgenden Bereichen: im Stadium I, bei fertilitätserhaltenden Therapiekonzepten, bei der Wächterlymphknotenbiopsie, beim chirurgischen Staging sowie bei der Exenteration im Falle eines lokalen Rezidivs nach vorausgegangener pelviner Bestrahlung. Beim mikroinvasiven Zervixkarzinom ist eine zervikale Konisation mit negativen Resektionsrändern eine ausreichende chirurgische Therapie (Stadium pT1a1 ohne LVSI). Eine Wächterlymphknotenbiopsie kann bzw. muss bei pT1a1 mit LVSI sowie bei pT1a2 ohne LVSI und pT1a2 mit LVSI durchgeführt werden. Eine Hysterektomie ist bei abgeschlossener Familienplanung ausschliesslich bei Adenokarzinomen indiziert.
Für Zervixkarzinome in Stadium T1b1, T1b2 und T2a1 strebt man eine unimodale Behandlung an. Man versucht, die Kombination von Chirurgie und adjuvanter Bestrahlung bzw. Chemo und Bestrahlung zu vermeiden. Bei Lymphknotenmetastasen, parametraner Infiltration und bei einem Tumor mit einem Durchmesser von über 4cm ist eine Bestrahlung mit oder ohne Chemotherapie immer indiziert. Auf eine radikale Hysterektomie sollte zugunsten einer Radiochemotherapie verzichtet werden. In allen anderen Fällen ist eine radikale Hysterektomie mittels Laparotomie mit ICG-Wächterlymphknotenbiopsie und pelviner Lymphonodektomie die erste Behandlungsoption. Eine intraoperative pathologische Untersuchung der Wächterlymphknoten kann zusätzlich durchgeführt werden, um nodal-positive Tumoren mit negativem Staging vor einer radikalen Hysterektomie identifizieren zu können. Bei einem positiven Ergebnis sollte eine geplante Hysterektomie zugunsten einer Radiochemotherapie abgesagt werden. Leider weist diese intraoperative Triage eine eingeschränkte Sensibilität auf.
Bei nodal-negativen Karzinomen, die einen eingeschränkten Durchmesser aufweisen (<2cm), besteht seit der Publikation der SHAPE-Studie (eine prospektive randomisierte Studie mit 700 Patientinnen) die wissenschaftliche Evidenz, um eine einfache Hysterektomie anstatt einer radikalen Hysterektomie anbieten zu können. Eine sorgfältige Selektion der Patientinnen ist erforderlich, um eine postoperative Bestrahlung zu vermeiden, die andernfalls nicht indiziert gewesen wäre, beispielsweise bei einem postoperativ festgestellten Tumordurchmesser von über 2cm, der präoperativ unterschätzt wurde. Zusätzlich kann bei nodal-negativen Fällen mit einem Tumordurchmesser unter 2cm eine fertilitätserhaltende Behandlung mittels Konisation bzw. Trachelektomie angeboten werden. Eine Beteiligung des Uteruskorpus ist selten, sodass spontane Schwangerschaften nach dieser Operation weiterhin möglich sind. Es ist notwendig, eine permanente Cerclage zu setzen, um das Risiko für eine Frühgeburt bzw. einen Spätabort zu senken.
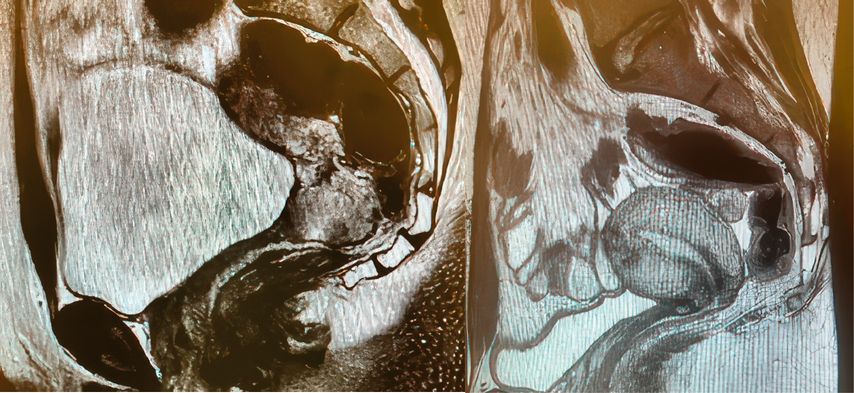
Bei nodal-negativen Tumoren mit einem Durchmesser zwischen 2 und 4cm können bei entsprechend motivierten Patientinnen ausserhalb der Leitlinien individuelle Therapieoptionen diskutiert werden, wie beispielsweise eine abdominale radikale Trachelektomie oder eine neoadjuvante Chemotherapie mit anschliessender Konisation (Abb. 1a und b).
Abb. 1: Präoperatives (a) und postoperatives (b) MRI des Beckens einer jungen nulligraviden Patientin im FIGO-Stadium IB2 mit einem Plattenepithelkarzinom der Zervix, die mit einer radikalen abdominalen Trachelektomie behandelt worden ist. Die Patientin ist drei Jahre nach der Behandlung tumorfrei
Sentinellymphknotenbiopsie
Seit mehreren Jahren wird im Rahmen der chirurgischen Behandlung des Zervixkarzinoms eine Sentinellymphknotenbiopsie durchgeführt. Diese Strategie charakterisiert sich durch hohe Detektionsraten und einen hohen negativ prädiktiven Wert. Die Wächterlymphknoten werden mittels eines Ultrastaging-Protokolls pathologisch untersucht, welches die Darstellung von Makro- und Mikrometastasen sowie isolierten Tumorzellen erlaubt. Leitlinien zur Durchführung der Sentinellymphknotenbiopsie (die möglicherweise mittels Indocyaningrün [ICG] erfolgen sollte) sind von Experten definiert worden. Eine prospektiv-randomisierte Studie (SENTICOL III) hat das Ziel, die Überlebenserwartung von Patientinnen, die mit einer Sentinellymphknotenbiopsie bzw. Lymphonodektomie operiert wurden, zu vergleichen. Diese Studie, die den Einschluss von 900 Patientinnen geplant hat, ist aktuell noch nicht abgeschlossen.
Eine weitere prospektive, nicht randomisierte Studie (SENTIX) ist hingegen bereits abgeschlossen. Patientinnen im Frühstadium wurden mit einer Biopsie des Wächterlymphknotens operiert. Bei einem negativen Ergebnis der intraoperativen pathologischen Untersuchung erfolgte die Weiterführung der Operation mittels radikaler Hysterektomie, ohne vollständige Lymphadenektomie. Die Rezidivraten nach zwei Jahren sind niedrig und vergleichbar mit historischen Kohorten, die eine vollständige Lymphonodektomie erhielten.
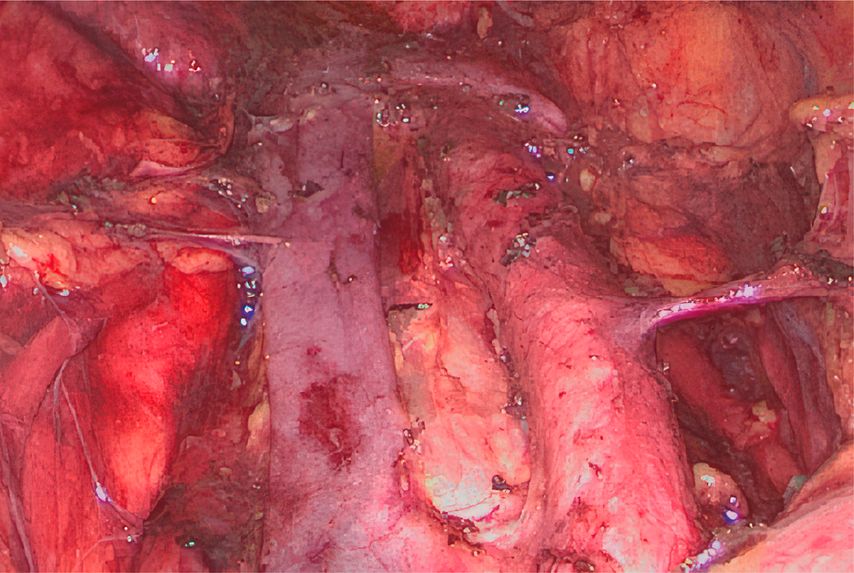
Die Chirurgie kann im Rahmen des Stagings auch durch eine minimalinvasive paraaortale Lymphadenektomie eine Rolle spielen (Abb. 2). Die falsch negative Rate für paraaortale Lymphknotenmetastasen reicht bei PET-CT-positiven pelvinen Lymphknoten und negativen paraaortalen Lymphknoten bis 20%. In solchen Fällen, in denen die Bestrahlungsfelder aufgrund eines pathologisch gesicherten Befunds angepasst werden, kann ein chirurgisches Vorgehen in Betracht gezogen werden.
Eine Chirurgie im Rahmen des Stagings hat nur dann Sinn, wenn die erwarteten Vorteile einer positiven Exploration mögliche negative Effekte derselben überwiegen. Eine laparoskopische paraaortale Lymphonodektomie ist in erfahrenen Händen eine sichere Operation, kann aber ernste Komplikationen verursachen, die den Beginn der primären onkologischen Behandlung, nämlich die Radiochemotherapie, verzögern können. Eine prospektive randomisierte Studie rekrutiert aktuell Patientinnen mit lokal fortgeschrittenen Zervixkarzinomen, um die Frage der möglichen onkologischen Vorteile des chirurgischen Stagings gegenüber PET/CT zu klären.
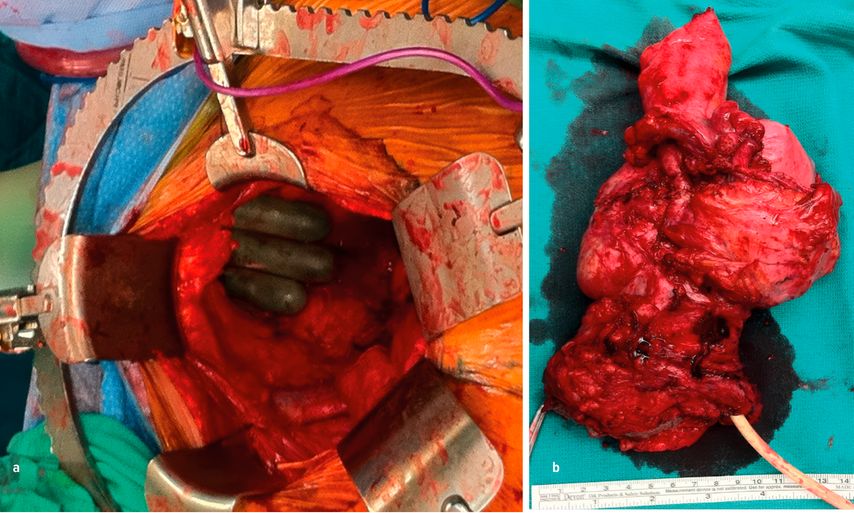
Auch bei lokalen Rezidiven sowie bei Patientinnen, die bereits eine pelvine Bestrahlung erhalten haben, spielt die Chirurgie eine wichtige Rolle. In ausgewählten Fällen, in denen die Erkrankung vollständig und radikal entfernt werden kann, kann eine Exenteration zu einer kurativen Behandlung führen. Die Exenteration ist ein sehr radikaler Eingriff, bei dem die pelvinen Organe entfernt werden. Es kann sich dabei um eine vordere (Blase und Gebärmutter), hintere (Gebärmutter und Rektum) bzw. totale (Blase, Gebärmutter und Rektum) Exenteration sowie eine supra- bzw. infralevatorische (Levator ani) handeln (Abb. 3a und b).
Abb. 3a und b:a: Totale infralevatorische Exenteration, b: Präparat einer totalen infralevatorischen Exenteration (Blase, Uterus, Vagina und Rektum)
Nach der destruktiven Phase folgt eine rekonstruktive Phase mit Anlage eines Ileum- bzw. ileokolischen Conduits, einer Kolostomie sowie gegebenenfalls einer Neovagina.
Zusammenfassend kann gesagt werden, dass die Chirurgie in der Behandlung des Zervixkarzinoms eine zentrale Rolle mit vielfältigen Einsatzmöglichkeiten einnimmt. Die dabei angewandten chirurgischen Verfahren sind überwiegend komplex, wobei technische Expertise ebenso wichtig ist wie interdisziplinäre und institutionelle Kompetenzen, um Patientinnen mit dieser Erkrankung die bestmöglichen Behandlungsoptionen anbieten zu können.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Schwangerenvorsorge in Deutschland
Die Schwangerenvorsorge begleitet werdende Mütter vom Beginn der Schwangerschaft bis zur Geburt. Sie dient der frühzeitigen Erkennung von Risiken, der Überwachung der kindlichen ...
Diagnostik, Überwachung und Therapie bei Präeklampsie
Die Präeklampsie (PE) ist mit einem hohen Risiko für maternale und fetale Komplikationen verbunden und erhöht zugleich das langfristige kardiovaskuläre Risiko betroffener Frauen. Eine ...
Breast reconstruction in obese patients: challenges and strategies
Obesity has emerged as one of the most prevalent chronic diseases in Europe and represents a major challenge for contemporary surgical care. Defined by the World Health Organization (WHO ...