CROI: faits marquants du congrès
Compte-rendu:
Mag. Birgit Leichsenring
Journaliste médicale
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
La Conference on Retroviruses and Opportunistic Infections (CROI), qui s’est tenue récemment à Seattle, a fêté son 30e anniversaire. Elle occupe une place à part, entre autres, en raison de son orientation scientifique. Il n’est pas rare qu’elle dicte les thèmes dans le domaine du VIH qui seront abordés dans les prochains congrès de l’année.
L’exigence de qualité de la CROI se reflète dans la sélection et le volume des contributions. Près d’une contribution sur quatre portait sur le SARS-CoV-2; le mpox (variole du singe) était lui aussi largement représenté avec 61 travaux. Une évolution des priorités concernant les groupes cibles peut également être constatée au fil des années. En effet, les femmes et les jeunes filles constituaient le groupe le plus représenté, suivi des HSH (hommes ayant des rapports sexuels avec des hommes), des adolescents et des personnes transgenres.
Une perfusion unique de cellules CD4 mutées pour le CCR5 présente des effets
Parallèlement à la CROI, le cas du «patient de Düsseldorf» a été publié dans la revue «Nature Medicine». Il a de nouveau été possible d’utiliser des cellules souches portant la délétion CCR5delta32 dans le cadre d’une greffe chez un patient cancéreux séropositif et de développer ainsi une sorte d’immunité contre le VIH à tropisme CCR5. Le patient ne prend plus de traitement antirétroviral depuis quatre ans et aucun rebond viral n’a été observé.1
Un abstract soumis lors de la CROI a étudié ce concept sous la forme d’une thérapie génique ex vivo. La sécurité et la tolérance de la greffe des cellules CD4 autologues avec récepteur CCR5 muté utilisées ici ont déjà été établies. Lors de deux études, 18 patients ont reçu une perfusion unique de cellules CD4 mutées et ont poursuivi ou arrêté leur traitement antirétroviral.2 Cela a entraîné une réduction significative de l’ADN du VIH et donc une diminution du réservoir viral. À l’arrêt du traitement, les patients ont continué de présenter une charge virale supprimée pendant plusieurs années dans certains cas. Une augmentation du nombre de cellules CD4 d’environ 160 CD4/µl a été observée. Il n’y a aucun signe de conversion en virus à tropisme CXCR4. La détection des cellules mutées jusqu’à sept ans après la perfusion s’est également révélée prometteuse.
Les auteurs ont conclu que cela ouvrait la voie à une guérison fonctionnelle, ce qui pourrait permettre une utilisation plus large.
Étude sur le vaccin contre le VIH
Arrêt de l’étude
L’arrêt de l’étude de phase III sur le vaccin contre le VIH (MOSAICO) a été annoncé au début de l’année 2023, et la CROI a de nouveau abordé ce sujet.3 Un schéma vaccinal avec un vaccin tétravalent à adénovirus contenant des fragments des gènes env, gag et pol du VIH a été utilisé à 0 et 3 mois. Il a été suivi par l’administration de l’association du précédent vaccin Ad26.Mos4.HIV et d’un vaccin bivalent contenant des trimères gp140 à 6 et 12 mois. 50 centres en Amérique du Nord, en Amérique du Sud et en Europe ont inclus 3887 HSH et personnes transidentitairesdans les bras de l’étude vaccin par rapport à placebo. Aucun patient ne prenait une PrEP au lancement de l’étude. Cependant, ils ont tous eu une consultation sur la PrEP et environ 10% ont commencé à la prendre au cours de l’étude.
Aucun problème de sécurité n’a été constaté et les effets secondaires potentiels sont apparus de manière comparable dans les deux bras. Toutefois, aucune efficacité n’a été démontrée. L’incidence du VIH pour 100 personnes-année était de 4,1 dans les deux bras de l’étude, ce qui est supérieur à la définition internationale d’un risque substantiellement élevé de VIH.
L’étude a mis en évidence un groupe à risque particulier
Bien que l’étude sur le vaccin n’ait démontré aucun effet, les résultats ont permis de faire ressortir un groupe de patients nécessitant une plus grande attention. L’incidence du VIH était la plus élevée dans le groupe d’âge 18–20 ans (5,1 et 5,9) ainsi que dans les centres d’Amérique latine (4,7 et 4,8).3 Les conseils sur la réduction du risque de VIH et la proposition active de la PrEP ne semblent pas permettre d’obtenir un effet préventif adéquat dans le groupe des jeunes HSH d’Amérique latine et des personnes transidentitaires. D’autres approches sont nécessaires pour réduire durablement l’incidence du VIH.
Mpox
L’évolution est associée au nombre de cellules CD4 et à la charge virale
Sur les 85000 cas de mpox estimés, 38 à 50% concernent des personnes séropositives. La plupart d’entre elles prennent un traitement antirétroviral efficace et présentent une charge virale supprimée ainsi qu’un nombre de cellules CD4 >500/µl. Les études menées jusqu’à présent n’ont montré aucune différence significative dans l’évolution d’une infection par le mpox par rapport aux personnes séronégatives.
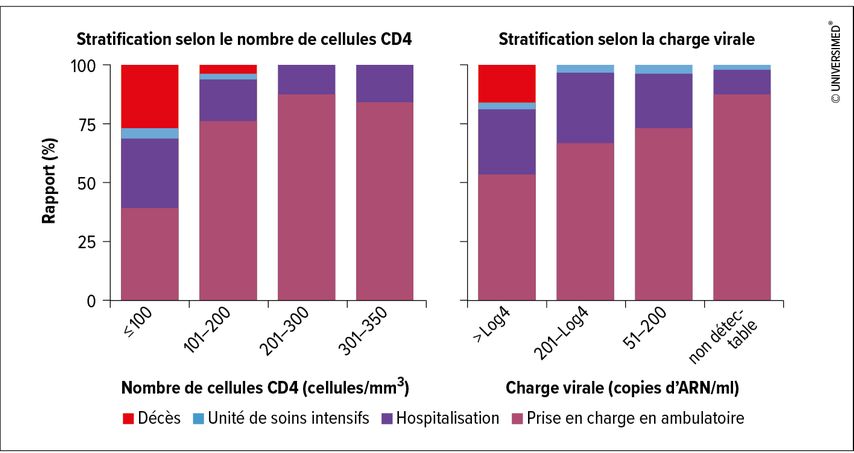
Une évaluation portant sur 382 patients ayant un nombre de CD4 <350/µl a démontré pour la première fois la corrélation évidente entre la sévérité de l’évolution du mpox et l’infection par le VIH avancée ainsi que la virémie non supprimée (Fig. 1).4
Fig. 1: Complications et résultats du mpox chez les patients séropositifs en fonction du nombre de cellules CD4 et de la charge virale (modifiés selon Orkin C, 2023)4
Le nombre moyen de cellules CD4 était de 211/µl, 26,96% des patients présentant un nombre compris entre 100 et 200/µl, et 22,3% un nombre inférieur à 100/µl. La charge virale du VIH était >50copies/ml chez près de 50% des patients.
95% de l’ensemble des patients ont développé des lésions cutanées associées au mpox, avec toutefois des différences en ce qui concerne le nombre et la durée de cicatrisation. Le pic des lésions s’élevait à 12 (6–20) chez les patients présentant un nombre de CD4 >200/µl et à 30 (15–100) chez ceux présentant un nombre de CD4<100/µl. La guérison a duré en moyenne 21 jours en cas de nombre de CD4 >200/µl (16–28) et 31 jours en cas de nombre de CD4 <100/µl (21–45). 27 décès ont été enregistrés au total, tous les patients présentaient un nombre de CD4 <200/µl. Les symptômes de ces cas se traduisaient sous la forme de lésions nécrotiques étendues, d’infections bactériennes ainsi que de complications respiratoires. Aucun décès n’est survenu chez les patients vaccinés, quel que soit leur statut immunitaire.
L’étude a montré que la sévérité de l’évolution du mpox et le risque de mortalité étaient en corrélation avec le nombre de cellules CD4. Cela souligne encore une fois l’urgence des programmes de dépistage et de traitement du VIH. Elle met également en évidence la nécessité de proposer la vaccination contre le mpox en priorité aux personnes séropositives.
Demande d’inclusion du mpox dans la liste des maladies opportunistes
Sur la base des données relatives au mpox chez les patients atteints d’une infection par le VIH avancée, les auteurs de l’étude demandent que le mpox soit inclus dans la liste des infections opportunistes et que les lésions nécrotiques associées au Mpox soient ajoutées aux maladies définissant le sida.
Deux aspects sont ici au premier plan:
-
La corrélation entre le nombre de cellules CD4 et l’évolution du mpox a été clairement démontrée.4 Le taux de mortalité dû au mpox a été calculé à 15% en cas de nombre de cellules CD4 <200/µl et à 27% en cas de nombre de CD4 <100/µl. Le symptôme principal était des lésions nécrotiques graves dans 93% des cas de décès. L’inclusion dans la liste des maladies opportunistes ou définissant le sida devrait conduire à une plus grande attention accordée à ces risques et, par exemple, à des directives thérapeutiques.
-
Le VIH a été diagnostiqué chez 9% des patients de l’étude à la suite de l’infection par le mpox. Le nombre de cellules CD4 était <200/µl chez 23 des 33 patients nouvellement diagnostiqués. En tant qu’infection opportuniste, le mpox serait inclus dans les recommandations internationales de dépistage du VIH et pourrait ainsi permettre d’augmenter le nombre de diagnostics précoces du VIH. Il a également été recommandé de proposer simultanément un test de dépistage du VIH à toutes les personnes se faisant vacciner contre le mpox.
Source:
CROI 2023: Conference on Retroviruses and Opportunistic Infections, du 19 au 23 février 2023, Seattle
Littérature:
1 Jensen BE et al.: In-depth virological and immunological characterization of HIV-1 cure after CCR5Δ32/Δ32 allogeneic hematopoietic stem cell transplantation. Nat Med 2023; 29:583-7 2 Enriquez AB et al.: Single infusion of stem like CCR5-modifier CD4 cells provide long-term HIV control. CROI 2023; Abstract #182 3 Buchbinder S et al.: Overview of the Mosaico HIV vaccine trial. CROI 2023; Special Session 1 4 Orkin C: Mpox in people with advanced HIV infection: a global case series. Lancet 2023; 401: 939-49
Das könnte Sie auch interessieren:
Études actuelles sur le traitement de l’ILD
Le terme pneumopathie interstitielle (ILD) est un terme générique désignant un groupe important et hétérogène de maladies qui se manifestent principalement dans l’espace broncho- ...
Mise à jour 2026: vers la modification de la maladie
Un grand nombre de médicaments biologiques immunomodulateurs et de «small molecules» ont considérablement élargi l’éventail des options thérapeutiques dans les maladies inflammatoires ...
Schémas thérapeutiques de référence plus courts dans la tuberculose
La tuberculose (TB) constitue toujours un défi majeur à l’échelle mondiale. Malgré les progrès, le besoin de schémas thérapeutiques plus efficaces, plus courts et mieux tolérés reste ...