Comment prévenir l’apparition d’un diabète de type 2?
Auteur:
PD Dr méd. François R. Jornayvaz
Service d’endocrinologie, diabétologie, nutrition et éducation thérapeutique du patient
Hôpitaux Universitaires de Genève
E-mail: francois.jornayvaz@hcuge.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En Suisse, on estime que près de 500000 personnes sont atteintes de diabète, dont 90%, soit 450000 personnes, sont atteintes de diabète de type 2. Il n’existe pas de chiffre précis concernant le prédiabète, mais il est certain que si aucune intervention n’est réalisée, la probabilité de développer un diabète de type 2 augmente avec le temps. De plus, le prédiabète est associé à un risque cardiovasculaire élevé, il est donc important de dépister et surtout d’intervenir en cas de prédiabète, afin d’éviter l’apparition d’un diabète de type 2. La prévention la plus efficace consiste en des mesures d’action sur le style de vie: favoriser la perte pondérale, la modification de l’alimentation, et éviter la sédentarité.
Keypoints
-
Les mesures les plus efficaces pour prévenir l’apparition d’un diabète de type 2 lorsqu’on a un prédiabète reposent sur les mesures du style de vie.
-
Le plus efficace consiste à perdre 7% du poids corporel initial et d’augmenter l’activité physique modérée à intense (comme la marche rapide) à raison de 150 minutes par semaine.
-
Une variété de régimes alimentaires peut être considérée dans la prévention du diabète de type 2 chez les personnes avec prédiabète.
-
Il n’y a que peu de place pour les interventions pharmacologiques, afin de prévenir l’apparition d’un diabète de type2, lorsqu’on a un prédiabète.
Qu’est-ce que le prédiabète?
Prédiabète est le terme utilisé pour les personnes dont les taux de glucose ne répondent pas aux critères diagnostiques de diabète, mais sont trop élevés pour être considérés comme normaux. Le prédiabète regroupe les définitions de glucose à jeun anormal et intolérance au glucose, mais peut aussi être défini par des valeurs précises d’hémoglobine glyquée (HbA1c), selon le Tableau 1.
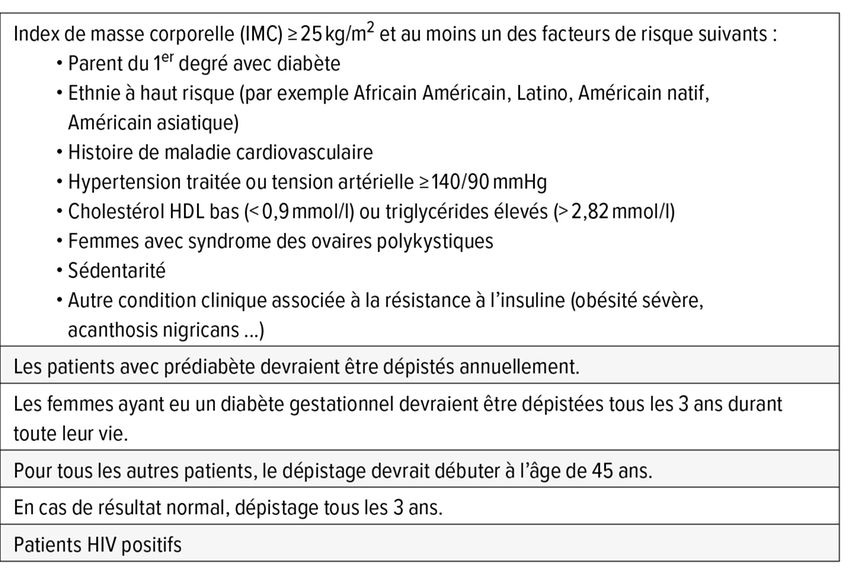
Le prédiabète ne doit pas être considéré comme une entité clinique à part entière, mais plutôt comme un risque accru de développer ultérieurement un diabète de type 2 (DT2). Le prédiabète est aussi associé à un risque cardiovasculaire accru. Le prédiabète est souvent associé à l’obésité (en particulier à l’obésité abdominale, ou viscérale), à la dyslipidémie avec taux de triglycérides élevés et/ou à un taux de cholestérol HDL bas, et à l’hypertension. Les directives actuelles proposent de rechercher un prédiabète ou un DT2 dans les conditions résumées dans le Tableau 2.
Comment prévenir l’apparition d’un DT2?
Quelques études randomisées contrôlées majeures, incluant l’étude Diabetes Prevention Program (DPP),1 l’étude Finnish Diabetes Prevention Study (DPS)2 et l’étude Da Qing Diabetes Prevention Study (Da Qing Study)3 ont démontré qu’une adaptation du style de vie comportant une réduction calorique de l’apport alimentaire journalier, était très efficace pour prévenir l’apparition d’un DT2 et améliorer des marqueurs cardio-métaboliques comme la pression artérielle, les lipides sanguins et l’inflammation. Ces mesures doivent être aussi associées à des mesures servant à encourager les personnes avec prédiabète à éviter à tout prix la sédentarité, au moyen d’une promotion de l’activité physique que nous allons discuter.
L’évidence la plus forte pour la prévention du diabète nous vient de l’étude DPP américaine.1 Cette étude a montré qu’une intervention sur le style de vie, de manière intensive, réduisait l’incidence de DT2 de 58% sur 3 ans. De plus, le suivi à long terme des 3 études mentionnées ci-dessus, agissant sur le style de vie, a montré que la réduction du risque de conversion vers le diabète de type 2 était maintenu. En effet, la réduction du risque à 30 ans de développer un DT2 était de 39% dans l’étude DaQing,4 de 43% à 7 ans dans l’étude Finnish DPS,2 et de 34% à 10 ans5 et 27% à 15 ans6 dans l’étude US Diabetes Prevention Programme Outcome Study (DPPOS).
Les deux objectifs principaux dans l’étude DPP avec intervention intensive sur le style de vie consistaient en une réduction de 7% du poids initial, et de 150 minutes d’activité physique par semaine d’intensité modérée de type marche rapide. Il est d’ailleurs intéressant de constater que simplement la modification de l’activité physique, même sans perte de poids, pouvait réduire l’incidence de DT2 de 44%.7 Le choix de perdre 7% du poids initial a été sélectionné parce qu’il s’agit d’une cible faisable, et idéalement atteignable durant les 6 premiers mois de l’intervention. Ceci dit, une perte de poids supérieure, de 7 à 10% du poids initial, permettait d’obtenir de meilleurs résultats en termes de prévention d’apparition d’un DT2.7 Il est recommandé de perdre du poids à la vitesse d’environ 0,5 à 1kg par semaine, afin de pouvoir maintenir ceci sur le long terme et d’éviter la reprise pondérale à l’arrêt de l’intervention. Pour y parvenir, il faut réduire l’apport calorique journalier d’environ 500 à 1000 calories par jour, en fonction du poids corporel initial. Dans l’étude DPP, il était conseillé dans la majorité des cas de réduire les calories notamment en réduisant l’apport quotidien total en graisse. Cependant, l’évidence suggère qu’il n’y a pas vraiment de répartition idéale en termes de macronutriments (hydrates de carbone, protéines et graisses), mais qu’une réduction calorique globale est probablement plus importante. Il faut donc adapter ce type de prise en charge en fonction du patient, de son alimentation habituelle et de sa motivation. Une aide d’un professionnel de la nutrition (diététicienne, nutritionniste) est dès lors très importante dans ce type d’intervention. Plusieurs types de régimes alimentaires ont montré un bénéfice en termes de réduction de l’apparition d’un DT2 lorsqu’on a un prédiabète, par exemple le régime méditerranéen et les régimes végétariens basés sur des aliments d’origine végétale, ou des régimes de type DASH (Dietary Approaches to Stop Hypertension). Il semble aussi que la qualité de l’alimentation ait son importance. En effet, il faut favoriser la consommation de produits entiers de type complets, légumineuses, oléagineux, fruits et légumes, et surtout minimiser les aliments raffinés ou ayant subi des transformations (par exemple plats pré-cuisinés).
Réduire le risque de DT2 même sans perte pondérale ou augmentation de l’activité physique
Une étude intéressante a même montré qu’on pouvait prévenir l’apparition d’un DT2 sans perte pondérale significative.8 En effet, sur un suivi médian de 4,1 années, une diète méditerranéenne enrichie en huile d’olive extra-vierge a pu montrer, chez plus de 3500 patients âgés de 55 à 80 ans avec haut risque cardiovasculaire, sans diabète, dont certains avec prédiabète, qu’il était possible de réduire significativement l’apparition d’un DT2. Ceci en comparaison avec une diète méditerranéenne riche en oléagineux, mais aussi par rapport à une diète contrôle qui consistait en un régime pauvre en graisse. Les trois diètes étaient iso-caloriques et ne consistaient pas en une restriction calorique par rapport aux régimes habituels alimentaires des sujets inclus dans l’étude. L’effet sur la diminution de l’apparition de DT2 était par ailleurs indépendant de l’activité physique qui n’était pas augmentée dans cette étude, mais surtout indépendant de la perte de poids puisqu’il n’y a pas eu de perte pondérale chez les sujets en cours d’étude. En conclusion, cette étude a donc montré qu’après un suivi médian de 4,1 années, les individus s’alimentant avec une diète méditerranéenne riche en huile d’olive extra-vierge présentaient une réduction significative de 40% du risque relatif de développer un DT2, ceci sans restriction calorique, sans augmentation de l’activité physique, et sans perte pondérale. En résumé, le seul changement d’alimentation, même sans perte pondérale, peut être efficace pour prévenir l’apparition d’un DT2.
Quelle activité physique est bénéfique pour réduire l’incidence de DT2?
Pour ce qui est de l’activité physique, comme discuté plus haut, l’intervention de l’étude DPP consistait à augmenter son activité physique à 150 minutes par semaine en une activité physique d’intensité modérée comme la marche rapide.1 Dans l’idéal, pour atteindre les résultats de l’étude DPP, il faut distribuer cette activité physique durant la semaine sur un minimum de 3séances par semaine avec au minimum 10minutes par session. Cette activité physique, atteignable de manière raisonnable en pratique, correspond à une dépense calorique d’environ 700kcal/semaine. Dans l’étude DPP, le programme incluait 16 sessions durant les 24 premières semaines de l’étude avec notamment des cours en groupes et des séances de motivation. Il s’agissait essentiellement d’exercice de type aérobie, mais des exercices de résistance pouvaient être réalisés jusqu’à concurrence de 75 minutes par semaine. Il est clair que la motivation du patient est ici la clef, car développer et maintenir une activité physique régulière alors qu’on est sédentaire au départ est un véritable challenge pour lequel il faut souvent recourir à des maîtres de sport, physiothérapeutes ou coaches sportifs.
Qu’en est-il des mesures pharmacologiques pour prévenir l’apparition d’un DT2?
Comme il est souvent difficile avec les changements de comportement alimentaire et d’activité physique de maintenir un bénéfice à long terme, on peut se poser la question de la pertinence d’une intervention pharmacologique afin d’obtenir un bénéfice supplémentaire. De nombreux agents pharmacologiques antidiabétiques ont été évalués dans la prévention de l’apparition d’un DT2, comme la metformine, les inhibiteurs de l’alpha-glucosidase, le liraglutide, les glitazones ou même l’insuline. En règle générale, la plupart des interventions montrent un bénéfice pour réduire l’apparition d’un DT2. La metformine est la molécule qui a montré la plus solide évidence1 et sécurité9 à long terme comme intervention pharmacologique pour prévenir l’apparition d’un DT2. Cependant, le fait qu’il s’agisse d’un médicament avec des effets secondaires et que cela ait un certain coût, il faut considérer les pours et les contres de l’ajout de metformine aux mesures agissant sur le style de vie. Dans l’étude DPP, la metformine était en règle générale moins efficace que les mesures de style de vie.6 Durant le suivi initial dans l’étude DPP, la metformine était aussi efficace que les mesures de style de vie dans des sous-groupes de participants qui avaient un index de masse corporelle supérieure ou égale à 35kg/m2, ainsi que chez les jeunes participants âgés de 25 à 44 ans.1 De plus, chez les femmes ayant eu un diabète gestationnel dans leurs antécédents, la metformine et l’action sur les mesures de style de vie ont eu un effet similaire sur l’apparition ultérieure d’un DT2, avec une réduction du risque relatif de 50%,10 et une efficacité qui restait présente jusqu’à 10 ans de suivi.11 Sur cette base, c’est-à-dire les conclusions de l’étude DPP, la metformine pourrait être recommandée comme option pharmacologique chez les individus à haut risque de développer un DT2, c’est-à-dire les femmes avec antécédent de diabète gestationnel, ou les sujets obèses avec un index de masse corporelle supérieur ou égal à 35kg/m2. Il s’agit cependant d’une indication «off-label» qu’il s’agit de bien considérer, surtout à la lumière des risques en lien avec la prise chronique de metformine, comme notamment le risque de déficit en vitamine B12.12
Prédiabète et risque cardiovasculaire
Le prédiabète est associé à un risque cardiovasculaire élevé, ce d’autant plus que la plupart des sujets avec prédiabète présentent d’autres facteurs de risque cardiovasculaire, incluant l’hypertension artérielle et la dyslipidémie.13 Il faut bien entendu aussi agir sur tous les facteurs de risque modifiables dont le tabagisme.
En conclusion
Les sujets avec prédiabète présentent un risque cardiovasculaire élevé et évidemment un risque de développer ultérieurement un DT2, avec toutes les complications potentielles qu’on lui connaît. Il est dès lors important de dépister la présence d’un prédiabète selon les recommandations actuelles. Les patients avec prédiabète devraient être ensuite annuellement dépistés pour s’assurer qu’ils ne présentent pas un DT2. L’intervention la plus favorable dans cette optique est de favoriser les mesures du style de vie, l’évidence la plus forte consiste à réduire son poids initial de 7% et à augmenter son activité physique à environ 150 minutes par semaine. On en revient donc toujours au même type de conclusion: il faut manger moins, manger mieux, et surtout bouger plus.
Littérature:
1 Knowler WC et al.; DM & Diabetes Prevention Program Research G: Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med 2002; 346: 393-403 2 Lindstrom J et al.: Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study. Lancet 2006; 368: 1673-9 3 Li G et al.: Cardiovascular mortality, all-cause mortality, and diabetes incidence after lifestyle intervention for people with impaired glucose tolerance in the Da Qing Diabetes Prevention Study: a 23-year follow-up study. Lancet Diabetes Endocrinol 2014; 2: 474-80 4 Gong Q et al.: Morbidity and mortality after lifestyle intervention for people with impaired glucose tolerance: 30-year results of the Da Qing Diabetes Prevention Outcome Study. Lancet Diabetes Endocrinol 2019; 7: 452-61 5 Diabetes Prevention Program Research Group; Knowler WC et al.: 10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study. Lancet 2009; 374: 1677-86 6 Diabetes Prevention Program Research Group: Long-term effects of lifestyle intervention or metformin on diabetes development and microvascular complications over 15-year follow-up: the Diabetes Prevention Program Outcomes Study. Lancet Diabetes Endocrinol 2015; 3: 866-75 7 Hamman RF et al.: Effect of weight loss with lifestyle intervention on risk of diabetes. Diabetes Care 2006; 29: 2102-7 8 Salas-Salvado J et al.: Prevention of diabetes with Mediterranean diets: a subgroup analysis of a randomized trial. Ann Intern Med 2014; 160: 1-10 9 Diabetes Prevention Program Research Group: Long-term safety, tolerability, and weight loss associated with metformin in the Diabetes Prevention Program Outcomes Study. Diabetes Care 2012; 35: 731-7 10 Ratner RE et al.: Prevention of diabetes in women with a history of gestational diabetes: effects of metformin and lifestyle interventions. J Clin Endocrinol Metab 2008; 93: 4774-9 11 Aroda VR et al.: The effect of lifestyle intervention and metformin on preventing or delaying diabetes among women with and without gestational diabetes: the Diabetes Prevention Program outcomes study 10-year follow-up. J Clin Endocrinol Metab 2015; 100: 1646-53 12 Aroda VR et al.: Long-term metformin use and vitamin B12 deficiency in the Diabetes Prevention Program Outcomes Study. J Clin Endocrinol Metab 2016; 101: 1754-61 13 Huang Y et al.: Association between prediabetes and risk of cardiovascular disease and all cause mortality: systematic review and meta-analysis. BMJ 2016; 355: i5953
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...