Biomarqueurs de l’inflammation pour guider les antibiothérapies à différents niveaux de soins
Auteurs:
José Knüsli
PD Dre méd. Noémie Boillat-Blanco
Service des maladies infectieuses
Centre Hospitalier Universitaire Vaudois et Université de Lausanne
E-mail: jose.knusli@chuv.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
La résistance aux antibiotiques menace de rendre une classe entière de médicaments inefficace contre des maladies aujourd’hui considérées comme facilement traitables.1,2 Au vu de l’association entre l’utilisation des antibiotiques et l’émergence de résistances, il est urgent de trouver des moyens pour une utilisation rationnelle de ces médicaments.3,4 La majorité des prescriptions inappropriées ont lieu lors d’infections respiratoires communautaires.5
Keypoints
-
Les biomarqueurs de l’inflammation (protéine C réactive et procalcitonine) permettent une diminution sûre de la prescription d’antibiotiques lors d’infections respiratoires en médecine de famille et dans les établissements médico-sociaux.
-
Chez les patients avec une infection sévère aux soins intensifs, il est important d’initier rapidement une antibiothérapie, quelle que soit la valeur des biomarqueurs.
-
Afin que les biomarqueurs aient un impact sur la prescription d’antibiotiques, il faut les mesurer uniquement chez les patients chez lesquels l’évaluation clinique ne suffit pas à exclure une infection bactérienne.
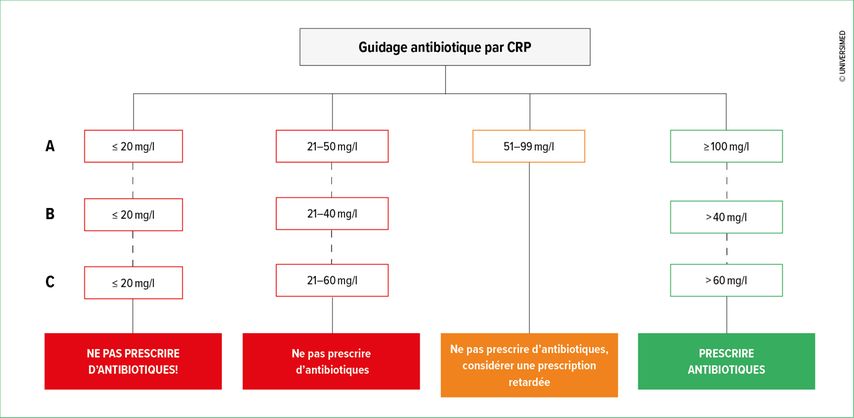
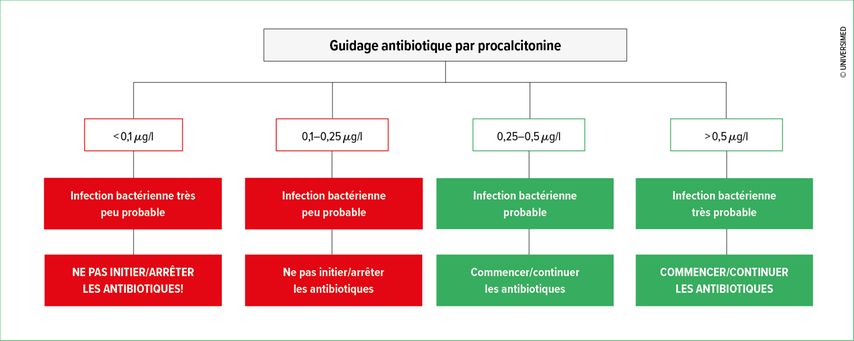
Certains biomarqueurs de l’inflammation sont associés à l’étiologie bactérienne d’une infection ou à sa sévérité, et peuvent donc être utilisés pour guider nos prescriptions. Bien que plus de 150 biomarqueurs aient été étudiés dans le cadre des infections,6 nous nous focaliserons dans cet article sur les deux biomarqueurs – la procalcitonine et la protéine C réactive (CRP) – dont l’impact sur les prescriptions d’antibiotiques et la sécurité d’emploi lors d’infections respiratoires communautaires a été évalué lors d’études cliniques randomisées contrôlées à différents niveaux de soin. Les valeurs seuils de CRP et procalcitonine utilisées dans les différentes études sont décrites dans les Figures 1 et 2.
Fig. 1: Seuils de protéine C réactive (CRP) utilisés dans différentes études randomisées contrôlées pour le guidage antibiotique à 3 différents niveaux de soins. A: infections respiratoires basses et hautes au cabinet.8 B: exacerbations de bronchopneumopathies chroniques obstructives au cabinet.10 C: infections respiratoires basses dans un établissement médico-social16
Fig. 2: Seuils de procalcitonine utilisés pour le guidage antibiotique dans les études randomisées contrôlées sur les infections respiratoires basses, au cabinet (pour la prescription d’antibiotiques) et aux urgences (pour l’initiation et l’arrêt des antibiotiques)7, 12
En médecine de famille
Une étude récente réalisée en Suisse dans 60 cabinets de médecine de famille incluant 469 patients avec infections respiratoires basses a montré que l’utilisation de la procalcitonine en POCT («point-of-care test», test rapide au lieu de soin) pour guider l’antibiothérapie mène à une réduction importante de sa prescription: celle-ci est passée de 70% dans le groupe contrôle à 40% pour les patients dont la procalcitonine avait été mesurée (–26%; IC à 95%: –41% à –10%).7 Cette réduction était sûre pour les patients et apportait de plus l’avantage de diminuer le nombre de radiographies thoraciques effectuées, sans toutefois augmenter le nombre de consultations de suivi: l’utilisation de la procalcitonine était donc également efficace sur le plan économique.
Une grande étude multinationale portant sur les infections respiratoires basses et hautes et incluant 6771 patients de 259 cabinets de médecine de famille a évalué l’utilisation de la CRP en POCT, ainsi que des formations en communication pour les généralistes. Elle a ainsi démontré une réduction importante de la prescription antibiotique pour les deux interventions, aussi bien séparément qu’en combinaison.8 Une étude de suivi dans les mêmes cabinets a été réalisée 12 mois après la première; elle a cependant montré que les généralistes qui utilisaient la CRP s’étaient lassés de son utilisation, leur taux de prescription antibiotique retournant ainsi à leur niveau habituel, alors que ceux qui étaient formés en communication gardaient un taux plus bas de prescriptions.9 Dans une étude britannique incluant 653 patients provenant de 86 cabinets de médecine de famille, la CRP a aussi démontré son utilité pour la prise en charge des exacerbations de bronchopneumopathie chronique obstructive, menant de même à une réduction sûre des prescriptions d’antibiotiques.10 Cette réduction des prescriptions pour les infections respiratoires basses grâce à l’utilisation de la CRP en POCT a été également observée dans un tout autre cadre de soins, celui des établissements médico-sociaux. Une étude néerlandaise récente réalisée dans 11 établissements et incluant 241 patients a ainsi montré une réduction absolue du taux de prescriptions de 82% dans le groupe contrôle à 54% dans le groupe intervention.11 Cette diminution était de nouveau sûre pour les patients, qui ne montraient ni plus d’échec de traitement, ni plus d’admission à l’hôpital; de plus, la mortalité était identique dans les deux groupes.
Aux urgences
L’effet d’un guidage des antibiothérapies par procalcitonine a aussi été étudié à l’hôpital. Aux urgences, une étude suisse, évaluant l’utilisation de la procalcitonine dans 6 hôpitaux chez 1359 patients avec infections respiratoires basses, a montré de nombreux bénéfices: une durée d’antibiothérapie plus courte (diminution de 8,7 à 5,7 jours), un taux de prescription d’antibiotiques plus bas (diminution de 88 à 75%; –13%; IC à 95%: –16% à –8,1%), mais aussi une réduction sur le plan clinique des effets indésirables liés aux antibiotiques (diminution de 28 à 20%).12 Cette réduction était sûre pour les patients en termes d’évènements indésirables, ainsi que de mortalité. Grâce à des mesures répétées, la procalcitonine aidait pour décider à la fois de l’initiation, mais aussi de l’arrêt des antibiotiques.
Aux États-Unis, une étude multicentrique chez 1656 patients dans 14 services d’urgences n’a néanmoins pas confirmé ces résultats. En utilisant le même algorithme de procalcitonine que celui de l’étude susmentionnée, aucune différence de durée d’antibiothérapie, ni du taux de prescription d’antibiotiques n’a pu être observée.13 Il est cependant notable que dans l’étude américaine, l’algorithme procalcitonine n’a été suivi que dans 73% des cas, alors que l’adhérence était beaucoup plus grande dans l’étude suisse (91%). De plus, une grande proportion des patients inclus avaient un diagnostic d’asthme pour lequel la probabilité pré-test d’infection bactérienne est déjà tellement faible que la procalcitonine n’amène pas de valeur ajoutée à la seule évaluation clinique. Il s’agit donc de bien choisir les patients chez lesquels utiliser la procalcitonine en évaluant leur probabilité d’infection bactérienne.
Aux soins intensifs
Une étude sur les exacerbations sévères de bronchopneumopathie chronique obstructive, réalisée chez 302 patients en soins intensifs dans 11 hôpitaux français, a conclu à une absence d’effet de l’utilisation de la procalcitonine sur la durée de l’antibiothérapie.14 La mortalité des patients faisant partie du groupe procalcitonine et n’ayant pas reçu d’antibiotiques à l’admission était même plus élevée que celle du groupe contrôle. Il est donc dangereux d’utiliser la procalcitonine comme facteur décisif de l’initiation des antibiotiques chez ces patients sévèrement atteints: dans ce groupe de patients, l’antibiothérapie doit être débutée immédiatement dès la suspicion d’une infection bactérienne.
Enfin, une autre étude est actuellement en cours dans 20 hôpitaux français pour évaluer l’impact du guidage par procalcitonine en combinaison avec un diagnostic moléculaire microbiologique pour la prise en charge aux soins intensifs des patients souffrant de pneumonie d’acquisition communautaire sévère.15
Discussion et conclusion
Dans les cabinets de médecine de famille et dans les établissements médico-sociaux, la mesure de CRP en POCT permet de diminuer sans risque les prescriptions d’antibiotiques chez les patients atteints d’infections respiratoires basses. De même, la procalcitonine est un biomarqueur tout aussi efficace chez le généraliste. Il faut cependant faire attention à la lassitude d’utilisation de ces tests; un feedback personnalisé sur leur usage et sur la consommation d’antibiotiques serait une solution envisageable pour aider les médecins de famille à comprendre et à maintenir l’impact de ces tests en termes de réduction des prescriptions.
Aux urgences, le guidage par procalcitonine en POCT permet aussi de diminuer l’exposition aux antibiotiques lorsqu’elle est utilisée à bon escient: aucune nécessité d’utilisation chez les patients à moindre risque d’infection bactérienne, pour lesquels l’évaluation clinique se révèle suffisante pour éviter une prescription d’antibiotiques.
Enfin, pour les patients en soins intensifs avec une infection sévère, la procalcitonine ne doit pas être utilisée en décision de l’initiation des antibiotiques en raison du risque d’augmentation de la mortalité des patients: les antibiotiques doivent en effet être débutés dès que l’on a une suspicion d’infection.
En conclusion, l’utilité et la sécurité d’utilisation des biomarqueurs pour guider les antibiothérapies lors d’infections respiratoires est fortement influencée par le degré de sévérité clinique des patients.
Littérature:
1 Organisation Mondiale de la Santé: Résistance aux antibiotiques. Published July 31, 2020. Accessed February 16, 2022. https://www.who.int/fr/news-room/fact-sheets/detail/antibiotic-resistance 2 Murray CJ et al.: Global burden of bacterial antimicrobial resistance in 2019: a systematic analysis. Lancet 2022; 399: 629-55 3 Costelloe C et al.: Effect of antibiotic prescribing in primary care on antimicrobial resistance in individual patients: systematic review and meta-analysis. BMJ 2010; 340: c2096 4 Spellberg B: The new antibiotic mantra–“shorter is better”. JAMA Intern Med 2016; 176: 1254-5 5 Federal Office of Public Health and Federal Food Safety and Veterinary Office: Swiss Antibiotic Resistance Report 2020. Usage of antibiotics and occurrence of antibiotic resistance in Switzerland. 2020. http://www.anresis.ch/wp-content/uploads/2020/11/Swiss-Antibiotic-Resistance-Report-2020_def_WEB.pdf 6 Pierrakos C, Vincent JL: Sepsis biomarkers: a review. Crit Care 2010; 14: R15 7 Lhopitallier L et al.: Procalcitonin and lung ultrasonography point-of-care testing to determine antibiotic prescription in patients with lower respiratory tract infection in primary care: pragmatic cluster randomised trial. BMJ 2021; 374: n2132 8 Little P et al.: Effects of internet-based training on antibiotic prescribing rates for acute respiratory-tract infections: a multinational, cluster, randomised, factorial, controlled trial. Lancet 2013; 382: 1175-82 9 Little P et al.: Antibiotic prescribing for acute respiratory tract infections 12 months after communication and CRP training: a randomized trial. Ann Fam Med 2019; 17: 125-32 10 Butler CC et al.: C-reactive protein testing to guide antibiotic prescribing for COPD exacerbations. N Engl J Med 2019; 381: 111-20 11 Boere TM et al.: Effect of C reactive protein point-of-care testing on antibiotic prescribing for lower respiratory tract infections in nursing home residents: cluster randomised controlled trial. BMJ 2021; 374: n2198 12 Schuetz P et al.: Effect of Procalcitonin-based guidelines vs standard guidelines on antibiotic use in lower respiratory tract infections: the ProHOSP randomized controlled trial. JAMA 2009; 302: 1059-66 13 Huang DT et al.: Procalcitonin-guided use of antibiotics for lower respiratory tract infection. N Engl J Med 2018; 379: 236-49 14 Daubin C et al.: Procalcitonin algorithm to guide initial antibiotic therapy in acute exacerbations of COPD admitted to the ICU: a randomized multicenter study. Intensive Care Med 2018; 44: 428-37 15 Voiriot G et al.: Combined use of a broad-panel respiratory multiplex PCR and procalcitonin to reduce duration of antibiotics exposure in patients with severe community-acquired pneumonia (MULTI-CAP): a multicentre, parallel-group, open-label, individual randomised trial conducted in French intensive care units. BMJ Open 2021; 11: e048187 16 Boere TM et al.: Using point-of-care C-reactive protein to guide antibiotic prescribing for lower respiratory tract infections in elderly nursing home residents (UPCARE): study design of a cluster randomized controlled trial. BMC Health Serv Res 2020; 20: 149
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...