L’adhésion: un facteur clé du succès thérapeutique
Compte-rendu:
Dre méd. Christine Adderson-Kisser, MPH
Journaliste médicale
Un succès thérapeutique insuffisant ou un échec thérapeutique ne signifie pas nécessairement que le traitement est inefficace. Parfois, c’est aussi dû au fait que le médicament n’est pas pris, est mal dosé ou arrêté prématurément. La PD Dre méd. Annina Vischer, hypertensiologue et médecin cadre à la Policlinique médicale de l’Hôpital universitaire de Bâle, s’est exprimée sur l’importance de la non-adhésion dans la pratique clinique quotidienne, ses causes et le potentiel d’amélioration lors du cours sur la lipidologie clinique du GSLA, à Zurich.
Keypoints
-
La non-adhésion est un problème important qui entraîne des coûts élevés et une mortalité accrue.
-
La première étape, et la plus importante, est d’envisager un problème de non-adhésion.
-
Les raisons sont nombreuses, c’est pourquoi il n’existe aucune solution spécifique et optimale pour tou·tes les patient·es; des approches individuelles et créatives sont nécessaires («personalized medicine»).
-
La meilleure façon d’améliorer l’adhésion est d’y travailler conjointement, c’est-à-dire que les médecins ont aussi leur part de responsabilité.
La non-adhésion n’est pas seulement un problème médical, mais aussi un problème économique qui coûte de l’argent», a constaté A. Vischer. Dans une revue, les coûts annuels supplémentaires liés à la non-adhésion au plan de traitement ont été estimés entre 949 et 44190 dollars américains par personne pour différents groupes de maladies (données de 2015).1L’évaluation de l’étude CHARM a montré que la non-adhésion coûte aussi des vies: les patient·es souffrant d’insuffisance cardiaque sous candésartan ou placebo n’adhérant pas au traitement présentaient une mortalité globale supérieure de 34% à celle des patient·es adhérant au traitement.2
Le problème de non-adhésion est-il pertinent?
Les maladies chroniques sont très répandues. Les données américaines révèlent que 60% des adultes souffrent d’une maladie chronique, voire de plusieurs chez 40%.3 Selon les résultats d’une méta-analyse portant sur près de 9000 personnes, on constate toutefois une non-adhésion élevée, de 43% en moyenne, précisément chez les patient·es multimorbides, un facteur très pertinent pour le succès thérapeutique.4 Si l’on compare les taux de non-adhésion des différents groupes de maladies, on constate toutefois une large fourchette (7–84%); le problème de non-adhésion est donc plus important dans certaines maladies que dans d’autres.
«Dans le cas de l’hypertension, la non-adhésion s’élève en moyenne de 27 à 40% dans le monde.5 Les taux étaient particulièrement élevés dans les pays à revenu faible ou intermédiaire et dans les pays non occidentaux», a expliqué A. Vischer. En revanche, aucune tendance temporelle n’a été observée entre 2010 et 2020. Les conséquences cliniques de la non-adhésion sont évidentes: contrôle sous-optimal de la pression artérielle, complications liées à l’hypertension, augmentation des hospitalisations et de la mortalité globale.5 Dans une méta-analyse de 2017, 31% en moyenne des personnes dont la pression artérielle n’était pas contrôlée malgré la prescription de trois médicaments ou plus n’adhéraient pas au traitement.6 Les hypertensions résistantes au traitement ne méritent donc probablement pas toutes cette appellation.
Qu’est-ce que l’adhésion exactement?
«Pour pouvoir aborder le problème de non-adhésion, il faut d’abord comprendre ce que signifie réellement l’adhésion et quels aspects elle englobe», a expliqué A.Vischer.
Il existe en effet différents termes pour désigner le comportement de prise médicamenteuse, dont la signification n’est pas identique. Si l’on a longtemps parlé d’observance («compliance»), qui désigne le fait qu’un·e patient·e suit les instructions des médecins et prend le traitement prescrit, soit une conception plutôt passive du rôle plaçant la responsabilité du côté des patient·es, le terme d’adhésion («adherence») s’est aujourd’hui imposé. Dans ce cas, les objectifs thérapeutiques sont définis et mis en œuvre conjointement par les médecin et les patient·es, ce qui fait que les deux parties sont responsables du succès thérapeutique.
Le concept d’adhésion ne prend désormais plus seulement en compte la simple prise médicamenteuse par les patient·es, mais aussi la gestion conjointe et interdisciplinaire de l’adhésion.7 Trois périodes distinctes sont prises en compte dans la prise médicamenteuse, au cours desquelles des problèmes de non-adhésion peuvent survenir: l’initiation, c’est-à-dire le début de la prise d’un médicament prescrit, qui peut être ponctuelle, tardive ou inexistante; la mise en œuvre, c’est-à-dire l’application du schéma posologique prescrit, au cours de laquelle la dose, la fréquence ou l’heure de prise peuvent différer de la prescription, et enfin l’arrêt du traitement, qui peut se faire comme prescrit ou de manière prématurée. Le délai entre la prise de la première et de la dernière dose de médicament est appelé persistance, la non-persistance désignant la période pendant laquelle le médicament n’est pas pris malgré la prescription.
La gestion de l’adhésion thérapeutique comprend le suivi et le soutien à l’adhésion par les systèmes de santé, les professionnel·les de santé, mais aussi les patient·es et leur entourage. L’objectif est d’obtenir la meilleure prise possible du médicament prescrit avec le meilleur rapport bénéfice-risque.
Dans quels cas la non-adhésion est-elle particulièrement fréquente?
La non-adhésion peut se produire juste après la prescription d’un médicament, avant que l’ordonnance ne soit utilisée. En analysant près de 200000 ordonnances numériques, Fischer et al. ont constaté que 20 à 30% des patient·es n’utilisent pas leur nouvelle ordonnance.8 Les taux de non-adhésion les plus faibles ont été observés pour les ordonnances rédigées par les médecins de premier recours et les pédiatres (16%) ainsi que celles destinées aux patient·es âgé·es de moins de 18 ans (13%). Par classe de médicaments, les nouvelles ordonnances pour le traitement de maladies chroniques n’ont souvent pas été utilisées, par exemple pour l’hyperlipidémie (28,2%), l’hypertension (28,4%) et le diabète (31,4%).
Lors de la phase de mise en œuvre, c’est-à-dire l’application du schéma posologique prescrit, la non-adhésion se manifeste sous diverses formes, allant de l’oubli occasionnel de la prise à des interruptions prolongées du traitement (intentionnelles ou non), en passant par un non-respect de l’heure de prise ou du dosage. Le taux d’adhésion est généralement indiqué de manière cumulative dans les études, la limite de non-adhésion étant librement fixée à ≤80%. Des comparaisons entre patient·es ne peuvent donc pas être effectuées avec ces données, car des valeurs identiques peuvent être dues à des problèmes de non-adhésion totalement différents, qui n’ont pas la même pertinence clinique.9
En cas de non-adhésion due à un arrêt prématuré du traitement, les données sont à nouveau plus claires et les chiffres impressionnants: 1 patient·e sur 2 arrête son traitement antihypertenseur après seulement 12 mois. C’est particulièrement vrai pour les patient·es âgé·es de moins de 40 ans et pour les nouvelles ordonnances. Le choix de la classe de médicaments et l’intervalle entre les doses ont toutefois également une influence sur l’importance de la non-adhésion.9
À cela s’ajoute un effet temporel, car chaque année supplémentaire de traitement voit augmenter le nombre de patient·es qui l’arrêtent prématurément: dans une étude de suivi menée sur 292 personnes ayant reçu un traitement médicamenteux prolongé conforme aux directives après un infarctus du myocarde, la persistance de la prise de statines était de 78% après 1 an, de 59% après 2 ans et de seulement 44% après 3 ans, avec des valeurs similaires pour les antihypertenseurs.10
Pourquoi observe-t-on un problème de non-adhésion?
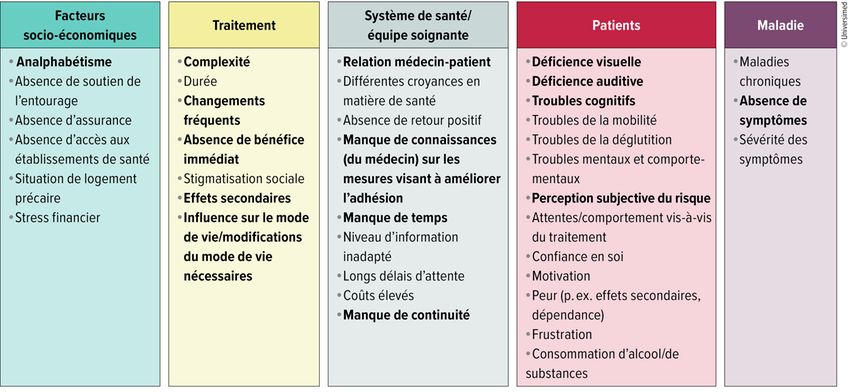
Les raisons de la non-adhésion sont multiples. Elle résulte des caractéristiques et des comportements propres aux patient·es, du type et de la sévérité de la maladie, de l’ampleur et des effets du traitement, des conditions du système de santé ainsi que des facteurs socio-économiques dans le cadre de vie des patient·es, comme le montre en détail la Figure 1.11
Selon une enquête menée auprès des patient·es, les raisons les plus fréquentes sont l’oubli de la prise (42%), un emballage vide (34%) et une absence du domicile (27%). Les effets secondaires liés au traitement sont cités par 21%, l’échec thérapeutique par 17% et des doutes sur la nécessité du traitement par 16%.12
En ce qui concerne le médicament, outre un succès thérapeutique imperceptible ou la survenue d’effets secondaires, le nombre de comprimés prescrits a une influence non négligeable: dans une étude de Gupta et al., seul·es 60% des patient·es adhéraient encore au traitement dès 3 antihypertenseurs prescrits et ce pourcentage tombait à 20–30% seulement dès 6 antihypertenseurs.13 De même, toutes les classes de médicaments ne sont pas acceptées ni utilisées de la même manière. Une méta-analyse portant sur les données de plus de 350000 personnes issues de 20 études a révélé que les antagonistes des récepteurs de l’angiotensine et les statines (respectivement 61 et 57%), bien qu’ils n’obtiennent pas un bon taux d’adhésion, font tout de même mieux que les diurétiques (42%).14
Que peut-on faire? Pistes pour une meilleure adhésion
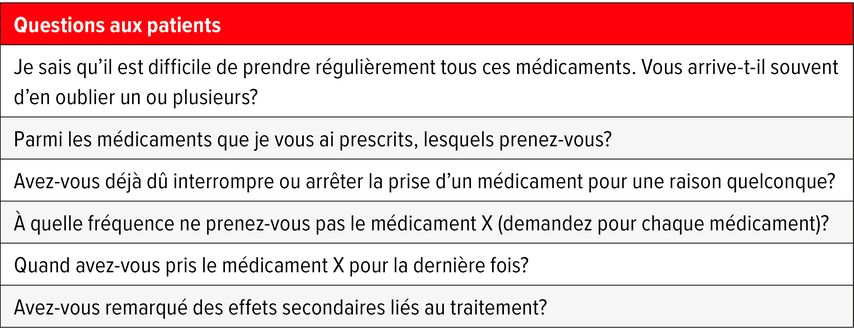
«On peut très clairement affirmer que l’approche ‹one-size-fits-all› ne fonctionne pas en ce qui concerne l’adhésion, mais que des solutions individuelles sont nécessaires. La première étape consiste à identifier le problème», a souligné A. Vischer. Dans ce cas, un questionnement ciblé, empathique et sans jugement peut souvent aider les patient·es à surmonter leur réticence à aborder le sujet de leur propre gré et à les sensibiliser à la prise correcte du médicament prescrit (Tab.1).15 «Cela prend certes du temps, mais cela en vaut la peine à long terme», a déclaré A. Vischer sur la base de son expérience.
La mesure des taux de médicament dans le sang peut fournir des informations objectives sur la prise et s’est avérée très efficace dans les études pour surveiller et améliorer l’adhésion. Cependant, elle doit être interprétée avec prudence.16 «Un taux de médicament peut également se situer dans la plage thérapeutique en cas de longue interruption dans la prise et de reprise du médicament conformément à la prescription, ou encore lorsque des surdosages et des sous-dosages permettent d’obtenir un taux suffisant au moment de la mesure, mais qui varie en fait fortement à long terme», a ajouté A. Vischer.17
Il est important de chercher une solution conjointement avec les patient·es. Il existe pour cela différentes mesures et interventions, parmi lesquelles il convient de choisir celles qui sont adaptées à chaque cas.9En voici quelques exemples:
Simplification du plan de traitement
«L’une des méthodes les plus efficaces pour améliorer l’adhésion est de simplifier la prise médicamenteuse», explique A.Vischer. Une méta-analyse portant sur 44 études a révélé que la réduction du nombre de comprimés grâce à l’utilisation d’associations fixes sous forme de comprimé unique, prises dans le meilleur des cas une fois par jour, a des effets significatifs sur le succès thérapeutique.18
L’adhésion et la persistance se sont améliorées de 78 et 88%, respectivement, sous traitement antihypertenseur par une association fixe par rapport à l’administration de plusieurs préparations individuelles. La réduction de la pression artérielle systolique (45% des cas) et diastolique (33%) a permis à un tiers supplémentaire de patient·es d’atteindre l’objectif thérapeutique de pression artérielle.18
Dans une évaluation rétrospective des données des caisses-maladie d’un grand collectif allemand (n=57998), l’association fixe s’est également avérée supérieure à l’administration de plusieurs préparations individuelles en termes de survie globale et de taux d’événements cardiovasculaires.19 «Grâce à des dosages plus faibles, les associations fixes s’accompagnent également de moins d’effets secondaires en cas d’hypertension», a souligné A. Vischer.20
Information, suivi socio-psychologique et interdisciplinaire des patient·es
Les mesures entraînant des changements de comportement et intégrant la prise de comprimés dans la routine quotidienne des patient·es peuvent constituer une autre option pour améliorer l’adhésion. Si les oublis de prise sont fréquents, l’instauration d’une routine, par exemple le fait d’associer le brossage des dents du matin à la prise médicamenteuse, peut déjà s’avérer utile. Les fonctions de rappel des téléphones portables et des montres intelligentes ainsi que les applications de rappel peuvent également aider à améliorer l’adhésion en cas d’oubli, comme l’a montré une étude portant sur 163 patient·es atteint·es de maladie coronarienne utilisant une application pendant 3 mois.21
La préparation des médicaments quotidiens et hebdomadaires dans un pilulier peut aider en particulier les personnes âgées, qui doivent souvent prendre de nombreux comprimés à différents moments de la journée, à garder une vue d’ensemble, même si l’utilisation d’un pilulier n’a pas démontré d’effet significatif sur l’adhésion dans les études.22Les outils pratiques au quotidien, comme un coupe-comprimé, simplifient non seulement la manipulation des comprimés, mais assurent également une dose constante grâce à une coupe optimale des comprimés. «De même, les préférences individuelles des patient·es en termes de fréquence de prise, de mode d’administration (p.ex. auto-injection par voie sous-cutanée à domicile par rapport à administration au cabinet médical) et de choix de la forme pharmaceutique doivent être prises en compte, si possible, afin d’améliorer l’adhésion», a conseillé A.Vischer.
Des formations visant à renforcer les compétences en matière de santé et à sensibiliser à l’importance de l’adhésion peuvent également être envisagées au cas par cas. L’efficacité d’une telle intervention a été évaluée dans un essai randomisé contrôlé.23 Sur 118 personnes âgées souffrant d’hypertension primaire non contrôlable, la moitié ont suivi deux séances de formation personnelle à l’autogestion, comprenant des informations sur l’hypertension, les facteurs de risque et les complications, les médicaments et leurs effets secondaires, ainsi que l’importance de l’adhésion. Elles ont ensuite été contactées par téléphone toutes les deux semaines. Par rapport au groupe de contrôle n’ayant suivi aucune formation, elles ont montré une amélioration significative de l’adhésion à la prise médicamenteuse; une amélioration nette du contrôle de la pression artérielle n’a toutefois pas pu être démontrée.
La fréquence des visites de contrôle médical a un effet nettement positif sur l’adhésion: une étude chinoise portant sur 1500 patient·es souffrant d’hypertension a révélé que l’adhésion était de 61% avec 1 à 3 visites de contrôle clinique par an, de 70% avec 4 à 6 visites et de 82% avec plus de 7 visites. Plus les intervalles de contrôle sont courts, plus l’adhésion est élevée, mais cela n’était valable qu’en consultation physique et non pour le contact téléphonique.24
Incitations
La question de savoir dans quelle mesure les incitations financières, en tant que mesure au niveau du système de santé, ont un effet positif sur l’atteinte des objectifs thérapeutiques a fait l’objet d’une étude clinique randomisée par grappes multicentrique américaine menée sur 12 mois.25 Dans le cadre des soins primaires, il s’est avéré que seules les incitations financières concernant les médecins comme les patient·es, et non celles concernant seulement une des deux parties, entraînaient une différence statistiquement significative dans la réduction des taux de LDL-C par rapport aux contrôles sans incitation financière. L’adhésion a diminué d’une manière générale dans tous les groupes au cours de l’étude, mais elle est restée la plus élevée dans le groupe de patient·es ayant bénéficié d’incitations financières concernant les médecins comme les patient·es (39% en moyenne sur 12 mois).
Une autre approche consiste à combiner les interventions et les incitations financières afin d’améliorer l’adhésion. L’évaluation d’un programme combinant des rappels par SMS pour le renouvellement d’un traitement prolongé par des antithrombotiques et un programme dynamique d’incitation par des remises a révélé que cette approche pouvait être prometteuse. Les participant·es au programme ont montré une adhésion significativement plus élevée par rapport au groupe de contrôle, ainsi qu’une réduction de 16% des visites aux urgences.26
Les praticien·nes doivent aussi rester motivé·es
La non-atteinte des objectifs thérapeutiques est également due à un autre facteur: le manque de motivation des praticien·nes, qui conduit à poursuivre un traitement alors que l’objectif n’est pas atteint et que d’autres options thérapeutiques existent. Une étude observationnelle multicentrique nationale a observé ce phénomène dans 43% des consultations médicales de patient·es atteint·es d’une maladie coronarienne dans le cadre du traitement d’une dyslipidémie.27 Le manque de motivation des praticien·nes était particulièrement fréquent en cas de long délai entre la pose du diagnostic de dyslipidémie et celui de maladie coronarienne; les patientes en pâtissaient également plus souvent. Plus les médecins étaient expérimenté·es, plus les patient·es jeunes recevaient un traitement adéquat.
Source:
1er cours sur la lipidologie clinique du GSLA, du 18 au 19 janvier 2024, à Zurich
Littérature:
1 Cutler RL et al.: Economic impact of medication non-adherence by disease groups: a systematic review. BMJ Open 2018; 8: e016982 2 Granger BB et al.: Adherence to candesartan and placebo and outcomes in chronic heart failure in the CHARM programme: double-blind, randomised, controlled clinical trial. Lancet 2005; 366: 2005-11 3 Centers for Disease Conrol and Prevention (CDC): Chronic Disease. Atlanta, Georgia, USA. www.cdc.gov; dernier accès le 4.10.2025 4 Foley L et al.: Prevalence and predictors of medication non-adherence among people living with multimorbidity: a systematic review and meta-analysis. BMJ Open 2021; 11: e044987 5 Lee EKP et al.: Global burden, regional differences, trends, and health consequences of medication nonadherence for hypertension during 2010 to 2020: a meta-analysis involving 27 million patients. J Am Heart Assoc 2022; 11: e026582 6 Durand H et al.: Medication adherence among patients with apparent treatment-resistant hypertension: systematic review and meta-analysis. J Hypertens 2017; 35: 2346-57r 7 Vrijens B et al.: A new taxonomy for describing and defining adherence to medications. Br J Clin Pharmacol 2012; 73: 691-705 8 Fischer MA et al.: Primary medication non-adherence: analysis of 195,930 electronic prescriptions. J Gen Intern Med 2010; 25: 284-90 9 Burnier M et al.: Adherence in hypertension. Circ Res 2019; 124: 1124-40 10 Shah ND et al.: Long-term medication adherence after myocardial infarction: experience of a community. Am J Med 2009; 122: 961.e7-13 11 Choudhry NK et al.: Medication adherence and blood pressure control: a scientific statement from the American Heart Association. Hypertension 2022; 79: e1-e14 12 National Community Pharmacists Association (NCPA): Medication adherence in America: A national report 2013. Alexandria, Virginia, USA; 2013. ncpanet.org; dernier accès le 4.10.2025 13 Gupta P et al.: Risk factors for nonadherence to antihypertensive treatment. Hypertension 2017; 69: 1113-20 14 Naderi et al.: Adherence to drugs that prevent cardiovascular disease: meta-analysis on 376,162 patients. Am J Med 2012; 125: 882-7.e1 15 Brown MT et al.: Medication adherence: WHO cares? Mayo Clin Proc 2011; 86: 304-14 16 Gupta P et al.: Biochemical screening for nonadherence is associated with blood pressure reduction and improvement in adherence. Hypertension 2017; 70: 1042-8 17 Burnier M: Drug adherence in hypertension. Pharmacol Res 2017; 125: 142-9 18 Parati G et al.: Adherence to single-pill versus free-equivalent combination therapy in hypertension: a systematic review and meta-analysis. Hypertension 2021; 77: 692-705 19 Schmieder RE et al.: Improved persistence to medication, decreased cardiovascular events and reduced all-cause mortality in hypertensive patients with use of single-pill combinations: results from the START-Study. Hypertension 2023; 80: 1127-35 20 Bokrantz T et al.: Antihypertensive drug classes and the risk of hip fracture: results from the Swedish primary care cardiovascular database. J Hypertens 2020; 38: 167-75 21 Santo K et al.: Medication reminder applications to improve adherence in coronary heart disease: a randomised clinical trial. Heart 2019; 105: 323-9 22 Choudhry NK et al.: Reminder devices on medication adherence: the REMIND randomized clinical trial. JAMA Intern Med 2017; 177: 624-31 23 Delavar F et al.: The effects of self-management education tailored to health literacy on medication adherence and blood pressure control among elderly people with primary hypertension: a randomized controlled trial. Patient Educ Couns 2020; 103: 336-42 24 Zuo HJ et al.: The impact of routine follow-up with health care teams on blood pressure control among patients with hypertension. J Hum Hypertens 2019; 33: 466-74 25 Asch DA et al.: Effect of financial incentives to physicians, patients, or both on lipid levels: a randomized clinical trial. JAMA 2015; 314: 1926-35 26 Peasah SK et al.: Assessing the impact of a financial incentive and refill reminder program on medication adherence and costs. J Manag Care Spec Pharm 2024; 30: 43-51 27 Lázaro P et al.: Therapeutic inertia in the outpatient management of dyslipidemia in patients with ischemic heart disease. The inertia study. Rev Esp Cardiol 2010; 63: 1428-37
Das könnte Sie auch interessieren:
«La néphrologie vit actuellement une petite révolution»
Le Pr Pietro Cippà est médecin-chef du service d’immunologie de transplantation et de néphrologie à l’Hôpital universitaire de Bâle depuis avril 2025 et président de la Société Suisse de ...
Biomarqueurs, éthique et mise en pratique
La maladie d’Alzheimer commence des décennies avant que les premiers troubles de mémoire ne soient détectés. Durant cette longue phase silencieuse, des processus sont déclenchés dans le ...
Une voie de lutte contre le développement de l’épidémie d’obésité
La question de la stigmatisation de l’obésité est entrée peu à peu dans l’univers de la communauté médicale de l’obésité. Elle suscite cependant encore des réactions controversées. ...