Vitiligo: mit Ausdauer und Kombinationstherapien zum Erfolg
Autorin:
Ao. Univ.-Prof. Dr. Angelika Hofer, MME
Universitätsklinik für Dermatologie und Venerologie
Medizinische Universität Graz
E-Mail: angelika.hofer@medunigraz.at
Rasche Diagnosesicherung und Therapieeinleitung sind bei der Vitiligo essenziell, auch aufgrund der individuellen Belastungssituation vieler Patient:innen. Vier Therapieziele, die individuell kombiniert werden können, ermöglichen ein Therapieangebot für alle von Vitiligo Betroffenen.
Zahlreiche Publikationen der letzten Zeit verdeutlichen, dass Vitiligo nicht einfach nur eine belanglose kosmetische Störung ist, sondern dass die daraus resultierenden Stigmatisierungen weitreichende Folgen für Betroffene haben können. Tatsächlich zeigte eine kürzlich, weltweit durchgeführte Online-Befragung von 3541 Vitiligopatient:innen (VALIANT-Studie), dass 40% der Befragten regelmäßige Einschränkungen aufgrund von Vitiligo erfahren. Mehr als die Hälfte der Befragten mit Vitiligo gaben außerdem assoziierte psychische Begleiterkrankungen wie Angstzustände (28,8%) oder Depression (24,5%) an. Viele Befragte (49%) leiden unter einem geringen Selbstwertgefühl und einige (41,9%) sind auch überzeugt davon, dass die Vitiligo einen Einfluss auf ihre beruflicheKarriere hat.1 Gerade bei Jugendlichen und jungen Erwachsenen kann das Auftreten einer Vitiligo dazu führen, dass sportliche oder soziale Aktivitäten vermieden werden, was einen entscheidenden Einfluss auf die persönliche Entwicklung und die Gesamtlebensqualität haben kann.2 Eine rasche Diagnosesicherung und Therapieeinleitung sind daher essenziell. Leider zeigt gerade auch die genannte Online-Befragung, dass 56,7% der Vitiligopatient:innen laut eigener Aussage keine Therapie angeboten wurde. In einer Subauswertung für den EU-Raum waren es sogar durchschnittlich 65% der Befragten. Fast die Hälfte der so informierten Patient:innen gab daraufhin tatsächlich die Suche nach einer Therapie auf und es vergingen durchschnittlich über 8 Jahre, bevor diese Patient:innen neuerlich nach Therapieoptionen fragten.3 Jahre, in welchen die Vitiligo meist weit fortgeschritten und nur noch eingeschränkt positiv zu beeinflussen war.
Die Vitiligo gehört sicher zu den therapeutischen Herausforderungen in der Dermatologie, aber es gibt gleichzeitig bereits viele Therapieoptionen, die bei konsequenter Anwendung und sinnvoller Kombination sehr gute Ergebnisse erzielen können. Die vollständige Repigmentierung ist dabei nicht das einzige oder vorrangige Ziel einer Therapie. Vielmehr ist ein früher und intensiver Therapieansatz erforderlich, um die Ausbreitung zu stoppen und so den Patient:innen rasch das Gefühl zu vermitteln, dass sie dieser Erkrankung nicht hilflos ausgeliefert sind. Ob dann auch eine kosmetisch zufriedenstellende Repigmentierung gelingt, hängt nicht zuletzt davon ab, wie konsequent und langfristig Patient:innen bereit sind, die Therapien und eventuell erforderliche Erhaltungstherapien durchzuführen.
Insgesamt sind beim Vitiligo-Management 4 Therapieziele zu verfolgen.
Ziel 1: rasche Verbesserung der Lebensqualität
Allein die Tatsache, dass Vitiligopatient:innen Ärzte finden, die ihre Erkrankung ernst nehmen, die bereit sind, eine Therapie langfristig zu begleiten, und bei Verschlechterung zeitnah kontaktiert werden können, nimmt den Patient:innen Ängste und fördert die Lebensqualität. Viele Patient:innen geben bei der Erstvorstellung an, dass sie sich nicht mehr in die Sonne trauen aus Angst vor Hautkrebs und große Angst haben, dass sich die Erkrankung ungehemmt ausbreitet und besonders im Gesicht auffällig wird. Neben der Besprechung möglicher Ängste sind auch die Erwartungshaltung der Patient:innen in Bezug auf eine Therapie und die Lokalisationen mit besonders hohem Leidensdruck zu erfragen, die dann vorrangig und intensiv zu behandeln sind. Es sollen mit den Patient:innen realistische Therapieziele vereinbart werden und es sollte auch darüber gesprochen werden, dass an einzelnen Lokalisationen (Fingerendglieder, Handgelenke beugeseitig, Fußknöchel, Zehen) trotz intensiver Therapie keine kosmetisch zufriedenstellende Repigmentierung erzielt werden kann. Vor Therapiebeginn sind Fotodokumentationen hilfreich, da eine im Verlauf sichtbare Repigmentierung Patient:innen zur weiteren Therapie motiviert. Wenn sich keine ausreichende Besserung zeigt, kann die Therapie frühzeitig gewechselt oder kombiniert werden. Wird eine Diskrepanz zwischen dem Hautbefall und dem vom Patienten geäußerten Leidensdruck bemerkt, sollte der Patient motiviert werden, auch eine psychologische Hilfestellung in Anspruch zu nehmen, nicht zuletzt auch deshalb, da Stresszustände die weitere Vitiligoausbreitung begünstigen können.4 Beim Erstgespräch sind außerdem Themen wie Sonnenschutz der Haut und Möglichkeiten, die weißen Flecken mit Concealer, Camouflage oder Selbstbräuner zu kaschieren, zu besprechen. In therapieresistenen Einzelfällen kann die Information über chirugische Eingriffe oder die Depigmentierung von Restpigmentierungen sinnvoll sein.
Ziel 2: Stopp der Progression
Bei generalisiert auftretender akuter Vitiligo kann der Einsatz einer UVB-311-nm-Phototherapie empfohlen werden. In 80–92% der Fälle kann eine Progression so gestoppt werden.5 Es gibt in den internationalen Leitlinien keine Empfehlung, ab welchem Alter die Phototherapie begonnen werden kann, jedoch sollte sichergestellt sein, dass ein behandeltes Kind keine Angst vor der Therapie hat, bereit ist, die Brille in der Kabine zu tragen und ruhig in der Kabine zu stehen, bis die Belichtung beendet ist. Die Belichtung selbst wird ebenso wie beim Erwachsenen meist mit 0,2J/cm2 eingeleitet, 2–3x wöchentlich durchgeführt und bei jeder Therapie um 10–20% gesteigert. Bei sehr progredienten Fällen kann eine zusätzliche Kombination mit einer systemischen Steroidtherapie angedacht werden. Die Gabe der systemischen Steroide an 2 Tagen der Woche (orale Minipulstherapie) hat sich dabei in kleinen Fallstudien bewährt. In einer Studie mit 0,5mg Methylprednisolon pro Kilogramm Körpergewicht an 2 Tagen der Woche über 3 Monate in Kombination mit einer UVB-311-nm-Phototherapie wurde eine Stabilisierung von 100% erreicht. Außerdem zeigten 40,6% der Patient:innen eine Repigmentierung von zumindest 50%.6 Die Kombination von 4mg Dexamethason 2x pro Woche mit Clobetasol-Creme täglich und UVB-311-nm-Phototherapie erzielte eine signifikant bessere Stabilisierung (92%) als UVB-311-nm-Phototherapie und Clobetasol-Creme allein (53%), bei der Repigmentierung zeigte sich aber kein Unterschied.7 In den britischen Leitlinien wird in sehr progredienten Fällen zur Kombination Betamethason 0,1mg pro Kilogramm Körpergewicht an 2 Tagen der Woche über 3 Monate mit UVB-311-nm-Phototherapie empfohlen.4 Eine Monotherapie mit systemischen Steroiden oder anderen immunsuppressiven Medikamenten wie Methothrexat, Apremilast, Azathioprin, Cyclosporin, TNF-α-Blockern wird bei progressiver Vitiligo hingegen nicht empfohlen. Fallberichte mit verschiedenen oral applizierten Januskinase- Inhibitoren (JAKi) wie Tofacitinib, Baricitinib, Ruxolitinib, Ritlecitinib und Upadacitinib lassen jedoch vermuten, dass diese Therapien auch zur Stabilisierung einer Vitiligo im akuten Stadium wirksam sein können, klinische Studien mit dieser Fragestellung sind aber noch ausständig. Hingegen konnten einzelne placebokontrollierte Studien bei Einnahme von Ginkgo 120mg täglich über 3 Monate eine signifikant höhere Stabilisierungsrate zeigen als unter Placebo.8
Bei Vitiligo, die auf wenige Stellen beschränkt ist und nur im Randbereich der bestehenden Läsionen eine Progression zeigt, wird üblicherweise mit topischen Steroiden oder Calcineurin-Inhibitoren behandelt, um die Progression zu stoppen. Bei unzureichender Wirkung und zur besseren Repigmentierung kann zusätzlich eine Phototherapie mit einem UVB-311-nm-Lichtstab (auch als Heimtherapie) oder eine gezielte Phototherapie mit einem Excimer-Laser oder Licht angeboten werden.
Ziel 3: Repigmentierung der Vitiligo
Die Behandlung kürzlich aufgetretener Vitiligoläsionen führt zu einer besseren Repigmentierung, als wenn die Therapie erst nach Jahren eingeleitet wird.Dieser Aspekt sollte gerade auch bei Kindern beachtet werden und mögliche Nebenwirkungen einer Therapie sollten den möglichen psychosozialen Folgeerscheinungen einer Nicht-Therapie gegenübergestellt werden.
Wenn die zu behandelnden weißen Hautareale weniger als 3% der Körperoberfläche ausmachen, wird zur Repigmentierung eine Lokaltherapie empfohlen, bei großflächiger Vitiligo eine UVB-311-nm-Phototherapie. Zur Lokaltherapie stehen topische Steroide Klasse III (Methylprednisolonaceponat, Mometasonfuroat), Calcineurin-Inhibitoren (Tacrolimus, Pimecrolimus) und JAKi (Ruxolitinib) zur Verfügung. Für Ruxolitinib erfolgt derzeit nur dann eine Kostenerstattung durch die Sozialversicherungen, wenn topische Steroide, Calcineurin-Inhibitoren oder Phototherapie über 3–6 Monate unwirksam waren oder Nebenwirkungen unter diesen Therapien aufgetreten sind. Ein direkter Vergleich der Wirksamkeit der genannten Lokaltherapien ist aufgrund der unterschiedlichen Bewertungskriterien in den alten und neueren klinischen Studien nicht möglich. Trotzdem zeigen bisherige Studien, dass mit jeder dieser Substanzen eine über 75%ige Repigmentierung zumindest im Gesicht innerhalb von 3 bis 12 Monaten erreichbar sein kann.9–11 Wesentlich für den Erfolg sind eine lange konsequente Therapie und zumindest eine geringe zusätzliche UV-Exposition.
Dies stößt aufgrund befürchteter Nebenwirkungen bei den topischen Steroiden rasch an seine Grenzen, obwohl in den Vitiligo-Leitlinien die topische Steroidtherapie mit Methylprednisolonaceponat oder Mometasonfuroat-Therapie 1x täglich über 3 Monate oder als zweiwöchige Intervalltherapie einmal pro Monat über 6 Monate empfohlen wird.12 Aufgrund möglicher Nebenwirkungen bei längerer Anwendung erfolgt auch nur selten eine Kombination topischer Steroide mit einer UVB- 311-nm-Phototherapie, obwohl placebokontrollierte, randomisierte Studien bessere Ansprechraten mit einer Kombinationstherapie mit Mometasonfuroat und UVB 311nm nachweisen konnten.13
Die langfristige Behandlung mit Calcineurin-Inhibitoren, die in den Leitlinien besonders für das Gesicht und für die Dauer von bis zu 12 Monaten empfohlen wird, ist in der Umsetzung ebenfalls erschwert, da diese Therapie nur für das atopische Ekzem zugelassen ist und laut Fachinformation auch nicht mit Sonne kombiniert werden soll. Eine Kombination, die aber gerade im Gesicht bessere Ergebnisse ermöglicht. So zeigte eine Metaanalyse aus 56 Studien mit 1499 Patienten bei Läsionen im Gesicht und Hals bei einer Kombinationstherapie mit topischen Calcineurin-Inhibitoren und Phototherapie im Vergleich zur Monotherapie mit Calcineurin-Inhibitoren eine Repigmentierung von über 75% bei 47,5% der Patient:innen mit Kombinationstherapie, aber nur 35,4% der Patient:innen mit Monotherapie.10
Bei Kindern konnte mit der Kombination von Pimecrolimus-Creme 2x täglich und Excimer-Laser über 3 Monate eine durchschnittliche Repigmentierung von 72,9% erreicht werden, mit einer Kombinationstherapie von Tacrolimus 0,1% 2x täglich und Excimer-Laser über 3 Monate eine Repigmentierung von 76,6% und mit Excimer-Laser allein über 3 Monate eine Repigmentierung von 57,7%.14Die Nebenwirkungen waren insgesamt gering und so findet sich auch in einzelnen Leitlinien eine Empfehlung für die Kombination von Calcineurin-Inhibitoren und UV-Licht, zumindest für das Gesicht.12,15
Topischer JAK-Inhibitor
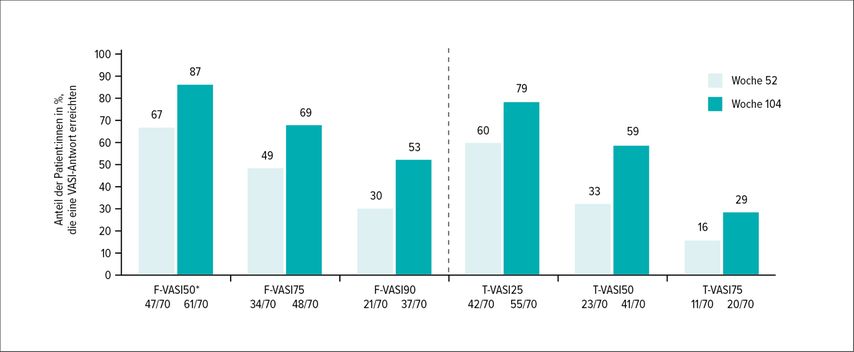
Seit Sommer 2023 steht mit der Ruxolitinib-Creme 2x täglich die erste speziell für Vitiligo zugelassene Lokaltherapie ab dem 12. Lebensjahr und über eine Dauer von 12 Monaten zur Verfügung. Die Zulassungsstudien zeigten, dass bei drei Vierteln aller Patient:innen eine Repigmentierung erzielt werden konnte, wobei nach 24 Wochen 31% der Patienten im Gesicht eine zumindest 75%ige Verbesserung ihres Vitiligo-Ausgangsbefundes (F-VASI) erreichten, und nach 52 Wochen waren es 50,3% der Patient:innen. Eine fast vollständige Abheilung im Gesicht (F-VASI90) nach einem Jahr erzielten 30,3% der Patient:innen. Wie bei anderen Lokaltherapien auch war die Ansprechrate mit Ruxolitinib-Creme an anderen Stellen des Körpers geringer als im Gesicht. So konnte der Ausgangsscore der Vitiligoläsionen an allen Körperstellen (T-VASI) nach 24 Wochen bei 21,9% der Patient:innen um zumindest 50% gebessert werden und nach 52 Wochen bei 51,1% der Patient:innen. An Nebenwirkungen wurden bei täglicher Anwendung über 1 Jahr Akne und Juckreiz an den Applikationsstellen bei ca. 6–7% bzw. 5% der Patienten gesehen. Aufgrund der geringen Resorptionsrate bei einem maximalen Anwendungsareal von 10% der Körperoberfläche ist nicht mit systemischen Nebenwirkungen zu rechnen.11 Inzwischen liegen auch Daten zur Wirkung und Sicherheit bei einer zweijährigen Therapie mit Ruxolitinib-Creme vor, die zeigen, dass die Repigmentierung auch im 2. Jahr noch weiter verbessert werden konnte, ohne dass vermehrt Nebenwirkungen aufgetreten waren (Abb. 1).16
Abb. 1: Ansprechen (50%ige, 75%ige und 90%ige Verbesserung des Ausgangsscores) von Ruxolitinib-Creme 2x täglich nach 52 Wochen im Gesicht (F-VASI) und an allen Hautstellen (T-VASI) und nach 104 Wochen. Einzelne Patienten erhielten im 2. Therapiejahr auch eine UVB-311nm-Lichttherapie
Besonders Patient:innen, die nach einem Jahr Therapie mit Ruxolitinib-Creme noch kein Ansprechen von F-VASI90 erreicht hatten, profitierten von einer fortgeführten Therapie im Gesicht. So konnte bei 66% dieser Patient:innen eine 75%ige Verbesserung und bei 33% der Patient:innen eine 90%ige Verbesserung ihrer Gesichtspigmentierung nach 2 Jahren Ruxolitinib-Therapie erzielt werden.17
Eine Subauswertung von 19 Patient:innen, bei welchen im 2. Therapiejahr zu unterschiedlichen Zeiten und in unterschiedlicher Länge eine UVB-311-nm-Phototherapie kombiniert wurde, ergab, dass die Repigmentierung durch die zusätzlich durchgeführte UVB-311-nm-Phototherapie noch weiter gebessert werden kann.16
Kleine Fallstudien lassen vermuten, dass die Wirkung der JAKi generell durch eine Kombination mit UVB-311-nm-Phototherapie verbessert werden kann. Eine Metaanalyse aus 18 Studien, in welchen orale oder topische JAKi mit UVB 311nm kombiniert wurden, zeigt sogar ein signifikant besseres Ansprechen bei Kombinationstherapie, jedoch war die Fallzahl der beurteilten Patient:innen zu gering, um eine verlässliche Beurteilung zu ermöglichen.18 Klinische Studien, die topische JAKi (Ruxolitinib) oder orale JAKi (Baricitinib, Ritlecitinib) mit Phototherapie kombinieren, werden derzeit durchgeführt, um die Wirkung und Sicherheit dieser Kombinationstherapien besser bewerten zu können.
Dass die Therapie topischer Steroide oder Calcineurin-Inhibitoren mit oder ohne UVB-311-nm-Phototherapie das Hautkrebsrisiko von Vitiligopatienten nicht signifikant erhöht, konnte hingegen in großen Metaanalysen gezeigt werden. Auch das Risiko der UVB-311-nm-Phototherapie selbst wird dabei als eher gering eingeschätzt. So konnte in einer Analyse aus fünf Registerstudien aus Korea, Italien und den Niederlanden mit insgesamt über 200000 Vitiligopatient:innen gezeigt werden, dass jene Vitiligopatient:innen, die auch eine Phototherapie erhalten hatten, kein höheres Hautkrebsrisiko hatten als Vitiligopatient:innen, die ohne Phototherapie behandelt wurden.19
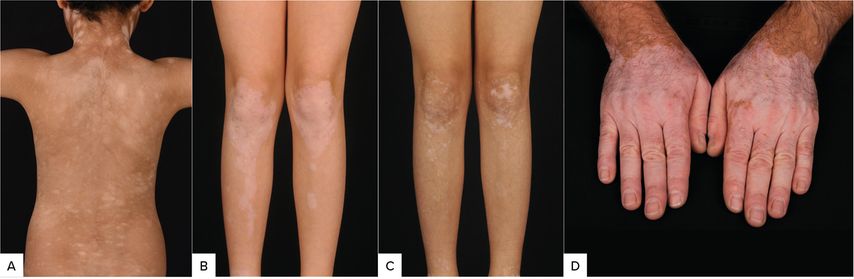
Abb. 2: A: Progression stoppen, B: repigmentieren, C: Repigmentierung erhalten, D: Lebensqualität verbessern (Camouflage und Sonnenschutz)
Ziel 4: Repigmentierung erhalten
In etwa 40% der Fälle kommt es wenige Monate nach Therapieende zu Rezidiven in den zuvor erfolgreich repigmentierten Arealen.20 Daher sind besonders bei nicht stabiler Vitiligo längerfristige Erhaltungstherapien erforderlich, um das Rezidivrisiko zu reduzieren. So konnte durch eine Erhaltungstherapie mit Tacrolimus-0,1%-Salbe an 2 Tagen der Woche das Rezidivrisiko deutlich gesenkt werden.21 Durch regelmäßige, aber mäßige Sonnenexposition können Rezidive ebenso reduziert werden. Als Erhaltungstherapie mit UVB-311nm-Phototherapie wird in einer aktuellen Leitlinie ein Ausschleichen der Therapiefrequenz über 4 Monate von 3x pro Woche bis auf 1x jede 2. Woche vorgeschlagen.15 In einer klinischen Studie wurde zuletzt auch eine Erhaltungstherapie mit Ruxolitinib-Creme untersucht. Erste Ergebnisse zeigen, dass 21% der Patienten mit fast vollständiger Repigmentierung im Gesicht (F-VASI90) ein Jahr nach Absetzen der Therapie noch rezidivfrei waren. In der Gruppe der Patient:innen mit F-VASI90, die die Ruxolitinib-Therapie 2x täglich fortsetzten, konnten etwa 62% den Therapieerfolg über ein Jahr erhalten. Wurde bei Rezidiv erneut eine Ruxolitinib-Therapie verabreicht, kam es bei 70% der Patient:innen innerhalb von 4 Monaten wieder zu einer weitgehenden Abheilung (F-VASI90).22
Fazit
Vitiligo ist sowohl für Patient:innen als auch behandelnde Ärzt:innen eine herausfordernde Erkrankung. Eine frühe und intensive Therapie ist entscheidend, um die Ausbreitung der Erkrankung und mögliche Spätfolgen in Hinsicht auf die Gesamtlebensqualität zu verhindern. Das gilt auch für Patient:innen im Kindesalter, die überdies auf eine Therapie üblicherweise besser ansprechen als Patient:innen im Erwachsenenalter. Patient:innen und Eltern von betroffenen Kindern müssen darüber informiert werden, dass eine erfolgreiche Repigmentierung der Vitiligoareale nur bei konsequenter und längerfristiger Behandlung möglich ist und dass Kombinationstherapien das Ansprechen verbessern können. Potenzielle Nebenwirkungen einer Phototherapie in Kombination mit einer immunmodulierenden Lokaltherapie sind dabei individuell den möglichen psychosozialen Spätfolgen und Auswirkungen auf die Gesamtlebensqualität gegenüberzustellen.
Während die längerfristige Therapie mit topischen Steroiden oder Calcineurin-Inhibitoren aufgrund von Nebenwirkungen oder fehlender Zulassung für Vitiligo Einschränkungen unterliegt, steht mit der Ruxolitinib- Creme ein für die Vitiligo zugelassenes Lokaltherapeutikum in nichtfettender Galenik und mit geringen Nebenwirkungen zur längerfristigen Anwendung besonders bei Gesichtsläsionen zur Verfügung. Derzeit laufen zahlreiche Studien zu topischen und oralen JAKi mit und ohne UVB-311-nm-Phototherapie und es ist zu erwarten, dass diese Substanzklasse künftig in der Vitiligotherapie eine wichtige Rolle spielen wird.
Erläuterungen zu den verwendeten Abkürzungen:
F-VASI: Facial Vitiligo Area Scoring Index
F-VASI50: ≥50% Verbesserung der Pigmentierung im Gesicht
F-VASI75: ≥75% Verbesserung der Pigmentierung im Gesicht
F-VASI90: ≥90% Verbesserung der Pigmentierung im Gesicht
T-VASI: Total Vitiligo Area Scoring Index
T-VASI50: ≥50% Verbesserung der Pigmentierung am gesamten Körper
JAKi: Januskinase-Inhibitor
Literatur:
1 Bibeau K et al.: Mental health and psychosocial quality-of-life burden among patients with vitiligo: findings from the global VALIANT study. JAMA Dermatol 2023; 159(10): 1124-8 2 Augustin M et al.: [Quality of life, disease burden and healthcare need of patients with vitiligo]. Dermatologie (Heidelb.) 2024; doi: 10.1007/s00105-024-05312-z. Online ahead of print 3 Hamzavi IH et al.: Exploring the natural and treatment history of vitiligo: perceptions of patients and healthcare professionals from the global VALIANT study. Br J Dermatol 2023; 189(5): 569-77 4 Eleftheriadou V et al.: British Association of Dermatologists guidelines for the management of people with vitiligo 2021. Br J Dermatol 2022; 186(1): 18-29 5 Bae JM et al.: Phototherapy for vitiligo: A systematic review and meta-analysis. JAMA Dermatol 2017; 153(7): 666-74 6 Lee J et al.: A retrospective study of methylprednisolone mini-pulse therapy combined with narrow-band UVB in non-segmental vitiligo. Dermatology 2016; 232(2): 224-9 7 Tovar-Garza A et al.: Addition of oral minipulse dexamethasone to narrowband ultraviolet B phototherapy and topical steroids helps arrest disease activity in patients with vitiligo. Br J Dermatology 2019; 180(1): 193-4 8 Fatima S et al.: Systemic therapies in vitiligo: a review. Int J Dermatol 2023; 62(3): 279-89 9 Njoo MD et al.: Nonsurgical repigmentation therapies in vitiligo. Meta-analysis of the literature. Arch Dermatol 1998; 134(12): 1532-40 10 Lee JH et al.: Treatment outcomes of topical calcineurin inhibitor therapy for patients with vitiligo: a systematic review and meta-analysis. JAMA Dermatol 2019; 155(8): 929-38 11 Rosman D et al.: Two phase 3, randomized, controlled trials of ruxolitinib cream for vitiligo. N Engl J Med 2022; 387(16): 1445-55 12 Böhm M et al.: S1-Leitlinie: Diagnostik und Therapie der Vitiligo. J Dtsch Dermatol Ges 2022; 20(3): 365-79.https://doi.org/10.1111/ddg.14713_g (letzter Zugriff: 20.2.2024) 13 Batchelor JM et al.: Home-based narrowband UVB, topical corticosteroid or combination for children and adults with vitiligo: HI-light vitiligo three-arm RCT. Health Technol Assess 2020; 24(64): 1-128 14 Li L et al.: The effectiveness of topical therapy combined with 308-nm excimer laser on vitiligo compared to excimer laser monotherapy in pediatric patients. Pediatr Dermatol 2019; 36(1): e53-5 15 Seneschal J et al.: Worldwide expert recommendations for the diagnosis and management of vitiligo: Position statement from the international Vitiligo Task Force-Part 2: Specific treatment recommendations. J Eur Acad Dermatol Venereol 2023; 37(11): 2185-95 16 Pandya AG et al.: Addition of narrow-band UVB phototherapy to ruxolitinib cream in patients with vitiligo. J Invest Dermatol 2022; 142(12): 3352-5 17 Rosmarin D et al.: Facial and total vitiligo area scoring index response shift during 104 weeks of ruxolitinib cream treatment for vitiligo: results from the open-label arm of the TRuE-V long-term extension phase 3 study. Late-breaker presentation, AAD 2023; Abstract 46163 18 Huang X, Ding X: Jak inhibitors in vitiligo: a meta analysis. Chin Med J (Engl) 2023; 136(23): 2897-8 19 Wu Y-H: Risk of skin cancer after ultraviolet phototherapy in patients with vitiligo: a systematic review and meta-analysis. Clin Exp Dermatol 2022; 47(4): 692-9 20 Nicolaidou E et al.: Efficacy, predictors of response, and long-term follow-up in patients with vitiligo treated with narrowband UVB phototherapy. J Am Acad Dermatol 2007; 56(2): 274-8 21 Cavalié M et al.: Maintenance therapy of adult vitiligo with 0.1% tacrolimus ointment: a randomized, double blind, placebo-controlled study. J Invest Dermatol 2015; 135(4): 970-4 22 Harris JE et al.: Late-breaker Presentation, Abb.3, EADV 2023 Abstract 46159 I. Hadshiew Incyte Hub Session, AAD 2023
Das könnte Sie auch interessieren:
Brain Working Recursive Therapy
Die «brain working recursive therapy» ist eine neue psychotherapeutische Methode für effiziente Kurzzeitinterventionen bei Trauma, Angststörungen und Stresserkrankungen.
Arthritiden bei Psoriasispatienten
Circa ein Viertel aller Psoriasispatienten entwickelt im Lauf des Lebens eine Gelenkbeteiligung. Doch es gibt erfolgreiche Strategien, dem entgegenzuwirken oder zumindest die weitere ...
Patientenedukation bei Acne inversa
Die Patientenedukation trägt einen wesentlichen Teil zu einem erfolgreichen Behandlungskonzept bei Acne inversa bei. Für Behandelnde kann es dabei entscheidend sein, sich zu ...