Update Impfungen gemäss Impfplan des BAG von 2020
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Impfungen sind auch heute noch die wichtigsten Massnahmen zur Bekämpfung von Infektionskrankheiten. Vom Bundesamt für Gesundheit (BAG) wurde 2019 eine umfassende Überarbeitung der Impfempfehlungen vorgenommen, die nun seit einem Jahr so praktiziert werden.1 Wir stellen Ihnen die wichtigsten Änderungen und die Auffrischimpfungen für Erwachsene vor.
Keypoints
-
Seit 2019 werden die Kombinationsimpfungen für Säuglinge (DTPaIPVHib) zusammen mit Hepatitis B verabreicht in einem 2+1-Schema, d.h. im Alter von 2, 4 und 12 Monaten. Zudem wurde die Masern-Mumps-Röteln-Impfung vorverlegt und soll jetzt im Alter von 9 und 12 Monaten erfolgen.
-
Bei jedem Patienten in der Hausarztpraxis sollte das Impfbüchlein kontrolliert werden.
-
Besonderes Augenmerk ist auf junge Erwachsene und Senioren zu legen, da diese
-
typischerweise Impflücken zeigen und von Auffrischimpfungen profitieren.
-
Im Zweifel, falls z.B. kein Impfpass vorliegt, sollten eine Grundimmunisierung mit den vom BAG empfohlenen Basisimpfungen sowie ggf. ergänzende oder risikobasierte Impfungen erfolgen.
Basics zum Impfen
Warum ist Impfen so wichtig?
Eine Impfung ermöglicht es, Personen durch Erzeugung eines immunologischen Gedächtnisses bei Kontakt mit dem Erreger vor einer potenziell gefährlichen Infektionskrankheit zu schützen. In einer ungeschützten, d.h. gegenüber einem Krankheitserreger naiven Bevölkerung kann sich eine Infektion abhängig von der basalen Reproduktionsrate (R0) ausbreiten. Hat aber ein Teil der Bevölkerung die Krankheit durchgemacht oder wurde geimpft, kann dies zu einem Unterbruch der Infektionskette führen (Abb. 1). Personen, welche nur Kontakt mit immunen Personen haben, d.h. solchen, die geimpft wurden oder die Krankheit gehabt haben, werden nicht mehr infiziert und die Ansteckungskette wird unterbrochen. So entsteht der Herdenschutz in Abhängigkeit der geimpften bzw. immunen Personen.

Abb. 1: a) Ausbreitung einer Infektion mit einem R0 = 3 in einer naiven Bevölkerung zu den Zeitpunkten t1, t2, t3 und t4. b) Ausbreitung einer Infektion mit einem R0 = 3 in einer zu 33% geimpften (= immunen) Bevölkerung. Rot: infiziert, grün: immun, rot mit gelbem Rand: indirekt geschützt (modifiziert nach M. Battegay)
Der Herdenschutz ist abhängig von R0 einer Erkrankung und der Durchimpfungs- bzw. Immunitätsrate. R0 entspricht der durchschnittlichen Anzahl Personen, die durch eine infektiöse Person während der ganzen Ansteckungsperiode infiziert werden kann. Je höher R0 ist, desto höher muss die Impfrate sein, um eine Krankheit, deren Erreger rein humanpathogen ist, eradizieren zu können. Einige Beispiele für die basale Reproduktionsrate:
-
Masern: R0 = 12–182
-
Pertussis: R0 = 12–173
-
Poliomyelitis: R0 = 5–73
Influenza: R0 = 1,2–1,44
Bei den Masern mit dem hohen R0-Wert von 12–18 muss die Durchimpfungsrate 95% betragen, um über den Herdenschutz eine Übertragungskette verhindern und eine Eradikation der Krankheit erreichen zu können.
Einteilung der Impfempfehlungen nach BAG
Das BAG unterteilt die Impfempfehlungen in drei Gruppen:
-
Basisimpfungen: Diese werden für alle empfohlen, da sie für die individuelle und öffentliche Gesundheit wesentlich sind und einen für die Gesundheit der Bevölkerung wichtigen Schutz bieten.
-
Ergänzende Impfungen: Diese gewährleisten einen optimalen individuellen Schutz für Personen, die sich vor klar definierten Risiken schützen wollen.
-
Impfungen für Risikogruppen: Diese sollen besonders anfällige Bevölkerungsgruppen wie Frühgeborene, ältere Personen oder Personen mit Immundefekt schützen. Personen dieser Risikogruppen haben bei der entsprechenden Infektionskrankheit ein erhöhtes Risiko für schwere Verläufe oder Komplikationen.
Kontraindikationen zum Impfen
Bezüglich der Kontraindikationen einer Impfung scheint viel Unsicherheit zu bestehen, obwohl es nur wenige tatsächliche Kontraindikationen gibt. Zu Letzteren gehören akute, behandlungsbedürftige Erkrankungen und dokumentierte schwere Allergien (anaphylaktische Reaktionen) gegen Impfstoffe bzw. Impfstoffbestandteile. Bei Lebendimpfstoffen kommen zusätzlich noch die Schwangerschaft, eine passagere Immunsuppression (z.B. Chemotherapie, Prednison >20mg/d für >14 Tage, eine HIV-Infektion mit CD4-Zellen unter 350 Zellen/µl, eine nicht remittierte Leukämie oder eine angeborene Immundefizienz) hinzu. Ausdrücklich keine Kontraindikationen stellen folgende Krankheiten oder Zustände dar: milde akute Infektionskrankheiten mit oder ohne Fieber, Rekonvaleszenz, antibiotische Therapien, lokale Impfreaktion, Krampfanfälle in der Familie oder Fieberkrämpfe in der Anamnese sowie andere Erkrankungen wie z.B. Hauterkrankungen, chronische Erkrankungen des zentralen Nervensystems inklusive multipler Sklerose5, Diabetes mellitus, Nierenversagen, Asplenie und Alkoholismus. Im Gegenteil, bei Personen mit diesen Begleiterkrankungen sollte aufgrund des erhöhten Erkrankungsrisikos und der zu erwartenden Immunsuppression unbedingt an die erforderlichen Auffrischimpfungen gedacht werden!
Was hat sich im Impfplan 2019 geändert?
Die empfohlenen Basisimpfungen im Säuglingsalter werden ab dem Impfplan 2019 neu im Alter von 2, 4 und 12 Monaten empfohlen (2+1-Schema) anstelle des alten 3+1-Schemas (2, 4, 6 und 12 Monate). Dazu gehören die Kombinationsimpfungen gegen Diphtherie, Tetanus, Pertussis, Poliomyelitis, Haemophilus influenzae Typ b und neu auch gegen Hepatitis B sowie die Impfung gegen Pneumokokken. Eine Ausnahme stellen Säuglinge mit Risikofaktoren, wie z.B. Frühgeburtlichkeit vor 320/7 Schwangerschaftswochen (SSW) oder eine geplante Gruppenbetreuung vor dem 4. Lebensmonat dar. Säuglinge dieser Gruppen werden mit einer zusätzlichen Dosis im Alter von 3 Monaten geimpft, wobei es wichtig ist, dass Säuglinge mit einer geplanten Gruppenbetreuung vor dem 4. Monat 2 Impfdosen erhalten haben. Auch der Zeitpunkt der Masern-, Mumps- und Rötelnimpfung hat sich verschoben. Neu werden die Säuglinge mit 9 und 12 Monaten (zuvor mit 12 und 24 Monaten) geimpft. Dies soll zu einem früheren Schutz und einer besseren Durchimpfungsrate bei der 2. Impfung führen, da diese dann mit der Einjahreskontrolle zusammenfällt.
Die Impfung gegen humane Papillomaviren (HPV) wird weiterhin Mädchen und Knaben empfohlen, den Mädchen als Basisimpfung und den Jungen als ergänzende Impfung. Seit dem 01.01.2019 wird der 9-valente Impfstoff (Gardasil 9®) anstelle des 4-valenten Impfstoffes (Gardasil®) empfohlen, da dieser nicht nur gegen die HPV-Typen 6, 11, 16, 18, sondern auch gegen die Typen 31, 33, 45, 52 und 58 schützt und somit eine um 20–30% höhere spezifische Wirksamkeit gegen Gebärmutterhalskrebs aufweist. Mädchen sollen weiterhin mit 2 Impfdosen mit einem Intervall von 6 Monaten im Alter von 11–14 Jahren geimpft werden, ab dem 15. Geburtstag sind jedoch drei Impfungen in einem Intervall von 0, 2 und 6 Monaten notwendig. Das Nachholen der Impfung wird bis zum 26. Lebensjahr empfohlen. Die Impfung wird weiterhin im Rahmen kantonaler Programme vergütet.
Neu wird die Impfung gegen die Frühsommer-Meningoenzephalitis (FSME) aufgrund der Ausbreitung für die ganze Schweiz, mit Ausnahme der Kantone Tessin und Genf, empfohlen. Dabei können zwei Impfschemata zur Anwendung kommen, abhängig vom gewählten Impfstoff:
-
FSME immun CC®: 0, 1–3 Monate nach der ersten und 5–12 Monate nach der zweiten Impfung
-
Encepur N®: 0, 1–3 Monate nach der ersten und 9–12 Monate nach der zweiten Impfung
Eine Auffrischimpfung wird in beiden Fällen alle 10 Jahre empfohlen.
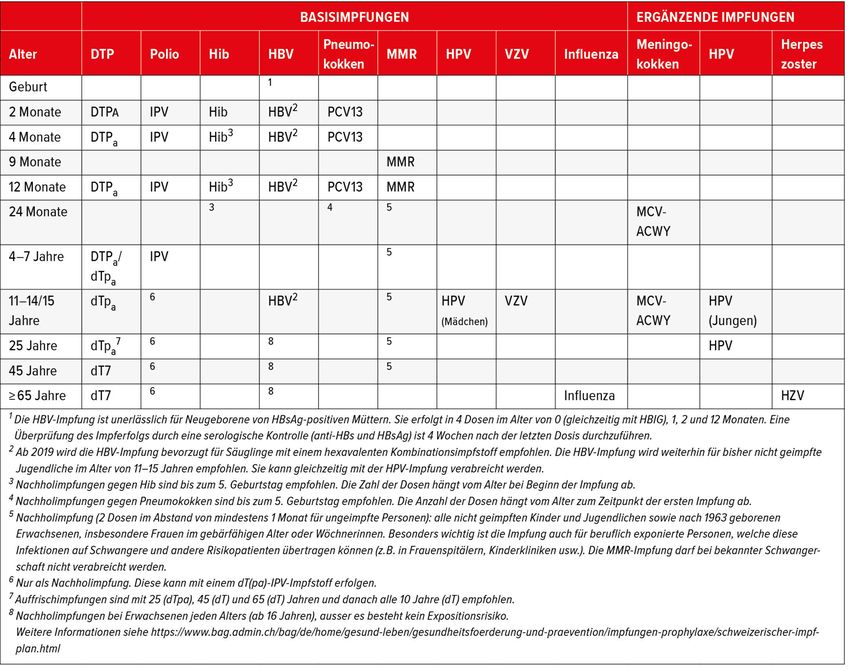
Eine Übersicht über die im Schweizer Impfplan 2020 empfohlenen Basisimpfungen und ergänzende Impfungen gibt Tabelle 1.
Was gibt es Neues aus der Literatur?
2019 wurde von Mina et al. im «Science» eine Studie zur Auswirkung der Maserninfektion auf die Antikörperdiversität publiziert.6 In der Studie wurde untersucht, inwiefern die Maserninfektion sowie die Masernimpfung eine Auswirkung auf die Diversität der Antikörper bei Kindern hatten. Dabei konnte gezeigt werden, dass sowohl eine leichte wie eine schwere Maserninfektion die Diversität der Antikörper reduziert und somit der Schutz gegenüber anderen infektiösen Erkrankungen vermindert wird. Hingegen blieb nach der Impfung die Antikörperdiversität erhalten. Diese Studie zeigt eindrücklich die Folgen der natürlichen Maserninfektion, die zu einer verminderten Abwehr führen und dadurch mit einem klar erhöhten Risiko verbunden sind, an anderen Infektionen zu erkranken. Die Impfung hingegen schwächt das Immunsystem nicht.
Tab. 1: Synopsis Schweizer Impfplan 2020. Empfohlene Basisimpfungen und ergänzende Impfungen (EKIF/BAG)1
Drei Fallbeispiele aus der Praxis
24-jähriger Mann ohne Impfausweis
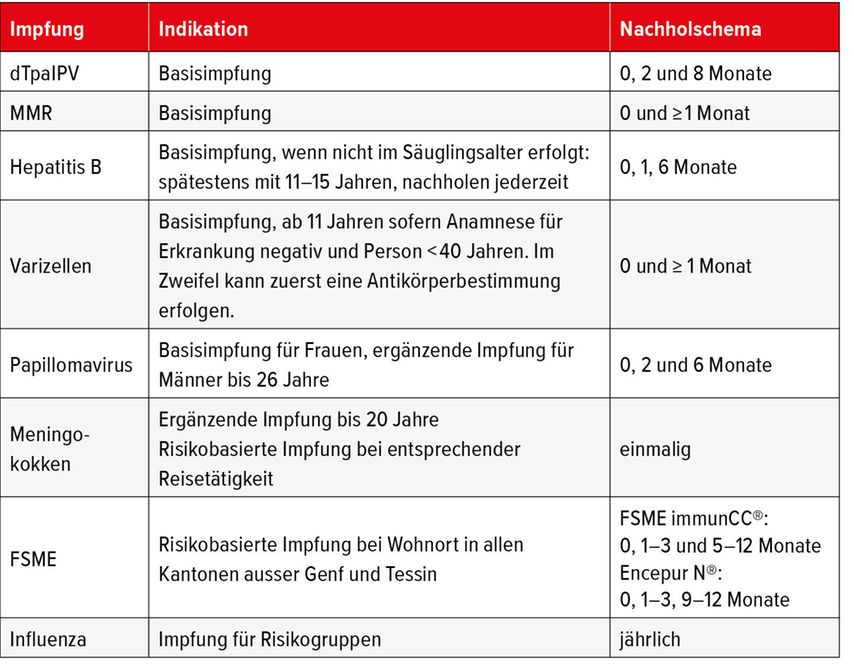
In dieser Situation müssen alle empfohlenen Basisimpfungen sowie eine Evaluation der möglichen ergänzenden Impfungen erfolgen. Zu den empfohlenen Basisimpfungen gehören: Diphtherie, Tetanus und Pertussis, Poliomyelitis, Hepatitis B, Masern, Mumps, Röteln und Varizellen, sofern keine Anamnese für eine durchgemachte Erkrankung besteht (Tab. 2). Zu den ergänzenden Impfungen gehört hier aufgrund des Alters des Patienten (unter 26 Jahren!) auch die Impfung gegen das humane Papillomavirus. Zudem sollten die risikobasierten Impfungen gegen Meningokokken (quadrivalenter Konjugatimpfstoff) und FSME evaluiert werden. Falls der Mann im Gesundheitswesen oder in der Umgebung von Schwangeren arbeitet, wird auch die jährliche Influenzaimpfung empfohlen.
70-jähriger Mann mit Diabetes mellitus Typ 2
Bei diesem Patienten sind alle erforderlichen Basisimpfungen erfolgt. Es geht also darum, die Auffrischimpfungen zu evaluieren. Das BAG empfiehlt bis zum Alter von 65 Jahren alle 20 Jahre eine Auffrischimpfung für Tetanus, ab 65 Jahren alle 10 Jahre. Wenn in diesem Alter häufig Kontakt zu Säuglingen besteht, sollte auch eine Auffrischimpfung für Pertussis evaluiert werden (Tab. 3). Ergänzende Impfung ab 65 Jahren ist die Zoster-Impfung: Zostavax® ist ein Lebendimpfstoff in hoher Dosierung, der einmalig verabreicht wird. Als risikobasierte Impfungen sind die Influenza- und, wenn der Diabetes schlecht eingestellt ist, die Pneumokokkenimpfung (Pneumokokken-Konjugatimpfstoff) in Erwägung zu ziehen. Für die Impfung gegen Influenza sind tri- und quadrivalente Impfstoffe verfügbar. Mit der quadrivalenten Impfung wird zusätzlich zu einem H1N1-, H1N3- und einem Influenza-B-Stamm ein zweiter Influenza-B-Stamm abgedeckt. Bei über 65-Jährigen kann ein adjuvantierter Impfstoff verwendet werden.

Tab. 3: Erforderliche Impfungen bei einem 70-jährigen Mann mit Diabetes mellitus Typ 2 und alle erforderlichen Basisimpfungen (Fallbeispiel)
28-jährige schwangere Frau in der 18. SSW
Während einer Schwangerschaft werden die Impfungen gegen Influenza und Pertussis empfohlen. Die Grippeimpfung sollte entsprechend der Saison unabhängig vom Fortschritt der Schwangerschaft verabreicht werden. Die Pertussis-Impfung sollte im 2. Trimenon verabreicht werden, um maximal hohe Antikörpertiter beim Kind zu erreichen. Vor einer Schwangerschaft sollte jeweils überprüft werden, ob ein genügender Impfschutz bzw. eine Immunität gegenüber Masern, Mumps und Röteln (mit zwei dokumentierten Impfdosen) sowie Varizellen (Anamnese für Infektion, Immunität durch IgG-Nachweis bestätigt oder zwei dokumentierte Impfdosen) besteht (Tab. 4). Bei Risikogruppen, z.B. Arbeit im Gesundheitswesen oder Reisen in Mittel- oder Hochendemiegebieten, ist zudem der Impfschutz gegen Hepatitis A und B zu überprüfen. Die Impfungen erfolgen idealerweise bereits vor der Schwangerschaft. In jeder Schwangerschaft muss eine Infektion mit Hepatitis B gesucht werden (mittels HBs-Antigen-Bestimmung), um bei Vorliegen einer aktiven Infektion die Übertragung auf das Kind bei der Geburt verhindern zu können.

Tab. 4: Erforderliche Impfungen bei einer 28-jährigen schwangeren Frau in der 18. SSW (Fallbeispiel)
Korrespondenzadresse:
Dr. med. Andrea Büchler
Oberärztin
Klinik für Infektiologie & Spitalhygiene
Universitätsspital Basel
Petersgraben 4
4031 Basel
E-Mail: andrea.buechler@usb.ch
a.buchler@erasmusmc.nl
Literatur
1 Bundesamt für Gesundheit – BAG: Schweizerischer Impfplan 2020. https://www.bag.admin.ch/bag/de/home/gesund-leben/gesundheitsfoerderung-und-praevention/impfungen-prophylaxe/schweizerischer-impfplan.html
2 Guerra FM et al.: The basic reproduction number (R0) of measles: a systematic review. Lancet Infect Dis 2017; 17: e420-28 3 Kilgore PE et al.: Pertussis : microbiology, disease, treatment, and prevention. Clin Micorbiol Rev 2016; 29: 449-86 4 Biggerstaff M et al.: Estimates of the reproduction number for seasonal, pandemic, and zoonotic influenza: A systematic review of the literature. BMC Infect Dis 2014; 14: 1-20 5 Confavreux C et al.: Vaccinations and the risk of relapse in multiple sclerosis. Vaccines in Multiple Sclerosis Study Group. N Engl J Med 2001; 344: 319-26 6 Mina MJ et al.: Measles virus infection diminishes preexisting antibodies that offer protection from other pathogens. Science 2019; 366: 599-606
Das könnte Sie auch interessieren:
Bei Rückenschmerzen: zuhören und hinschauen
Fast jeder hat mindestens einmal im Leben Rückenschmerzen. In etwa 85% der Fälle findet sich keine spezifische Ursache für die Schmerzen. Dr. med. Jürg Wick, Leiter Rheumatologie, ...
Phagentherapie: mit manipulierten Viren Bakterien bekämpfen
Der Einsatz von Phagen gegen pathogene Bakterien wurde bereits vor der Entwicklung der ersten Antibiotika versucht. In Zeiten zunehmender Antibiotikaresistenzen wird der Phagentherapie ...
Hot Topic Hantavirusinfektionen: Risiken realistisch einschätzen
Aus aktuellem Anlass widmete sich ein FOMF WebUp dem Thema Hantaviren. Prof. Dr. med. Johannes Bogner, LMU Klinikum – Campus Innenstadt – Medizinische Klinik und Poliklinik IV, München, ...