Management des Eisenmangels bei Kindern und Jugendlichen: neue Schweizer Empfehlungen
Eisenmangel ist «ein tägliches Brot» für niedergelassene Pädiater, Hausärzte und Kinder-Hämatologen. Schätzungsweise 2–6 % der Vorschulkinder und 8–20 % der weiblichen Adoleszenten weisen einen Eisenmangel auf.
Der Eisentransport von der schwangeren Frau auf das ungeborene Kind findet im 3. Trimenon statt. In der Neonatalperiode sind deshalb vor allem Frühgeborene von einem Eisenmangel betroffen. Im Vorschulalter nimmt das Risiko für einen Eisenmangel mit der Menge und der Dauer des Kuhmilchkonsums zu. In der Adoleszenz ist neben der Ernährung die starke Menstruationsblutung eine häufige Ursache für einen Eisenmangel. Ein erhöhtes Risiko für einen Eisenmangel findet sich auch bei Vegetariern und Veganern. Der Grund ist, dass die Bioverfügbarkeit von Nicht-Hämeisen deutlich schlechter ist als von Hämeisen. Eine erhöhte Prävalenz für einen Eisenmangel findet sich zudem bei körperlich sehr aktiven Menschen.
Im Allgemeinen zeigen Kinder ähnliche Symptome wie Erwachsene mit Eisenmangel. Kleine Kinder fallen häufig durch eine erhöhte Irritabilität und Appetitverlust auf. Weitere Zeichen sind ein verstärkter Haarverlust, Schlafstörungen und neurologische Symptome.
Welche Kinder sollten bezüglich eines Eisenmangels abgeklärt werden?
Im Unterschied zur American Society of Pediatrics, die ein Screening auf Eisenmangel im Alter von 12 Monaten empfiehlt, befürwortet die Europäische Gesellschaft für pädiatrische Gastroenterologie und Hepatologie ein routinemässiges Screening bei Kindern nicht.1 Der allgemeine Konsens in der Schweiz ist, dass ein Eisenmangel nur bei Kindern mit Symptomen und klinischen Hinweisen abgeklärt werden sollte.2
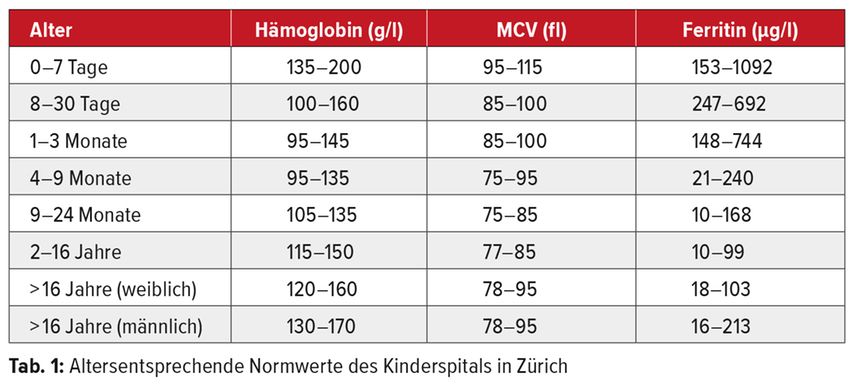
Zur First-Line-Abklärung bei Kindern werden eine kapilläre Blutentnahme mit Bestimmung von Hämoglobin (Hb), Erythrozytenindizes (MCV, MCH, MCHC), Erythrozytenverteilungsbreite (RDW) und gegebenenfalls ein CRP oder eine Blutsenkungsreaktion empfohlen. Für die Beurteilung von Hämoglobin, MCV und Ferritin sind die altersentsprechenden Normwerte massgebend. Diese können abhängig von der Quelle variieren (Tab. 1).
Venöse Blutentnahmen stehen an zweiter Stelle der Diagnostik und werden für Zusatzuntersuchungen wie die Bestimmung der Transferrinsättigung, des löslichen Transferrinrezeptors oder des Hämoglobingehalts der Retikulozyten eingesetzt.
Therapieempfehlungen bei Kindern mit Eisenmangel
Ziel bei einem Eisenmangel ohne Symptome ist es, die Eisenaufnahme über die Ernährung zu verbessern. So sollte beispielsweise bei gestillten Kindern ab dem 6. Monat mit der Einführung von Beikost begonnen werden. Bei Kleinkindern wird eine Reduktion des Kuhmilchkonsums empfohlen. Im Jugendalter sind die Inhaltsstoffe in Süssgetränken wie Phytate, Oxalate und Phosphate ein häufiger Grund für die reduzierte Eisenresorption.
Unterstützt werden kann die Eisenresorption durch Vitamin C, Apfel- oder Zitronensäure.
Ein symptomatischer Eisenmangel mit oder ohne Anämie muss behandelt werden. Mittel der Wahl sind orale Eisenpräparate. Diese sind einfach zu handhaben, wirksam und in verschiedenen galenischen Formen verfügbar. Zu den Nachteilen der oralen Eisensubstitution zählen die relativ häufigen, unerwünschten gastrointestinalen Wirkungen sowie die monatelange und oft mit einer schlechten Compliance assoziierte Therapiedauer.
Unumstrittene Indikationen für eine parenterale Eisensubstitution bei Kindern sind u. a. eine inadäquate gastrointestinale Resorption, Schluckstörungen oder chronische dialysepflichtige Nierenerkrankungen. Daneben gibt es eine Reihe von diskutablen Indikationen wie beispielsweise die rasche Korrektur des Eisenmangels mit i.v. Eisen anstelle einer Bluttransfusion, schwere gastrointestinale Nebenwirkungen oder ein präoperativer Eisenmangel. Akute und chronische Infektionen, Status nach Anaphylaxie oder der Wunsch, die Schul- und Sportleistungen bei normalen Ferritinwerten zu verbessern, sind hingegen keine Indikationen für eine parenterale Eisentherapie.
«Was wir in den Schweizer Empfehlungen sehr betonen, ist die Aufklärung der Eltern bezüglich Ernährung. Das bringt sehr viel, vor allem wenn die Kinder asymptomatisch sind.»
Heinz Hengartner, St. Gallen
Bericht: Regina Scharf, MPH; Redaktorin
Quelle:
Referat von Dr. med. Heinz Hengartner, Ostschweizer Kinderspital, St. Gallen, im Rahmen der Iron Academy, 19. November 2020, Zürich
Literatur
1. Baker RD et al., Committee on Nutrition American Academy of Pediatrics: Diagnosis and prevention of iron deficiency and iron-deficiency anemia in infants and young children (0-3 years of age). Pediatrics 2010; 126: 1040-50
2. Mattiello V et al.: Diagnosis and management of iron deficiency in children with or without anemia: consensus recommendations of the SPOG Pediatric Hematology Working Group. Eur J Pediatr 2020; 179: 527-45