Focus sur l’hémophilie, les transfusions et les thromboses
Compte-rendu:
Dre méd. Katharina Arnheim
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
La 69e réunion annuelle de la Société pour la recherche sur la thrombose et l’hémostase (GTH), qui s’est tenue mi-février 2025, avait pour thème «Advances, Research, Technology and Education» (ARTE). Elle a attiré à Lausanne plus de 900 participant·es venu·es d’Europe, d’Amérique du Nord, d’Asie et d’Afrique. Environ 200 résumés ont été présentés, et les participant·es pouvaient se rendre à des ateliers et des sessions de formation.
L’approvisionnement optimal des patient·es en produits sanguins doit être basé sur des données probantes et multidisciplinaires afin de réduire les transfusions sanguines allogéniques et de garantir la disponibilité des produits sanguins allogéniques.
La Prof. Dre méd. Andrea Steinbicker, Cologne, a cité le changement démographique comme un défi: actuellement, environ 25% de la population de l’UE a >65 ans; ce pourcentage passera à 38% d’ici 2032. Aujourd’hui déjà, environ la moitié de toutes les transfusions sanguines sont destinées aux patient·es âgé·es de plus de 75 ans; les donneurs/donneuses de sang se trouvent surtout dans le groupe des plus de 60 ans. «Ils/elles seront nos patient·es dans quelques années. Nous nous dirigeons alors vers une pénurie de produits sanguins», a déclaré A. Steinbicker.
Selon les données du réseau allemand portant sur plus d’un million de personnes, la prévalence de l’anémie préopératoire est de 25 à 35%, et elle est plus élevée dans les groupes d’âge élevés que chez les jeunes.1 Le projet montre également que les patient·es anémiques présentent un risque de mortalité accru à l’hôpital par rapport à ceux/celles qui ne sont pas anémiques. Ces patient·es reçoivent plus souvent des concentrés érythrocytaires (CE) en périopératoire que ceux et celles qui ne souffrent pas d’anémie, le taux augmentant avec l’âge. «Dans tous les hôpitaux allemands, les patient·es âgé·es de plus de 80 ans sont plus susceptibles de recevoir au moins un CE en périopératoire que les patient·es plus jeunes», a déclaré A. Steinbicker. Des recherches sont nécessaires pour déterminer si les personnes âgées ont réellement besoin de ces transfusions.
Les données relatives aux besoins transfusionnels des enfants sont rares. L’étude d’observation TRAPA menée en Allemagne, en Autriche et en Suisse auprès d’enfants dès la naissance et jusqu’à 18 ans devrait permettre d’approfondir les connaissances sur la pratique transfusionnelle lors d’interventions ainsi qu’en médecine intensive et en néonatologie.
Les 1365ensembles de données de l’étude sont en cours d’évaluation. Cependant, ils montrent déjà que la majorité des transfusions sont effectuées dans un cadre non interventionnel. Les seuls résultats divergents concernent les nourrissons, pour lesquels les transfusions sont principalement intraopératoires et périopératoires. Les jeunes enfants de 1 à 5 ans sont les plus susceptibles de recevoir des produits sanguins.
Surveillance du risque de saignement et de la fonction articulaire en cas d’hémophilie
La norme en matière d’hémophilie est aujourd’hui la prophylaxie, commencée très tôt, afin de prévenir les hémorragies et les lésions articulaires et d’assurer aux patient·es atteint·es d’hémophilie A ou B une vie aussi normale que possible avec une bonne qualité de vie, a rapporté la Dre méd. Maria Elisa Mancuso, Milan.
Pour atteindre ces objectifs, il est indispensable de déterminer le risque de saignement chez les personnes concernées. La Dre M. E. Mancuso a qualifié l’ISTH-BAT (Bleeding-Assessment-Tool de l’International Society of Thrombosis and Hemostasis) d’inadapté à cet effet. Cet outil est utilisé pour le dépistage, mais n’est pas validé pour déterminer le risque de saignement en cas d’hémophilie. La détermination du taux de saignement annualisé (ABR) a également été utile au début de la prophylaxie et de l’autotraitement à domicile. Aujourd’hui, selon la Dre M. E. Mancuso, cela ne suffit plus, car les hémorragies subcliniques, qui provoquent également des lésions articulaires, ne sont pas prises en compte.
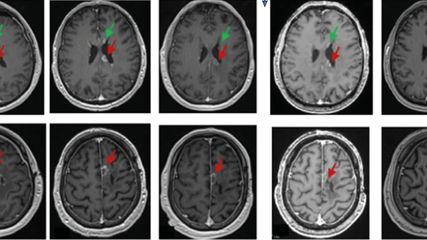
Elle a plaidé pour un examen régulier des articulations afin d’avoir un aperçu de la gravité et de l’activité clinique de la maladie. Selon elle, le meilleur indicateur du risque de saignement est l’hypertrophie synoviale encore réversible, déterminée au plus près du/de la patient·e par l’échographie au point d’intervention (POCUS), et qui peut être présente même chez des patient·es dont les articulations ne présentent pas de symptômes et dont l’ABR est de 0. La Dre M. E. Mancuso a plaidé pour que les patient·es hémophiles soient examiné·es par échographie une fois par an et les enfants concernés tous les six mois.
Plus complexe que l’ultrason, l’imagerie par résonance magnétique (IRM) permet de mettre en évidence des dépôts d’hémosidérine dans l’articulation, signe d’hémorragies infracliniques antérieures, qui déclenchent une hypertrophie synoviale et des lésions ostéochondrales irréversibles ultérieures.
Ultrasons précoces et réguliers desarticulations
L’imagerie par POCUS a amélioré la détection précoce des hémorragies articulaires et le diagnostic différentiel des douleurs articulaires aiguës, a confirmé la Dre méd. Natascha Marquardt, Bonn. L’échographie «Haemophilia Early Arthropathy Detection» (HEAD-US) est très répandue. Elle permet de visualiser l’hypertrophie synoviale comme marqueur de l’activité de la maladie ainsi que les lésions du cartilage et de l’os sous-chondral dans les six grandes articulations (genou, coude et cheville) et peut être réalisée aussi bien par des médecins que par des physiothérapeutes formé·es à cet effet.
Dans une étude comparative, les scores de HEAD-US et de l’IRM ont montré une forte corrélation, en particulier pour la représentation de l’articulation du genou et du coude.2 Pour HEAD-US, une sensibilité de 95,2% et une spécificité de 83% ont été déterminées pour la détection des premiers signes d’une arthropathie hémophile. Chez les patient·es pédiatriques également, HEAD-US s’est avéré être une méthode fiable pour la détection et la quantification de l’arthropathie hémophile par rapport à l’IRM.3 En cas de détection précoce d’une prolifération synoviale à l’ultrason, il est possible d’intensifier la prophylaxie afin de freiner la progression des lésions articulaires.
Le HJHS recense les lésions articulaires
Le Dr méd. Lukas Graf, Saint-Gall, a présenté le Hemophilia Joint Health Score (HJHS) comme un instrument largement validé pour le suivi de la fonction articulaire.4 Celui-ci se concentre sur six articulations index (coude, genou, cheville) et évalue le gonflement, l’atrophie musculaire, le degré de mobilité, la force et la douleur. Le score HJHS permet de détecter les lésions articulaires à des stades relativement précoces, même chez les enfants traités de manière prophylactique, et d’établir un pronostic à long terme plus précis, ainsi qu’un suivi à long terme et des adaptations thérapeutiques individualisées.
Le Dr L. Graf a estimé que le score HJHS présentait l’avantage d’être peu coûteux et de permettre de suivre les changements cliniques au fil du temps. Cependant, même entre les mains d’un·e examinateur/examinatrice expérimenté·e, la durée d’examen de ≥30minutes est trop longue pour la routine clinique. De plus, on ne sait pas encore quel changement dans le score est cliniquement significatif et combien de temps il faut suivre un·e patient·e pour constater de tels changements.
Néanmoins, le Dr L. Graf a qualifié le score HJHS de pierre angulaire dans la prise en charge des personnes concernées. Il doit être combiné avec des techniques d’imagerie afin d’assurer une prise en charge optimale en intégrant les informations fonctionnelles et structurelles.
Prophylaxie des hémorragies: l’emicizumab est efficace à long terme
Dans l’étude non interventionnelle EMIIL, la prophylaxie par emicizumab, un mimétique du facteur VIIIa administré par SC, s’est avéré être durablement efficace pour le traitement de l’hémophilie A sévère (<1% d’activité du FVIII) dans les conditions de routine en pratique.5
La cohorte A de l’étude comprenait 112patient·es âgé·es de 0 à 65 ans, sans anticorps inhibiteur (Ht) et recevant l’anticorps bispécifique depuis une durée médiane de 629jours. La majorité d’entre eux/elles n’ont pas eu d’hémorragie au cours de l’étude. L’ABR pour les saignements traités (critère d’évaluation primaire) est passé d’une moyenne de 3,47 avant le début de la prophylaxie par emicizumab à 0,61. L’efficacité était similaire chez les patient·es de moins de 12 ans, avec un ABR de 0,437, et chez ceux/celles de 12 ans et plus, avec un ABR de 0,788. Un peu plus de la moitié des patient·es (53%) n’ont pas eu de saignement traité au cours de l’étude, 79% n’ont pas eu de saignement spontané et 96% n’ont pas eu de saignement traité dans les articulations cibles.
Dans l’ensemble, le traitement a été bien toléré: parmi les participant·es, aucun·e n’a développé de nouveaux Ht contre le facteur VIII et une seule personne a développé une thromboembolie. Les interruptions de traitement dues aux effets secondaires n’ont pas été documentées.
Déficits thérapeutiques en cas de thrombose veineuse splanchnique
Les facteurs de risque de thrombose veineuse splanchnique (TVS) sont la cirrhose du foie, les tumeurs telles que le carcinome pancréatique et hépatocellulaire ainsi que les néoplasies hématologiques, en particulier les néoplasies myéloprolifératives (NMP).
Les lignes directrices de l’ISTH distinguent trois groupes pour la prise en charge thérapeutique de la TVS:6 les patient·es atteint·es de cirrhose, les patient·es atteint·es de cancer et les autres patient·es.
Chez les personnes atteintes d’une cirrhose du foie sous-jacente présentant un risque élevé d’hémorragie et de récidive, il convient d’utiliser initialement une héparine de bas poids moléculaire (HBPM) à une dose thérapeutique, puis de passer à un antagoniste de la vitamine K ou à un anticoagulant oral direct (AOD) en fonction de la fonction hépatique. La ligne directrice considère qu’un dépistage précoce des varices est important dans ce collectif.
Le Prof. Dr méd. Walter Ageno, Bellinzone, a expliqué que, chez les patient·es atteint·es de cancer, on peut choisir initialement et pour la prophylaxie ultérieure des récidives une HBPM ou un AOD, les HBPM étant le premier choix pour les tumeurs urogénitales et gastro-intestinales en raison du faible risque d’hémorragie.
Les autres personnes concernées reçoivent des AOD initialement et en prophylaxie ultérieure. La durée du traitement doit être d’au moins trois à six mois. En cas de cirrhose et de tumeur active, les directives recommandent – à condition que le risque de saignement soit acceptable – un traitement illimité dans le temps.
La situation est toutefois différente dans la pratique clinique quotidienne: selon des études, seulement 45 à 62% des patient·es atteint·es de TVS reçoivent un traitement anticoagulant (AC), qui n’est administré en moyenne que pendant un peu plus d’un an.7 Dans le cas des tumeurs solides, la situation n’est pas meilleure, avec un taux de 40% de patient·es atteint·es de TVS traité·es par anticoagulation; la durée médiane du traitement de seulement trois mois est également insuffisante.8 Pourtant, l’étude de cohorte indique clairement que l’AC est bénéfique et réduit de moitié le risque de récidive, même s’il faut s’attendre à une hémorragie grave dans environ 10% des cas. Même les patient·es atteint·es de NMP, qui souffrent très souvent d’une TVS, ne reçoivent qu’un peu plus de 60% d’un AC, qui est ensuite administré pendant une durée médiane d’environ deux ans.9
En principe, il convient d’évaluer soigneusement l’AC chez les personnes atteintes de TVS, mais de ne pas être trop restrictif, conseille le Dr W. Ageno. En effet, selon une méta-analyse, on peut supposer que celle-ci améliore la recanalisation du vaisseau concerné et prévient ainsi la progression de la TVS ainsi que les récidives, même chez les patient·es fragiles atteint·es de cirrhose ou de tumeur active, tout en réduisant la mortalité.10
Source:
69e congrès annuel de la Société pour la recherche sur la thrombose et l’hémostase (GTH) 2025, 18–21 février 2025, Lausanne, Suisse
Littérature:
1 Blum LV et al.: BJS Open 2022; 6(6): zrac128 2 Plut D et al.: Radiol Oncol 2018; 53: 176-86 3 Plut D et al.: Radiol Oncol 2022; 56: 471-8 4 https://elearning.wfh.org/resource/hemophilia-joint-health-score-hjhs/ 5 Wenning S et al.: GTH 2025; Abstr. #PW-15-01 6 Di Nisio M et al.: JThromb Haemost 2020; 18: 1526-2568 7 Pettinari I et al.: J Gastroenterol 2018; 114: 258-66 8 Andersen M et al.: Blood Adv 2024; 8: 6151-60 9 How CJ et al.: Blood 2024; 144(Suppl. 1): 16 10 Valeriani E et al.: Blood 2021; 137: 1233-40
Das könnte Sie auch interessieren:
Les cellules CAR-T: progrès dans les tumeurs solides et les maladies auto-immunes
L’European CAR T-cell Meeting, organisé conjointement par l’European Hematology Association (EHA) et l’European Society for Blood and Marrow Transplantation (EBMT), aeu lieu cette année ...
Développements novateurs dans le traitement du NSCLC
De nouvelles données d’études du Congrès Européen sur le Cancer du Poumon (ELCC) pourraient modifier durablement le paysage thérapeutique du carcinome pulmonaire non à petites cellules ( ...
Traitement de la maladie de Crohn: optimiser le traitement biologique
La Pre Dre med. Iris Dotan, du Rabin Medical Center, Petah-Tikva, et de l’Université de Tel Aviv (Israël), a présenté, dans le cadre du 9e cours post-universitaire de l’IBDnet, les ...