Die Schulter streikt, was nun?
Bericht:
Regina Scharf, MPH
Redaktorin
Schulterbeschwerden sind ein häufiges Problem in der Allgemeinarztpraxis. Wie man sich der Diagnose nähert, auch wenn äusserlich sichtbare Zeichen fehlen, wann der Patient an einen Spezialisten überwiesen werden sollte und in welchen Fällen die Zeit drängt, darüber referierte Dr. med. Barbara Wirth, Oberärztin Schulter- und Ellbogenchirurgie, Schulthess Klinik, Zürich, am Ärztekongress in Arosa.
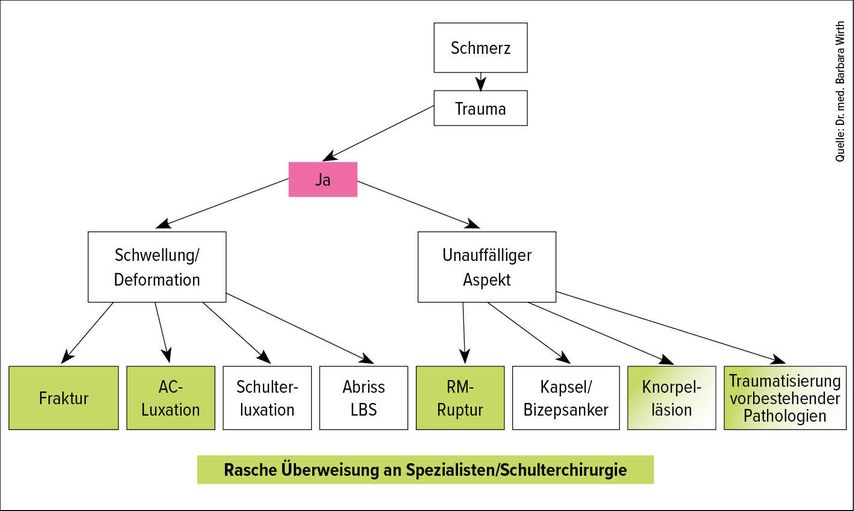
Der häufigste Grund, warum Patienten mit Schulterbeschwerden den Arzt aufsuchen, sind Schmerzen. Initial lautet die wichtigste Frage, ob ein Trauma die Ursache ist oder nicht. Schwellungen oder Deformationen im Bereich der Schulter weisen auf eine Fraktur, Gelenksluxation oder einen Abriss der Bizepssehne hin. Doch auch bei einer inspektorisch unauffälligen Schulter können Verletzungen nicht ausgeschlossen werden (Abb.1).
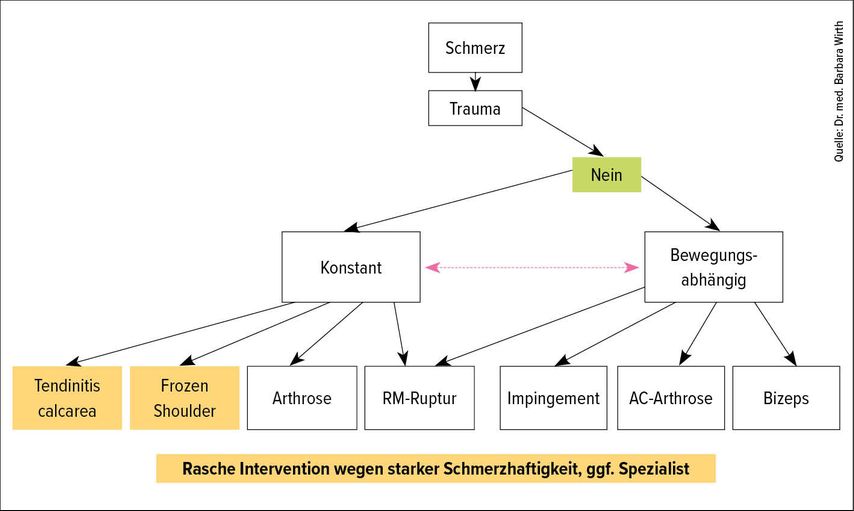
Hinter den Schmerzen kann sich eine Ruptur der Rotatorenmanschetten (RM), eine Verletzung des Kapselapparates oder Bizepsankers oder eine Knorpelverletzung verbergen. «Wird anhand der Anamnese ein Trauma ausgeschlossen, hilft die Unterscheidung in bewegungsabhängige und konstante Schmerzen bei der Ursachensuche oft weiter», sagte Wirth (Abb.2). Die Abklärung erfolgt zunächst mittels klinischer Untersuchung. Bei einem traumatischen Ereignis ist die Röntgenuntersuchung Pflicht. Goldstandard zur Abklärung von Schulterproblemen ist das MRI, bevorzugt das Arthro-MRI mit Kontrastmittel. Auch die Ultraschalluntersuchung kann wichtige Hinweise liefern. Das CT wird eingesetzt, um beispielsweise bei einer Fraktur zusätzliche Hinweise zu liefern.
Schulterfrakturen
Mögliche Frakturen an der Schulter betreffen den Humerus, die Clavicula oder die Scapula inklusive Glenoid. Im Falle einer Fraktur sollte die Überweisung des Patienten an einen chirurgischen Spezialisten in Betracht gezogen werden. Zuvor wird die Schulter mit einer Schlinge ruhig gestellt. «Nicht jede Fraktur muss operiert werden, aber ein Trauma-erfahrener Arzt sollte darüber entscheiden», erklärte die Referentin. Das Zeitfenster für die operative Versorgung nach dem Ereignis beträgt in der Regel zwei Wochen. Danach ist die Reposition wegen der Kallusbildung erschwert. Eine Ausnahme sind offene Frakturen und Luxationsfrakturen. Diese gelten als dringender Notfall und müssen innert Stunden chirurgisch versorgt werden.
Eine häufige Verletzung, die zumeist infolge eines direkten Sturzes auf die Schulter auftritt, ist die Acromioclavicular(AC)-Gelenksluxation. Der dadurch ausgelöste traumatische Abriss der coracoclaviculären Bänder führt zu einem sichtbaren Hochstand der lateralen Clavicula. Das therapeutische Vorgehen ist abhängig vom Schweregrad der Läsion. Bei einer Rockwood-I- bis -II-Verletzung erfolgt die Behandlung konservativ. Ab Rockwood III sollte mit dem Patienten über eine Operation diskutiert werden. Der zeitliche Rahmen für eine Operation beträgt maximal zwei Wochen, danach nimmt der Heilungserfolg deutlich ab.
Schulterluxation
Die Schulterluxation ist die häufigste Luxation überhaupt und sollte reponiert werden. Zuvor ist ein Röntgenbild zum Ausschluss einer Fraktur und Nachweis der Luxationsrichtung zu empfehlen. Die Reposition erfolgt optimalerweise unter Analgesie und wenn nötig in Sedation, alternativ in Kurznarkose. Wichtig ist eine atraumatische Technik. Anschliessend wird ein Kontrollröntgen durchgeführt und die Schulter im Gilet ruhiggestellt. Handelt es sich um eine Erstluxation, ist ein MRI empfehlenswert. Ein Arthro-MRI ist nur dann notwendig, wenn die Verletzung länger als fünf Tage zurückliegt. Ansonsten reicht das Hämatom als Kontrastmittel aus.
Wenn keine strukturellen Verletzungen vorliegen, erfolgt die Behandlung konservativ. Im Allgemeinen wird wegen initialer Schmerzhaftigkeit erst nach 14 Tagen mit der Physiotherapie begonnen. Wichtig ist, dass der Patient in den ersten drei Monaten eine kombinierte Aussenrotation und Abduktion vermeidet. Abhängig vom Verletzungsmuster kann bereits nach Erstluxation eine operative Versorgung notwendig sein. «Solange die Schulter reponiert ist, kann man sich bei dieser Entscheidung Zeit lassen», so die Spezialistin.
Traumatische RM-Läsion
Wenn der Verdacht einer traumatischen Rotatorenmanschetten-Läsion besteht, äusserlich sichtbare Zeichen jedoch fehlen, sollte der Patient mit oder ohne MRI an einen spezialisierten Chirurgen überwiesen werden. Grosse Rupturen gehören innerhalb von sechs bis zwölf Wochen versorgt. Eine Ruhigstellung der Schulter vor der Operation ist nicht notwendig.
Läsion des Bizepssehnenankers
Die Ursache einer SLAP(«superior labral anterior to posterior»)-Läsion ist meistens ein Trauma des belasteten Arms. Die Patienten klagen über Schmerzen tief im Gelenk, der O’Brien-Test ist positiv. Die Diagnose wird mittels Arthro-MRI gestellt. Die initiale Behandlung erfolgt konservativ, mittels Physiotherapie und intraartikulärer glenohumeraler Infiltrationen gegen die Schmerzen. Bei persistierenden Beschwerden kann eine operative Behandlung erwogen werden. Heute wird anstelle der SLAP-Refixation bevorzugt eine Bizepstenodese durchgeführt.
Eine Komplikation der SLAP-Läsion ist ein Ganglion im Bereich des N. suprascapularis im Versorgungsgebiet des M. infraspinatus, das zu einer Schwäche der Aussenrotation, gelegentlich auch zu dorsalen Schmerzen führt. Therapie ist eine Dekompression des Ganglions.
Acute on chronic
Mit diesem Begriff werden bestehende Schulterprobleme bezeichnet, die durch ein Trauma verstärkt werden. Die Behandlung erfolgt individuell. Bei frischer Läsion der Subscapularis- oder Infraspinatussehne und zentriertem Gelenk ist eine arthroskopische Sehnenrekonstruktion zu diskutieren, mit dem Ziel, das Kräfteverhältnis zu erhalten bzw. wiederherzustellen. Theoretisch sollte der Eingriff innerhalb von sechs bis zwölf Wochen durchgeführt werden. Bei einer partiell rekonstruierbaren Situation kann ein konservativer Behandlungsversuch angebracht sein.
Tendinitis calcarea
Eine akute Tendinitis calcarea geht mit massivsten Schmerzen einher. Eine Abduktion des Oberarms ist in der akuten Situation unmöglich, manchmal besteht zusätzlich eine Schultersteife. Bei subakuten Schmerzen ist die Aussenrotation gegen einen Widerstand schmerzhaft. Zur Diagnosesicherung bei Verdacht auf eine Tendinitis calcarea wird ein Röntgenbild angefertigt. Die subacromiale Infiltration mit Steroiden bietet schnelle Hilfe bei Schmerzen. Sucht der Patient wegen chronischer Schmerzen wiederholt die Sprechstunde auf, können ein «Kalk-Needling», eine Lavage bei weichem Kalk oder eine operative Kalkentfernung durchgeführt werden. «Manchmal lohnt es sich auch, abzuwarten», sagte die Spezialistin. Oft sei der Kalk am schmerzhaftesten, wenn er sich auflöse.
Frozen Shoulder
Die Frozen Shoulder ist häufig. Charakteristische Zeichen sind eine eingeschränkte passive Beweglichkeit und zunehmende Schmerzen, die dazu führen, dass die Patienten oft nicht schlafen können. Die Diagnose wird klinisch gestellt. Um eine Tendinitis calcarea, eine Arthrose oder eine hintere Schulterluxation auszuschliessen, ist eine Röntgenaufnahme indiziert. Ein MRI ist nicht zwingend notwendig. Das frühe MRI ist oft unauffällig. Interessanterweise zeigen sich im Verlauf oft eine artikularseitige Partialläsion der Supraspinatussehne und eine verdickte, ödematös veränderte Gelenkkapsel. Der erhöhte Druck im Gelenk führt dazu, dass das Kontrastmittel entlang des vorderen Glenoidhalses austreten kann. Die Behandlung erfolgt mittels Schmerztherapie. Als gut wirksam hat sich die glenohumerale Kortisoninfiltration erwiesen, alternativ kann auch ein oraler Steroidstoss verabreicht werden. Allerdings flammen die Schmerzen mit nachlassender Wirkung der Tabletten oft wieder auf. Der Beginn einer Physiotherapie ist nur zur sanften Detonisation der Muskulatur und Scapulamobilisation sinnvoll. Eine Kapseldehnung ist kontraproduktiv. Der Heilungsverlauf erfordert viel Geduld. Obwohl ca. 96% der Patienten mit einer konservativen Therapie erfolgreich behandelt werden können, kann es bis zu 2,5 Jahre dauern, bis das Schultergelenk wieder frei beweglich ist.
Arthrose
Die Arthrose umfasst verschiedene Formen, darunter klassische oder posttraumatische Arthrosen sowie Cuff-Arthropathien. Die Behandlung erfolgt konservativ mit Infiltrationen (Steroide, Hyaluronsäure oder «plateled-rich» Plasma) und Physiotherapie. Sind die konservativen Möglichkeiten ausgeschöpft, kann ein operatives Vorgehen diskutiert werden. «Eine chirurgische Behandlungsmöglichkeit ist das Débridement», sagte Wirth. «Meistens geht es jedoch in Richtung einer Prothese.» Wichtig zu wissen ist, dass nach einer Kortisoninfiltration wegen des erhöhten Infektionsrisikos mit der Prothesenimplantation drei bis sechs Monate gewartet werden muss.
Degenerative RM-Läsion
Langsam entstehende RM-Läsionen können oft lange kompensiert werden und kleinere RM-Rupturen lassen sich gut mittels Physiotherapie und Infiltrationen behandeln. Eine operative Behandlung ist indiziert, wenn die konservative Therapie versagt, die Grösse der Ruptur zunimmt oder zwei Sehnen rupturiert sind.
Impingement
Das Impingement ist ein Symptom, das an der Schulter oft in Kombination mit einer weiteren Pathologie auftritt. Dabei kann ein subacromiales oder posterosuperiores (internes) Impingement unterschieden werden. Die Behandlung erfolgt konservativ mittels Physiotherapie und Infiltration. Mit Letzterer wird auch ein diagnostischer Zweck verfolgt: «Spricht ein subacromiales Impingement nicht auf die subacromiale Infiltration an, ist die Diagnose nicht korrekt», so Wirth. Das Impingement alleine stellt nur selten eine Operationsindikation dar.
AC-Arthrose
Die Arthrose des Acromioclavicular-Gelenks ist sehr häufig und vielfach asymptomatisch. Treten Beschwerden auf, handelt es sich in aller Regel um lokale Schmerzen, u.a. in Seitenlage, die gelegentlich in den Nacken ausstrahlen. Physiotherapie hat meistens keinen direkten Einfluss auf die Beschwerden. Die Therapie der Wahl sind Infiltrationen. Halten die Beschwerden unter der konservativen Therapie an, kann eine arthroskopische AC-Gelenksresektion durchgeführt werden.
Quelle:
44. Ärztekongress Arosa, 25. bis 26. März 2021
Das könnte Sie auch interessieren:
Klimakosten im Gesundheitswesen – eine massiv unterschätzte Folge der Erderwärmung
Auch wenn sich viele Konsequenzen erst langfristig zeigen: Die klimatischen Veränderungen haben Folgen für unsere Gesundheit. Dennoch werden die Gesundheit und die Gesundheitskosten in ...
Was tun bei Medikamentenunverträglichkeit?
Wenn Patientinnen und Patienten in die Praxis kommen und über eine Medikamentenunverträglichkeit klagen, gilt es herauszufinden, ob dies tatsächlich der Fall ist. Wie man dabei vorgeht ...
Der Tiefenrausch ist eine häufige Ursache für einen Tauchunfall
Atemgase verändern sich in der Wassertiefe physikalisch, was physiologische und medizinische Folgen bei Taucher:innen haben kann. Sauerstoff beispielsweise wird beim Abtauchen in der ...