
Versorgung von Patient:innen mit Blasenfunktionsstörung in Österreich
Autorinnen:
OÄ Dr. Sophina Bauer1
Dr. Deirdre Maria König-Castillo2
Ass. Prof. Priv.-Doz. Dr. Marianne Leitsmann3
1 Universitätsklinik für Urologie und Andrologie
Landeskrankenhaus Salzburg
2 Abteilung für Urologie
Klinik Ottakring, Wien
3 Univ.-Klinik für Urologie
LKH-Univ.-Klinikum Graz
Medizinische Universität Graz (MUG)
Korrespondierende Autorin:
Ass. Prof. Priv.-Doz. Dr. Marianne Leitsmann
E-Mail: marianne.leitsmann@medunigraz.at
Blasenfunktionsstörungen verursachen erhebliche individuelle und volkswirtschaftliche Kosten – und sind zugleich von Stigma und Unterversorgung geprägt. Lange Wartezeiten, regionale Unterschiede und knappe Ressourcen prägen die Versorgung in Österreich. Eine aktuelle bundesweite Erhebung zeigt deutlich: Es besteht akuter Handlungsbedarf.
Keypoints
-
Blasenfunktionsstörungen sind häufig und unterversorgt. Trotz etablierter Therapie-optionen bestehen deutliche strukturelle Defizite.
-
Wartezeiten von mehreren Monaten sind Realität. Besonders invasive Urodynamiken sind regional begrenzt verfügbar.
-
Ressourcenmangel ist der zentrale Engpass. Kosten, fehlendes Equipment und Personalmangel limitieren das Angebot.
-
Strukturierte Standards und spezialisierte Zentren sind notwendig. Eine gezielte Ressourcenverteilung und klare diagnostische Workflows können die Versorgung nachhaltig verbessern.
Harninkontinenz und andere Blasenfunktionsstörungen zählen zu den häufigsten chronischen Erkrankungen – mit erheblichem Einfluss auf Lebensqualität, soziale Teilhabe und psychische Gesundheit.1 Dennoch gilt das Thema weiterhin als Tabu. Viele Betroffene suchen spät oder gar nicht medizinische Hilfe auf. Parallel dazu haben strukturelle Herausforderungen im Gesundheitswesen, wie Fachkräftemangel, Ressourcenverlagerungen und die Auswirkungen der Covid-19-Pandemie, die Versorgungssituation weiter verschärft. Elektive Eingriffe und diagnostische Verfahren im Bereich „gutartiger“ Erkrankungen werden immer noch zurückgestellt.2 Spezialisierte Leistungen wie invasive Urodynamiken sind davon besonders betroffen.3
Vor diesem Hintergrund initiierte die European Association of Urology mit der Kampagne „An Urge to Act“ einen europaweiten Aufruf, Kontinenzprobleme stärker ins öffentliche und gesundheitspolitische Bewusstsein zu rücken (Abb. 1).4 Ziel ist es, Diagnostik, Therapie und Prävention zu verbessern und die Belastung für Betroffene wie auch für Gesundheitssysteme sichtbar zu machen.
Eine bundesweite Strukturerhebung
In Österreich wurde im Rahmen eines Projekts des Arbeitskreises für Blasenfunktionsstörung der Österreichischen Gesellschaft für Urologie eine multizentrische Versorger:innenbefragung durchgeführt. Ziel war es, erstmals systematisch die bestehende Versorgungsstruktur für Patient:innen mit (neurogenen) Blasenfunktionsstörungen zu erfassen.
Zwischen Mai und September 2025 wurden urologische Einrichtungen bundesweit kontaktiert. 222 von 652 angeschriebenen Ärzt:innen nahmen teil – eine Rücklaufquote von 34,1%. Die Mehrheit der Antwortenden war in Krankenhäusern tätig (61%), 37% im niedergelassenen Bereich. Insgesamt flossen Daten aus 60 unterschiedlichen Institutionen ein, darunter 34 Krankenhäuser (einschließlich eines privaten Hauses) und 26 Praxen. Die regionale Verteilung zeigte deutliche Unterschiede: Ein Großteil der Rückmeldungen kam aus Wien, Niederösterreich und Oberösterreich, während westliche und südliche Bundesländer teils nur gering vertreten waren. Bereits hier deutet sich eine ungleiche Ressourcenverteilung an.
Kapazitäten und Wartezeiten
82,4% der Antwortenden gaben an, Patient:innen mit Blasenfunktionsstörungen zu betreuen. Die durchschnittliche Wartezeit auf einen Ambulanztermin betrug drei Monate, auf eine Operation sogar 4,7 Monate. 56,9% der teilnehmenden Institutionen bieten invasive urodynamische Untersuchungen an. Die durchschnittliche Wartezeit lag bei 3,9 Monaten; fast die Hälfte der Befragten berichtete von Wartezeiten zwischen drei und sechs Monaten. Insgesamt konnten 18 Einrichtungen als „High-Volume-Zentren“ (≥10 Urodynamiken pro Monat) identifiziert werden, 16 als „Low-Volume-Zentren“ (<10 pro Monat). Diese Konzentration diagnostischer Expertise auf wenige Standorte verstärkt regionale Unterschiede und erschwert eine wohnortnahe Versorgung.
Als Hauptgründe für ein fehlendes Angebot einer invasiven urodynamischen Untersuchung wurden Kosten (60,7%), fehlendes Equipment (ebenfalls 60,7%) und Personalmangel (21,4%) genannt.
Qualität „ausreichend“
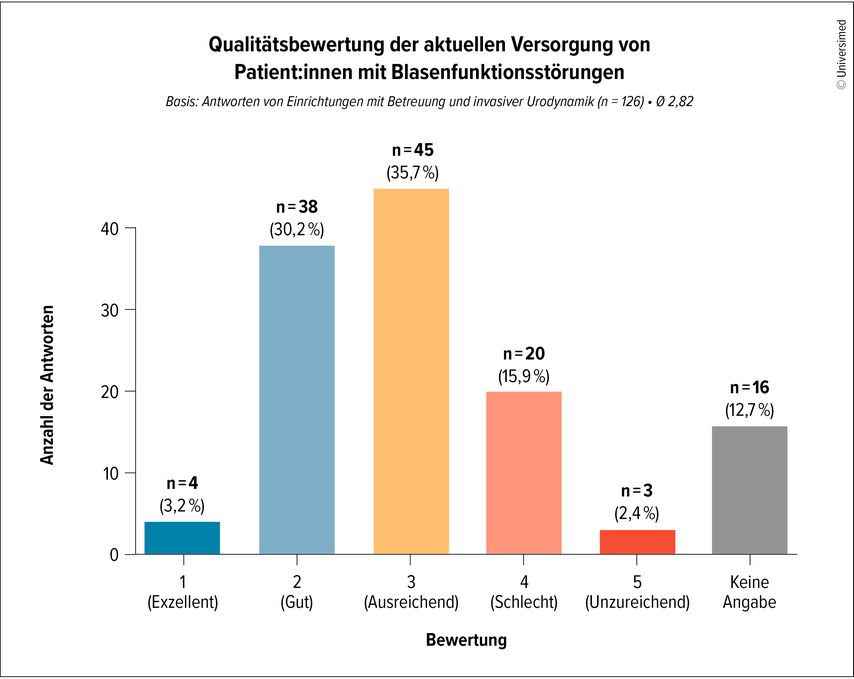
Die Befragten bewerteten die aktuelle Versorgungssituation von Patient:innen mit Blasenfunktionsstörungen im Durchschnitt als „ausreichend“ (Abb. 2). Dies spiegelt eine funktionierende Grundstruktur wider – offenbart jedoch auch Defizite. Lange Wartezeiten, limitierte Kapazitäten und regionale Disparitäten stehen einer zeitnahen, leitliniengerechten Versorgung entgegen. Gerade bei neurogenen Blasenfunktionsstörungen ist eine strukturierte, kontinuierliche Betreuung essenziell. Verzögerungen in Diagnostik und Therapie können nicht nur die Lebensqualität beeinträchtigen, sondern auch zu Komplikationen wie rezidivierenden Harnwegsinfekten oder Nierenschäden führen.
Abb. 2: Bewertung der aktuellen Versorgungssituation von Patient:innen mit Blasenfunktionsstörungen in Österreich
Hinzu kommt ein Ausbildungsaspekt: Die sinkende Zahl urodynamischer Untersuchungen und die Konzentration auf wenige Zentren könnten langfristig zu einem Kompetenzverlust führen. Nachwuchsärzt:innen benötigen strukturierte Weiterbildungsmöglichkeiten, um diagnostische und therapeutische Expertise aufzubauen.
Von der Analyse zur Strukturverbesserung
Die Erhebung versteht sich nicht nur als Bestandesaufnahme, sondern als Grundlage für konkrete Verbesserungen. Aufbauend auf den Ergebnissen sollen standardisierte diagnostische Workflows entwickelt werden; zentrale Ansatzpunkte sind:
-
indikationsbezogene Diagnostik: klare Kriterien, welche Patient:innengruppe welche Untersuchungen benötigt.
-
Steuerung von Patient:innenströmen: effiziente Zuweisung zu geeigneten Einrichtungen, um Wartezeiten zu reduzieren.
-
standardisierte Entscheidungsfindung: transparente Indikationskriterien zur Verbesserung der Nachvollziehbarkeit.
-
optimierte Ressourcennutzung: effizienter Einsatz von Personal, Zeit und technischer Ausstattung.
Langfristig könnten spezialisierte Zentren mit klar definierten Versorgungsaufträgen eine Schlüsselrolle übernehmen. Gleichzeitig braucht es eine bessere regionale Verteilung von Ressourcen sowie nachhaltige Finanzierungskonzepte – insbesondere für kostenintensive diagnostische Verfahren.
Ein gesundheitspolitischer Auftrag
Blasenfunktionsstörungen sind kein Randthema. Sie betreffen eine große Zahl von Menschen, verursachen erhebliche direkte und indirekte Kosten und beeinträchtigen die Lebensqualität nachhaltig.5 Die vorliegenden Daten zeigen: Österreich verfügt über engagierte Versorger:innen und etablierte Strukturen. Doch die bestehenden Kapazitäten reichen vielerorts nicht aus, um eine zeitgerechte und flächendeckende Betreuung sicherzustellen.
Die Initiative „An Urge to Act“ liefert den europäischen Rahmen – nun gilt es, nationale Strategien zu entwickeln. Dazu gehören strukturelle Investitionen, Ausbildungsoffensiven, klare Versorgungsstandards und eine Enttabuisierung des Themas in der Öffentlichkeit.
Literatur:
1 Coyne KS et al.: The impact of overactive bladder on mental health, work productivity and health-related quality of life in the UK and Sweden: results from EpiLUTS. BJU Int 2011; 108(9): 1459-71 2 Scheipner L et al.: Elective urological procedures in times of reduced operating room capacity. Dtsch Arztebl Int 2024; 121(9): 300-1 3 Baunacke M et al.: Declining utilization of urodynamic studies in urological care in Germany: time to say goodbye? World J Urol 2024; 42(1): 440 4 An Urge To Act. https://uroweb.org/an-urge-to-act 5 Bishop C et al.: Prevalence, socioeconomic, and environmental costs of urinary incontinence in the European Union. Eur Urol 2025; 88(2): 157-66
Das könnte Sie auch interessieren:
Erstes „Da Vinci Single Port“-OP-System in Österreich
Seit März 2025 werden an der Klinik Oberwart robotisch assistierte Eingriffe mit dem „Da Vinci Single Port“(SP)-Operationssystem durchgeführt. Prim. Dr. Gottfried Pfleger berichtet über ...
Heutiger Stellenwert der ESWL: Renaissance in Sicht?
Die ESWL (extrakorporale Stoßwellenlithotrypsie) ist eine Technik zur urologischen Steintherapie, die in den 80er-Jahren des vorigen Jahrhunderts in den klinischen Alltag Einzug gehalten ...
GLP-1-Therapien: Auswirkungen unter der Gürtellinie?
GLP-1-Rezeptoragonisten wie Semaglutid werden häufig zur Gewichtsreduktion eingesetzt. Mit der stark steigenden Anwendung rücken nun auch bislang wenig untersuchte Auswirkungen auf ...

.jpg)

