Steine bei Kindern und Jugendlichen – worin unterscheiden sie sich von jenen bei Erwachsenen?
Autor:innen:
OA Dr. Christoph Berger, FEAPU, FEBU1
Dr. Lukas Steinkellner, FEBU1
OÄ Dr. Ruth Prammer2
1 Abteilung für Kinderurologie
2 Abteilung für Kinder und Jugendheilkunde
Ordensklinikum Linz
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Kinder sind keine kleinen Erwachsenen. Aber kleiner sind sie doch. Aus Sicht des Ureteroskops manchmal zu klein. Die wesentlichen (qualitativen) Unterschiede sind die Symptome und der Blickwinkel der betreuenden Ärzt:innen.
Keypoints
-
Harnsteine bei Kindern sind selten.
-
Ultraschall reicht für die Bildgebung. Der Reflex „Stein = Stein-CT“ sollte unterbleiben.
-
Basis der metabolischen Abklärung ist die Steinanalyse, Harnsäure ist seltener, Cystin häufiger als bei Erwachsenen.
-
RIRS ist bei kleinen Kindern durch Gerätedimensionen erschwert und erfordert inklusive Pre-stenting und Stent-Entfernung einen hohen Narkoseaufwand.
-
Metaphylaxe erfolgt qualitativ wie bei Erwachsenen, ist in der Pubertät aber eine besondere Herausforderung.
Seltenheit
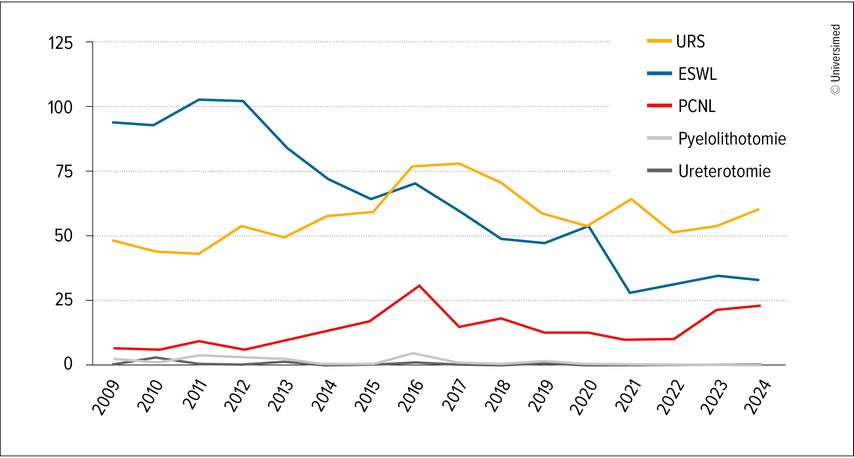
In entwickelten Ländern beträgt die Inzidenz von Harnsteinen bei unter 18-Jährigen etwa 1/10 bis 1/100 derer von Erwachsenen (8–75/100000 vs. 900–2100/100000). Die Häufigkeit nimmt bei Jugendlichen zu, und hier vorwiegend bei Mädchen. Steine vor der Pubertät sind selten.1,2 Die Abbildung 1 zeigt die überschaubare Zahl an therapeutischen Interventionen bei Kindern und Jugendlichen in Österreich von 2009 bis 2024.
Abb. 1: Anzahl der Eingriffe zur Steintherapie bei Personen <19 Jahren in Österreich zwischen 2009 und 2024 (zur Verfügung gestellt von Statistik Austria). Die ESWL geht zurück. PCNL nimmt zu, wobei die starken Schwankungen z.T. Einzelfällen mit großer Steinlast geschuldet sein dürften. Offene Chirurgie spielt auch bei Kindern keine Rolle mehr. (Steinentfernung im Zuge einer Nierenbeckenplastik ist nicht dargestellt)
Probleme der Diagnostik und der Begrifflichkeiten
Je kleiner das Kind, desto unspezifischer sind die Beschwerden: Bauchschmerzen und Unwohlsein – wenn überhaupt. In der sehr langen Liste möglicher Differenzialdiagnosen bei dieser Symptomatik kommt die Urolithiasis meist am Schluss. Oft ist erst ein (symptomatischer) Harnwegsinfekt Anlass für eine Ultraschalluntersuchung des Urogenitaltrakts. Allerdings sind Pädiater:innen aufgrund der Seltenheit nicht immer mit dem Ultraschallbild von Harnsteinen vertraut. Folglich werden Steine bei Kindern manchmal erst spät entdeckt.
Abb. 2: 3-jähriges Mädchen, Ultraschall der linken Niere mit der – nach unserer Erfahrung vergleichsweise seltenen – Kombination aus Stein (Blockpfeile) mit Schallschatten und Nephrokalzinose (schlanke Pfeile), hier wegen der Hydronephrose gut zu unterscheiden. Klinisch und laborchemisch wurde am Lebensanfang eine infantile Hyperkalziämie mit Hyperkalziurie und erniedrigtem Parathormon diagnostiziert. Die Genetik ergab aber keine dahingehend bekannte Mutation
Zusätzliche Unklarheit stiftet eine begriffliche Problematik: Nephrolithiasis und Nephrokalzinose (Kalkablagerung in den Sammelrohren, sonografisch echoreiche Markpyramiden) klingen nicht nur ähnlich, sondern sehen im Ultraschall auch ähnlich aus (Abb. 2). Und: Die Begrifflichkeiten werden in der Pädiatrie zum Teil zusammengefasst; selbst in der einschlägigen pädiatrischen Literatur. Kinderärzt:innen sind im Zuge der Neonatologie regelmäßig mit der Nephrokalzinose konfrontiert. Diese bildet sich bei Frühgeborenen häufig spontan zurück (wie auch die weiter unten genannte renale Säuglings-Mikrolithiasis). Kinderärztliche „awareness“ für das Steinleiden ist daher von abwartender Haltung beeinflusst. Intraluminale Steine erfordern aber aktive Behandlung.
Steinzusammensetzung
Ähnlich wie bei Erwachsenen dominieren Kalziumoxalat-Steine. Infektsteine treten etwas häufiger als bei Erwachsenen auf. Die Zystinurie ist zwar nicht häufiger, aber sie manifestiert sich früh, erzeugt große Steinlast und viele Rezidive, sodass wir Kinder mit einer Zystinurie vergleichsweise oft sehen. Harnsäuresteine sind bei Kindern selten und treten meist im Rahmen systemischer Stoffwechselerkrankungen auf. Davon abzugrenzen ist das sogenannte „Ziegelmehl“ in der ersten Lebenswoche (bei Frühgeborenen bis 2 Wochen). Hier kommt es als Folge der Umstellung vom fetalen auf den postnatalen Stoffwechsel zu einem erhöhten Zellumsatz und einer gesteigerten Harnsäureausscheidung, die als rote Flecken in der Windel auffallen können (das sogenannte Ziegelmehl) oder es wird sonografisch als Steinsand in der Niere sichtbar.
Nach dem ersten Lebensmonat diagnostizierter Steinsand – sogenannte renale Säuglings-Mikrolithiasis – ist aber nicht mehr mit Harnsäure assoziiert. Zwar geht auch dieser Sand bei > 80 % spontan ab, führt aber manchmal zu einer relevanten Steinbildung, sodass eine Beobachtung und metabolische Abklärung sinnvoll sind.3
Patient:innen, Metabolik, Anatomie
Wir gehen davon aus, dass praktisch alle Kinder mit Steinen Faktoren mitbringen, die deren Entstehung begünstigen, auch wenn man sie aktuell noch nicht immer nachweisen kann. In unserer Auswertung von 79 Kindern mit Steinen fanden wir beim Großteil metabolische, anatomische oder syndromale Anomalien.4 Eine pathogenetische Rolle für die Steinbildung spielen neben einschlägigen metabolischen Abweichungen von Kalzium, Oxalat, Citrat und Zystin u.a. extreme Frühgeburt, Immobilisierung, Kurzdarm- und Malabsorptionssyndrome, neurogene Blase, intestinale Blasenaugmentation, Subpelvinstenose oder einfach ein stark abgewinkelter Kelch.
Bei Steinen und Subpelvinstenose stellt sich die Frage, ob die vielzitierte Stase Ursache der Steinbildung ist oder koinzidente metabolische Anomalien; denn gelegentlich treten auch nach erfolgreicher Nierenbeckenplastik wieder Steine auf.5 Eine metabolische Diagnostik ist also auch bei koinzidenter anatomischer Anomalie indiziert. Der vesikoureterale Reflux (VUR) spielt jedenfalls keine größere Rolle.4
Harnwegsinfekte
Harnwegsinfekte können Steine verursachen, wenn die zugrunde liegenden Bakterien Urease produzieren, die Harnstoff in Ammonium und Kohlendioxid hydrolysiert und den Harn-pH anhebt. Basischer pH begünstigt die Bildung der sogenannten Infektsteine Struvit (Magnesium-Ammonium-Phosphat) und Apatit (Kalzium-Phosphat). Nicht-Infektsteine können – auch ohne VUR – sekundär besiedelt werden, symptomatische und fieberhafte Harnwegsinfekte verursachen und Infektsteine anlagern. In einer Studie entwickelten 30% der Kinder mit Steinen de novo Harnwegsinfekte, ohne VUR.6
Metabolische Abklärung, Rolle der Genetik
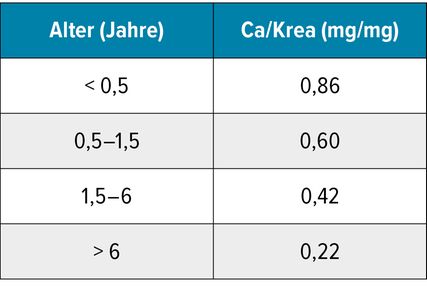
Tab. 1: Der Kalzium/Kreatinin-Quotient (Ca/Krea) im Spontanharn ist altersabhängig; höhere Werte sind bei kleineren Kindern physiologisch
Basis für die Abklärung ist eine Steinanalyse. Der wesentliche Unterschied zu Erwachsenen ist, dass beim Kind bereits beim Erstereignis eine metabolische Abklärung erfolgen muss – dies gilt auch für adoleszente Patient:innen, obwohl sich die ätiologischen Faktoren hier denen von erwachsenen Patient:innen annähern. Im Idealfall kümmert sich um das Weitere die passionierte pädiatrische Nephrologie. Harnmetabolite (Kalzium, Oxalat, Citrat, Magnesium, Harnsäure und Zystin) werden (bei Steinfreiheit) der Einfachheit halber bei Kleinkindern im Spontanharn bestimmt und als Quotienten des Kreatinins im Harn ausgedrückt. Wichtig: altersabhängige Normwerte; beispielsweise haben kleinere Kinder physiologisch höhere Kalzium-Kreatinin-Quotienten (Tab. 1). Früher wurden pathologische Ergebnisse zum Teil wiederholt, bis sie normwertig waren. Das war wohl einerseits den wechselnden Befunden, andererseits der therapeutischen Machtlosigkeit geschuldet. Heute sehen wir es eher umgekehrt und wiederholen normwertige Ergebnisse, um Pathologien aufzudecken.
Ursächliche Erkrankungen können wir außerdem mittels Genetik präzisieren sofern das spezifische Problem des Individuums schon als Erkrankung bekannt ist. Wir finden aber auch bei massiv betroffenen Kindern immer wieder eine unauffällige Genetik (Abb. 2). Entsprechend ist das Panel bekannter Gene, die mit Harnsteinen und/oder Nephrokalzinose assoziiert sind, in ständigem Wandel begriffen und aktualisiert am besten online erhältlich (z.B. www.genetik.bioscientia.de/methoden/gen-panels/gen-panels-nieren/nephrokalzinose-und-nephrolithiasis-1/ ).
Obwohl die Ursachen für Nephrolithiasis und Nephrokalzinose ähnlich sind, haben die meisten Kinder nur eines davon.7 Unsere aktuelle Indikation für genetische Untersuchung: alle Kinder unter 10 Jahren oder Steinrezidive.
Bildgebende Diagnostik
Bildgebende Diagnostik bedeutet bei Kindern: Ultraschall – eigentlich sollte man gar nicht mehr sagen. Wir sehen aber immer wieder Kinder, bei denen bereits Computertomografie (CT), Magnetresonanztomografie (MRT), Miktionszystourethrografie (MCU) und Isotopenuntersuchung durchgeführt wurden, obwohl KEINE dieser Untersuchungen wirklich notwendig ist.
Der bei Erwachsenen übliche Reflex Stein → Nativ-CT muss wegen der hohen Strahlensensitivität von Kindern jedenfalls unterbleiben.8 Grunderkrankungen und Steinrezidive können die kumulative Strahlendosis schnell in die Höhe treiben. Schließlich hat man intraoperativ auch kein CT. Da ist es gut, wenn man mit dem Schall vertraut ist und die letzten Steinbrösel in versteckten Kelchen sonografisch findet.
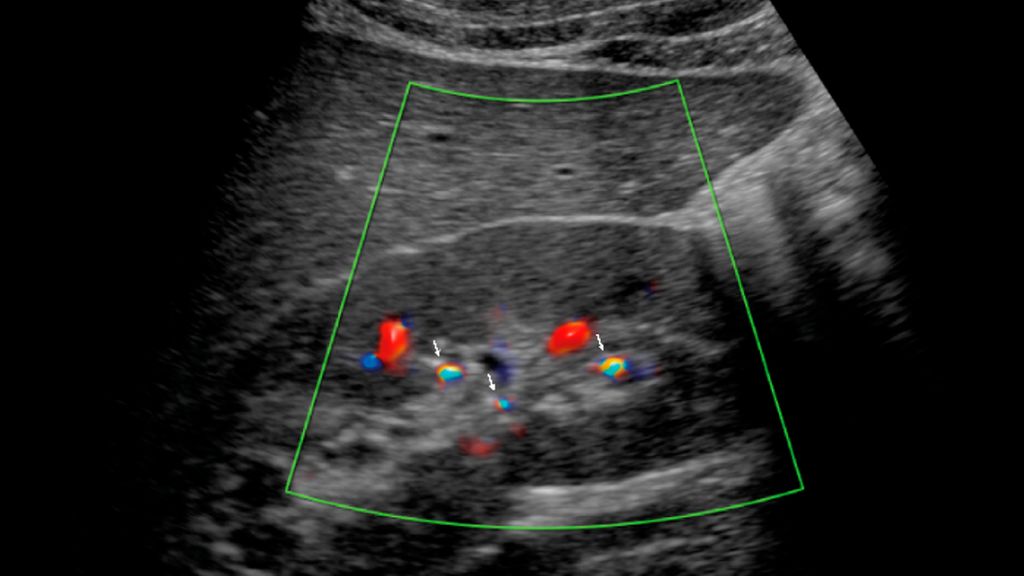
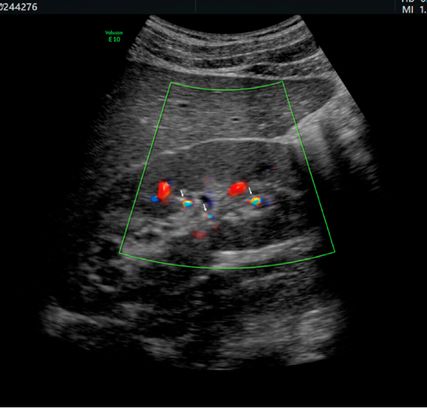
Abb. 3: Rechte Niere eines 16-Jährigen mit Zystinurie. Nach flexiURS am Vortag sieht man kleinste Residualkonkremente nur mithilfe des bunten Twinkling-Artefakts im Doppler. Tricks für gutes Twinkling: niederfrequenter Schallkopf, niedrige Dopplerfrequenz. Und: PRF (Puls-Repetitions-Frequenz) hochdrehen, um das bunte „aliasing“ der Blutgefäße zu beseitigen
Das Gute ist: Ultraschall ist bei Kindern sehr aussagekräftig. Und die Nutzung des Twinkling-Artefakts im Doppler ermöglicht auch die Detektion kleinster Körnchen (Abb. 3). Je kleiner und schlanker das Kind und je hartnäckiger der Untersucher, desto besser lässt sich auch ein Harnleiterstein darstellen. Die Beurteilung der Röntgendichte ist nicht so wichtig, denn – nicht schattengebende – Harnsäuresteine kommen bei Kindern praktisch nicht vor und folglich gibt es die Option der Litholyse nicht. Ob eine Stoßwellentherapie (ESWL) aussichtsreich ist, entscheidet sich nicht anhand der Houndsfield-Units (HU) im CT,sondern anhand der Steinlast im Ultraschall sowie des Zystin/Krea-Quotienten im Harn (Zystinsteine lassen sich trotz niedriger HU schlecht(-er) desintegrieren).9
Die MRT ist für die Steindiagnostik ungeeignet, der Stein gibt kein aktives Signal, er kommt bestenfalls als Kontrastmittelaussparung zur Ansicht.
Eine MCU bringt für die Steintherapie nichts und pathogenetisch steht der Reflux nicht im Vordergrund.4
Eine Isotopenuntersuchung der Nieren ist nur relevant, wenn es um die Entscheidung zwischen Steintherapie oder Nephrektomie geht bzw. wenn multiple Eingriffe stattfinden.
Steintherapie
Harnröhrensteine
Diese kommen selten und wegen der engkalibrigen Harnröhre praktisch nur bei kleinen Buben vor. Primär muss man bei einer Harnverhaltung daran denken! Die Entfernung ist mit einem pädiatrischen Zystoskop in Narkose nicht besonders problematisch.
Blasensteine
Sind ebenso selten (ca. 1–3 Patient:innen in Linz pro Jahr, u.a. nach intestinaler Blasenaugmentation). Man kann sie je nach Größe transurethral lithotripsieren bzw. bergen. In Einzelfällen ist eine Sectio alta eine gute Option, z.B. bei sehr kleinen Buben mit großem Stein oder nach Blasenhalsverschluss.
Harnleitersteine
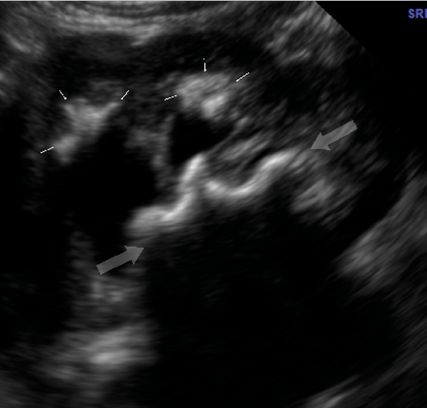
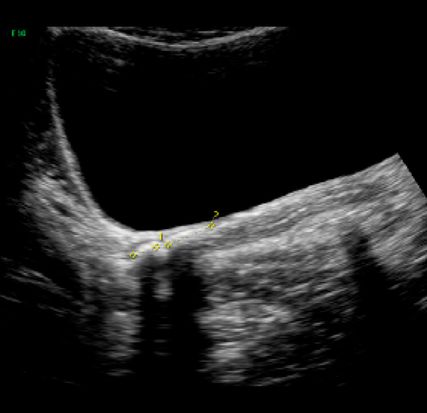
Abb. 4: Verkalkte Deflux®-Depots. Ein häufiges Bild einige Jahre nach Ostium-Unterspritzung, sonografisch von einem Stein nicht zu unterscheiden. Die Anamnese führt zur Diagnose. In Einzelfällen mit gleichzeitig erweitertem Harnleiter ist eine ureteroskopische Klärung notwendig. Denn ein Deflux-Depot kann in Einzelfällen auch nach Jahren obstruktiv werden
Hier ist die Vorgangsweise wie bei Erwachsenen: Spontanabgang abwarten. Bewegung, NSAR, Alphablocker (Silodosin 1 x 4mg ab 4 Jahren bzw. 20kg, „off-label“, aber erste Wahl, Tamsulosin 0,4mg ab einem Alter von 4 Jahren).10 Wenn der Stein größer als ca. 10mm ist, therapieresistente Schmerzen verursacht oder nicht spontan abgeht: Double-J und/oder URS (Ch 4,5–6 Instrument). Wichtige Differenzialdiagnose: verkalkte Deflux-Depots (Abb. 4).
Nierensteine
Bei Kindern ist für praktisch jede Intervention eine Narkose nötig. Erleichterung bringt uns neuerdings die Lachgassedierung, die wir zumindest für die Entfernung von Magnet-Double-Js nutzen können. Die Therapieverfahren müssen sich jedenfalls auch in Narkoseaufwand und kumulativer Aufenthaltsdauer messen. ESWL verwenden wir daher vorzugsweise für singuläre Steine bis 10mm, weil dann schon eine Sitzung eine hohe Erfolgsrate bringt. Die anatomischen Dimensionen kleiner Kinder schränken die Verwendung flexibler Ureteroskope ein, weil der große Beugeradius der Instrumentenspitze untere Kelche zumeist nicht erreichen lässt.
Andererseits hat die Evolution flexibler Access-Sheaths mit Absaugfunktion bei Jugendlichen die Evakuierung der Desintegrate revolutioniert – dies unterscheidet sich nicht von der Vorgangsweise bei Erwachsenen.
Demgegenüber kann man bei der miniPCNL (PCNL = perkutane Nephrolithotomie) von einem einzelnen Zugang – in Bauchlage über einen mittleren/unteren Kelch – die meisten anderen Kelche erreichen; dank Flexibilität des kindlichen Organismus und oberflächlicher Lage der Niere.11 Der Charrière (Ch) 12 schmale Schaft-Außendurchmesser ermöglicht den Eingriff auch bei sehr kleinen Kindern unter 10kg. Auch hier haben dünne hydrophile Einweg-Access-Sheaths den Vorteil der Absaugfunktion.11 Zusätzlich ist aufgrund der (Spitzen-)Form eine One-Step-Bougierung des Instrumentenkanal mitunter möglich. Vorausgesetzt man hat den Mut, auf einen Sicherungsdraht zu verzichten. Schließlich kann man die Access-Sheaths mit pädiatrischen Zystoskopen nutzen und hat dadurch ein größeres Armamentarium zur Verfügung.
Metaphylaxe, Pubertät
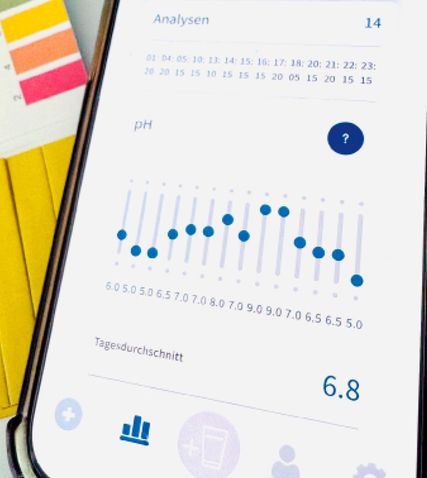
Abb. 5: Die Gratis-Smartphone-App „Uroli“ funktioniert ohne individuelle Registrierung. Der Harn-pH kann mit kostengünstigen Universal- Lackmuspapier-Teststreifen gemessen und in der App durch Antippen der entsprechenden Farbe dokumentiert werden. Zielbereiche können individuell festgelegt und die Messwerte übersichtlich dargestellt werden, auch für die Trinkmenge. Rot eingekreist ist ein ehrgeiziges Harn-pH-Tagesprofil, das in Wirklichkeit nur bei sehr großer Trinkmenge oder Pollakisurie erreicht werden könnte
Die Metaphylaxe richtet sich nach der Grunderkrankung, sie unterscheidet sich darin nicht vom Erwachsenen. Basis ist eine hohe Trinkmenge. Weil die altersgemäßen Richtwerte nicht praxistauglich sind, empfehlen wir für Kinder unter 10 Jahren >1,5l, für ältere so bald wie möglich das Erreichen von >3l pro Tag. Wichtig ist die regelmäßige Verteilung der Flüssigkeitszufuhr über 24 Stunden, also auch nachts. Allerdings bedeutet die Pubertät dabei oftmals das Ende der Metaphylaxe oder zumindest eine Pause, denn einen jugendlichen Patienten für das Fortführen der Prophylaxe zu gewinnen, ist der eigentliche Erfolg in der kinderurologischen/-nephrologischen Lithologie. Beispielsweise kann man versuchen, das Interesse an der Metaphylaxe mithilfe von Smartphone-Apps zu „boostern“ (Abb. 5).
Rezidivrate und Follow-up
Kinder haben mehr Lebensjahre vor sich, daher ist mit einer höheren Zahl an Rezidiven zu rechnen als bei älteren Menschen. Die Rezidivrate an sich ist in der Literatur aber nicht höher und liegt bei ca. 50% innerhalb der ersten 5 Jahre nach der Erstmanifestation. Sie hängt vor allem von metabolischen (und anatomischen) Risikofaktoren ab und von deren Korrektur. Bei Infektsteinen bedeutet das Antibiose bis zum Abgang des letzten Sandkorns. Wir bestellen die Kinder alle 3–12 Monate zum Ultraschall ein, abhängig von der Grunderkrankung und unserer individuellen Erfahrung mit der Familie.
Literatur:
1 Hernandez JD et al.: Current trends, evaluation, and management of pediatric nephrolithiasis. JAMA Pediatr 2015; 169(10): 964-70 2 Hu J et al.: Global, regional, and national epidemiology of pediatric urolithiasis (1990-2021) and 2040 forecast. J Urol 2025; 214(4): 435-45 3 Baştuğ F et al.: Comparison of infants and children with urolithiasis: a large case series. Urolithiasis 2022; 50(4): 411-21 4 Berger C, Haid B: Association of vesicoureteric reflux and urolithiasis: Single center experience in pediatric inpatients and review of the literature. J Pediatr Surg 2025; 60(9): 162406 5 Stasinou T et al.: Forming a stone in pelviureteric junction obstruction: cause or effect? Int Braz J Urol 2017; 43(1): 13-9 6 Cetin N et al.: Risk factors for development of urinary tract infection in children with nephrolithiasis. J Paediatr Child Health 2020; 56(1): 76-80 7 Habbig S et al.: Nephrocalcinosis and urolithiasis in children. Kidney Int 2011; 80(12): 1278-91 8 EAU Guidelines (2024) Edn. presented at the EAU Annual Congress Paris 2024. ISBN 978-94-92671-23-3. In: Eur Assoc Urol 9 Akinci A et al.: Predicting ESWL success by determination of Hounsfield unit on non-contrast CT is clinically irrelevant in children. Urolithiasis 2022; 50(2): 223-8 10 Sun K et al.: Meta-analysis of the efficacy and adverse drug reactions of adrenergic alpha-antagonists in treating children with ureteral calculi. Front Pediatr 2023; 11: 1098002 11 Berger C: Mini-PCNL als Erstlinientherapie. NÖGU 2024; 1: 15-9al
Das könnte Sie auch interessieren:
Erstes „Da Vinci Single Port“-OP-System in Österreich
Seit März 2025 werden an der Klinik Oberwart robotisch assistierte Eingriffe mit dem „Da Vinci Single Port“(SP)-Operationssystem durchgeführt. Prim. Dr. Gottfried Pfleger berichtet über ...
Heutiger Stellenwert der ESWL: Renaissance in Sicht?
Die ESWL (extrakorporale Stoßwellenlithotrypsie) ist eine Technik zur urologischen Steintherapie, die in den 80er-Jahren des vorigen Jahrhunderts in den klinischen Alltag Einzug gehalten ...
GLP-1-Therapien: Auswirkungen unter der Gürtellinie?
GLP-1-Rezeptoragonisten wie Semaglutid werden häufig zur Gewichtsreduktion eingesetzt. Mit der stark steigenden Anwendung rücken nun auch bislang wenig untersuchte Auswirkungen auf ...
.jpg)

