Indikationsstellung und OP-Strategie bei Verletzungen der oberen HWS
Autor:innen:
Dr. Maria Babarro-Gonzalez
Prim. Univ.-Prof. Dr. Mehdi Mousavi
Abteilung für Orthopädie und Traumatologie, Klinik Donaustadt Wien
Korrespondenz:
Die obere Halswirbelsäule (C0–C2) ist besonders verletzungsanfällig und bei Hochrasanztraumata häufig betroffen. Das Spektrum reicht von stabilen Frakturen bis zu hochinstabilen Dissoziationen mit erheblichem Risiko für neurologische Schäden. Eine exakte Diagnostik ist grundlegend für die Wahl der optimalen Therapie.
Keypoints
-
C0–C2-Verletzungen: ca. 2–3% aller Traumata/Wirbelsäulenverletzungen.
-
Therapieziel: Stabilisierung, Vermeidung neurologischer Schäden, Schmerzkontrolle.
-
Entscheidung gemäß Verletzungstyp, Instabilität, neurologischem Status, Alter/Komorbiditäten.
Die obere Halswirbelsäule (C0–C2) bildet aufgrund ihrer anatomischen und funktionellen Besonderheiten eine hochspezialisierte und einzigartige Einheit, in der der Atlas als zentrales Verbindungselement zwischen Okziput und der Halswirbelsäule wirkt. Das Segment C0–1 wird überwiegend durch knöcherne Strukturen determiniert und trägt etwa 25% zum Flexions-Extensions-Umfang der Halswirbelsäule bei, während das Segment C1–2 vorwiegend ligamentär stabilisiert ist und rund 50% der axialen Rotation ermöglicht.1 Verletzungen des kraniozervikalen Übergangs werden hauptsächlich durch Hochrasanztraumata wie Verkehrsunfälle, Stürze aus mehreren Metern Höhe oder sportassoziierte Verletzungen verursacht und können in Form zahlreicher Frakturen und/oder ligamentärer Läsionen auftreten, die nicht nur Instabilität in der Region hervorrufen, sondern auch zu Verletzungen des Rückenmarks sowie der Arteria vertebralis führen können. Die möglichen Verletzungen im Bereich des kraniozervikalen Übergangs lassen sich – von proximal nach distal – in fünf Hauptgruppen unterteilen: Frakturen der Okzipitalkondylen, atlantookzipitale Dissoziationen (AOD), Frakturen des Atlas, Densfrakturen sowie Verletzungen im Bereich von C2/3.
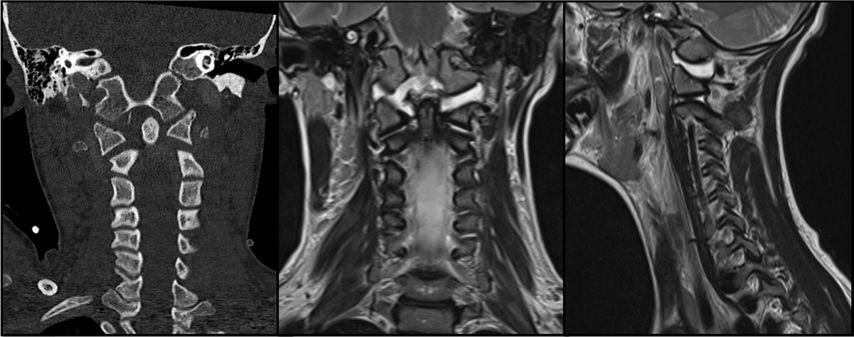
Abb. 1: CT und MRT eines pädiatrischen Patienten mit einer Typ-I-AOD und atlantoaxialer Dislokation nach Verkehrsunfall
Typische Begleitverletzungen umfassen traumatische intrazerebrale Blutungen, Läsionen des Hirnstamms und der Hirnnerven sowie Frakturen der unteren Segmente der Wirbelsäule. Diese zusätzlichen Verletzungen erhöhen die Komplexität der Behandlung von Läsionen der oberen Halswirbelsäule erheblich. Bei polytraumatisierten Patient:innen, die ein Hochrasanztrauma erlitten haben, muss stets eine Verletzung der oberen Halswirbelsäule in Erwägung gezogen und durch eine Traumaspiral-CT abgeklärt werden. Liegen Frakturen im Bereich des kraniozervikalen Übergangs vor, ist zusätzlich die Durchführung einer CT-Angiografie (CTA) indiziert, um potenzielle Verletzungen der Arteria vertebralis auszuschließen. Eine MRT sollte immer durchgeführt werden, wenn eine Diskrepanz zwischen der festgestellten Fraktur und den neurologischen Symptomen des Patienten besteht. Darüber hinaus wird die MRT bei intubierten Patient:innen sowie im Rahmen der Operationsplanung ebenso immer empfohlen, wenn ausreichend Zeit für eine weiterführende Diagnostik zur Verfügung steht. Die dynamische radiologische Untersuchung in einem kontrollierten Setting kann bei der Diagnostik grenzwertiger Fälle von kraniozervikalen Verletzungen hilfreich sein, insbesondere wenn die bisherigen Schichtbildgebungen keine eindeutigen Ergebnisse geliefert haben. Sie sollte jedoch nicht als routinemäßiges Verfahren angewendet werden.2
Frakturen des Condylus occipitalis (OCF)
Die Inzidenz von Frakturen der Okzipitalkondylen nach einem stumpfen Trauma wird mit etwa 1–3% angegeben.3 Die Mehrheit solcher Verletzungen (über 90%) tritt einseitig auf. Ursprünglich wurden OCF nach Anderson und Montesano klassifiziert. Heutzutage ermöglicht die Müller-Klassifikation4 eine einfachere und standardisierte Einteilung dieser Verletzungen. Dabei unterscheidet man drei Typen von OCF. Typ 1 umfasst unilaterale Frakturen, Typ 2 bilaterale Frakturen und Typ 3 Kondylenfrakturen, die ein- oder beidseitig mit einer begleitenden atlantookzipitalen Dissoziation einhergehen. Typ 1 und 2 gelten als stabile Verletzungen und können konservativ behandelt werden. Typ 3 hingegen umfasst instabile Frakturen, die chirurgisch durch eine dorsale okzipitozervikale Fusion stabilisiert werden müssen.
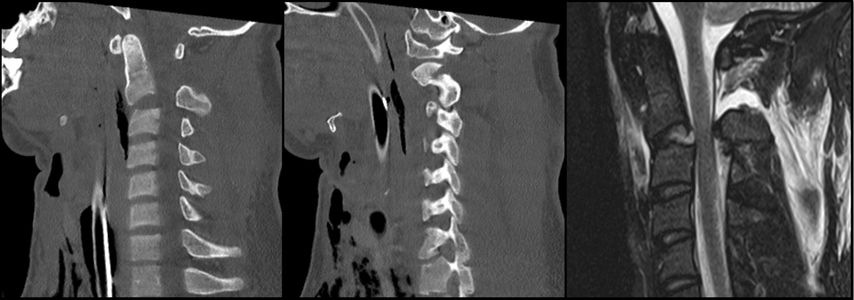
Abb. 2: CT, MRT und Versorgungsstrategie bei einer stark dislozierten Densfraktur Typ IIb mit begleitender Atlasbogenfraktur bei einer geriatrischen Patientin
Atlantookzipitale Dissoziationen (AOD)
AOD stellt die schwerste Verletzungsform im kraniozervikalen Bereich dar und ist für etwa 6–10% aller tödlichen Verletzungen der Halswirbelsäule verantwortlich. Sie tritt in über 30% der tödlichen Fälle nach Verkehrsunfällen auf und zeichnet sich durch eine hohe Letalität aus.5 Der häufigste Verletzungsmechanismus bei der kraniozervikalen Dislokation ist eine Hyperextension infolge stumpfer Gewalteinwirkung. Dabei kommt es häufig zum Riss der Membrana tectoria. Aufgrund des disproportionalen Verhältnisses zwischen Kopf und Körper sind pädiatrische Patient:innen bei Verkehrsunfällen mit hoher Geschwindigkeit besonders gefährdet. Atlantookzipitale Dissoziationen werden traditionell nach der Klassifikation von Traynelis et al.6 in drei Typen eingeteilt: Typ I beschreibt eine anteriore Verschiebung des Okziputs relativ zum Atlas, Typ II eine longitudinale Dislokation und Typ III eine posteriore Verschiebung des Okziputs gegenüber dem Atlas. Die aktuelle Harborview-Klassifikation erlaubt im Vergleich zum oberen Klassifikationssystem eine detailliertere Bewertung der Operationsindikation, da sie auf MRT-Befunden basiert und insbesondere den Grad der Dislokation berücksichtigt. Sie unterscheidet drei Verletzungstypen; TypI stellt eine stabile Verletzung dar, bei der häufig lediglich eine unilaterale Schädigung der kraniozervikalen Bänder vorliegt. In diesen Fällen ist eine konservative Behandlung in der Regel erfolgreich. Ab Typ II wird eine dorsale okzipitozervikale Fusion unter Verwendung von Plattensystemen empfohlen.
Atlasfrakturen
Atlasfrakturen entstehen durch axial einwirkende Kraft auf den Atlasbogen und machen 2 bis 13% aller zervikalen Verletzungen sowie 1 bis 3% aller Wirbelsäulenfrakturen aus. Besonders bei geriatrischen Patient:innen treten sie häufig in Kombination mit Odontoidfrakturen auf. Die mögliche begleitende traumatische Ruptur des Ligamentum transversum atlantis (TAL) ist von entscheidender Bedeutung, da die Stabilität bei isolierten Atlasfrakturen maßgeblich von der Integrität dieses Bandes abhängt. Der Verdacht auf eine Ruptur kann in der konventionellen transoralen Densaufnahme suszipiert werden, wenn die Massae laterales eine Verschiebung gegenüber der Axis aufweisen. Eine Verschiebung um mehr als 7mm in den koronalen CT-Aufnahmen gilt als Hinweis auf eine Ruptur des TAL. Dieses Kriterium wird auch als Spencer-Regel bezeichnet.7,8 Mit der MRT kann die Verletzung des Ligamentums nachgewiesen werden. Atlasfrakturen wurden bereits 1919 von Jefferson beschrieben und 1976 von Gehweiler vollständig klassifiziert. Typ I umfasst isolierte Frakturen des vorderen Atlasbogens, die als stabil gelten und meist konservativ mit einer weichen Schanzkrawatte behandelt werden können. Typ II beschreibt Frakturen des hinteren Atlasbogens, die ebenfalls als stabil gelten, sofern keine Dislokation des Frakturfragments vorliegt, und ebenso konservativ behandelt werden können. Frakturen, die sowohl den vorderen als auch den hinteren Atlasbogen betreffen, werden als Typ III oder Jefferson-Fraktur bezeichnet. Diese werden weiter in Gehweiler IIIa mit intaktem Ligamentum transversum atlantis und als stabil eingestuft sowie in Gehweiler IIIb mit rupturiertem TAL und als instabil klassifiziert. Bei Letzterem ist die dorsale Stabilisierung von C1/C2, beispielsweise transartikulär nach Magerl oder mittels Verschraubung nach Harms, die Therapiemethode der Wahl. Verletzungen des TAL können mittels der Dickman-Klassifikation weiter unterteilt werden, wofür eine MRT-Untersuchung erforderlich ist. Typ IV umfasst isolierte Frakturen der Massa lateralis, bei denen eine Operation nur selten notwendig ist, außer bei Gelenksflächenzertrümmerung. Typ V beschreibt Frakturen des Processus transversus atlantis, die zwar als stabil gelten, bei denen jedoch stets eine Verletzung der Arteria vertebralis ausgeschlossen werden muss. Schwere Komplikationen sind bei Atlasfrakturen selten, neurologische Ausfälle treten nur gelegentlich auf. Die externe Immobilisierung isolierter Atlasfrakturen führt in der Regel zu guten radiologischen Ergebnissen. Pseudoarthrosen oder Instabilitäten treten selten auf, dennoch berichten viele Patient:innen weiterhin über anhaltende Nackenschmerzen.9
Densfrakturen
Etwa 20% aller Wirbelkörperfrakturen im zervikalen Bereich sind Densfrakturen, die typischerweise eine bimodale Altersverteilung aufweisen: Ein kleiner Teil betrifft jüngere, sportlich aktive Männer – die Mehrheit der Betroffenen sind jedoch Frauen über 65 Jahre, welche auf Bodenniveau stürzen.10 Die Mortalität dieser Verletzungen kann mit jener von Schenkelhalsfrakturen im geriatrischen Kollektiv verglichen werden und beträgt rund 14% nach 30 Tagen sowie 44% nach zwei Jahren.11 Eine bestehende Arthrose des atlantoaxialen Gelenks, degenerative subchondrale zystische Veränderungen des Dens sowie eine verminderte Beweglichkeit der subaxialen Wirbelsäule bei geriatrischen Patient:innen erhöhen die mechanische Belastung auf die oberen Segmente der Halswirbelsäule.12 Dies begünstigt an der biomechanischen Schwachstelle – der Densbasis – das Auftreten einer Fraktur.10 Die Klassifikation nach Anderson und D’Alonzo, modifiziert durch Grauer, hat sich aufgrund ihrer prognostischen und therapeutischen Relevanz als Standard für die Einteilung der Densfrakturen etabliert.13,14 Typ I ist eine Abrissfraktur der Ligamenta alaria an der Densspitze, gilt als stabil und wird in der Regel konservativ behandelt. Typ II betrifft den Übergangsbereich des Dens zum Corpus und ist mit Abstand die häufigste Densfraktur, welche als potenziell instabil gilt. Grauer unterscheidet innerhalb der Typ-II-Frakturen die Subtypen IIa (transversaler Frakturverlauf), IIb (Frakturverlauf von anterosuperior nach posteroinferior) und IIc (von anteroinferior nach posterosuperior). Typ III sind Frakturen des Corpus der Axis, welche in der Regel konservativ behandelt werden können. Die Behandlung der Typ-II-Densfraktur bei älteren Patient:innen wird nach wie vor kontrovers diskutiert. Während einige Studien eine operative Versorgung zur Verbesserung der Fusionsrate sowie der Lebensqualität empfehlen, weisen andere darauf hin, dass auch eine konservative Therapie bei geriatrischen Patient:innen ein zufriedenstellendes funktionelles Ergebnis und eine geringe Komplikationsrate ermöglichen kann.11 Die Operationsindikation ergibt sich bei nachgewiesener Instabilität oder bei neurologischer Verschlechterung, etwa infolge einer Myelopathie. Zu berücksichtigen ist, dass bei konservativer Behandlung das Risiko einer Pseudarthrose mit daraus resultierenden chronischen Beschwerden sowie einer möglichen progredienten neurologischen Verschlechterung besonders bei aktiven älteren Patient:innen erhöht ist. Die Blutversorgung des Dens erfolgt überwiegend durch ein Gefäßnetz aus aufsteigenden Ästen der A. vertebralis, das an der Spitze des Dens eine Anastomose und an der Basis einen Gefäßplexus bildet. Diese Gefäßversorgung wird bei Typ-II-Frakturen häufig unterbrochen, was die Knochenheilung negativ beeinflusst.15 Für die Beurteilung der Instabilität gelten folgende Kriterien: eine Dislokation von mehr als 5mm, ein Frakturspalt von über 2mm oder ein kyphotischer Winkel von mehr als 11°.10 Frische IIa- und IIb-Densfrakturen eignen sich für eine ventrale Schraubenosteosynthese. Die dorsale Fusion wird hingegen für IIc-Frakturen, Trümmerbrüche des Dens, stark dislozierte Frakturen sowie bei bereits bestehender Pseudoarthrose bevorzugt.15 Der Halo-Fixateur wird bei geriatrischen Patient:innen heute nicht mehr empfohlen,5,10,11,15 da die Komplikationsrate mit über 30% sehr hoch ist. Häufige Komplikationen umfassen Aspirationspneumonien, Infektionen der Pin-Stellen sowie Druckstellen, Schluckbeschwerden und eine insgesamt erhöhte Mortalität.
Hangman-Fraktur – traumatische Spondylolyse C2/3
Hangman-Frakturen werden als bilaterale Frakturen der Pars interarticularis von C2 mit konsekutiver vorderer Subluxation von C2/3 definiert und entstehen typischerweise durch Hyperextension kombiniert mit Distraktion oder Kompression. Sie machen etwa 15 bis 20% aller zervikalen Frakturen aus. Die primäre Klassifikation nach Effendi wurde 1985 durch Levine und Edwards modifiziert und stellt bis heute den Standard dar. Typ-I-Verletzungen weisen eine Dislokation von weniger als 3mm auf, die Bandscheibe C2/3 ist intakt und die Behandlung erfolgt konservativ. Typ-II-Frakturen sind durch eine Dislokation von mehr als 3mm und Schädigung der Bandscheibe, bei meist erhaltenem Längsband, gekennzeichnet – auch hier ist zunächst die konservative Therapie nach kontrollierter Reposition und Anlage einer harten Orthese indiziert. Führt die Reposition nicht zum gewünschten Erfolg, ist eine dorsale Verschraubung nach Judet oder transpedikulär nach Roy-Camille angezeigt.16 Typ-IIa-Frakturen weisen eine deutliche Angulation bei geringerer Dislokation, verletzter Bandscheibe und erhaltenem Längsband auf und gelten als instabil; sie können ventral (ACDF und Verplattung) oder dorsal fusioniert werden. Typ-III-Verletzungen zeigen eine starke Dislokation und Kyphosierung sowie eine Schädigung von Bandscheibe und Längsband und sind als hochinstabil zu klassifizieren. Sie können ventral versorgt werden; bei zusätzlicher Facettengelenksluxation ist jedoch die dorsale Fusion das bevorzugte Verfahren. Eine traumatische Bandscheibenluxation in den Spinalkanal sollte stets mittels MRT abgeklärt werden, da bei der Reposition das Myelom gefährdet werden kann. In solchen Fällen ist primär eine ventrale Diskektomie indiziert.5
Verletzungen der oberen Halswirbelsäule umfassen eine Vielzahl knöcherner und ligamentärer Läsionen, die häufig mit zusätzlichen Wirbelfrakturen oder intrakraniellen Blutungen einhergehen können. Die obere Halswirbelsäule ist eine hochspezialisierte, jedoch verletzungsanfällige Region, deren Verletzungen bei Hochrasanztraumata stets bedacht und frühzeitig diagnostiziert werden müssen. Eine sorgfältige Evaluation mittels CT und MRT ist entscheidend für die korrekte Klassifikation dieser Verletzungen. Durch die Anwendung etablierter Klassifikationen kann die optimale therapeutische Strategie gewählt werden. Die Behandlungsspektren reichen von konservativer Immobilisation bis zu komplexen dorsalen oder ventralen Fusionsverfahren. Ziele sind stets eine stabile knöcherne Heilung, das Vermeiden neurologischer Komplikationen sowie der bestmögliche Erhalt der funktionellen Beweglichkeit der Patient:innen.
Literatur:
1 Menezes AH, Traynelis VC: Anatomy and biomechanics of normal craniovertebral junction (a) and biomechanics of stabilization (b). Childs Nerv Syst 2008; 24(10): 1091-100 2 Bransford RJ et al.: Upper cervical spine trauma. J Am Acad Orthop Surg 2014; 22(11): 718-29 3 Maserati MB et al.: Occipital condyle fractures: clinical decision rule and surgical management. J Neurosurg Spine 2009; 11(4): 388-95 4 Mueller FJ et al.: Occipital condyle fractures. Prospective follow-up of 31 cases within 5 years at a level 1 trauma centre. Eur Spine J 2012; 21(2): 289-945 Alves OL et al.: Upper cervical spine trauma: WFNS spine committee recommendations. Neurospine 2020; 17(4): 723-36 6Traynelis VC et al.: Traumatic atlanto-occipital dislocation. Case report. J Neurosurg 1986; 65(6): 863-70 7 Cloney M et al.: Risk factors for transverse ligament disruption and vertebral artery injury following an atlas fracture. World Neurosurg 2021; 146: e1345-50 8 Spence KFJ et al.: Bursting atlantal fracture associated with rupture of the transverse ligament. J Bone Joint Surg Am 1970; 52(3): 543-9 9 Levine AM, Edwards CC: Fractures of the atlas. J Bone Joint Surg Am 1991; 73(5): 680-91 10 Olinger C, Bransford R: Upper cervical trauma. Orthop Clin North Am 2021; 52(4): 451-79 11 Chapman J et al.: The AOSpine North America Geriatric Odontoid Fracture Mortality Study: a retrospective review of mortality outcomes for operative versus nonoperative treatment of 322 patients with long-term follow-up. Spine 2013; 38(13): 1098-1104 12 Julien TP et al.: Subchondral cysts of the atlantoaxial joint: a risk factor for odontoid fractures in the elderly. Spine J 2009; 9(10): e1-4 13 Anderson LD, D’Alonzo RT: Fractures of the odontoid process of the axis. J Bone Joint Surg Am 1974; 56(8): 1663-74 14 Grauer JN et al.: Proposal of a modified, treatment-oriented classification of odontoid fractures. Spine J 2005; 5(2): 123-9 15 Goz V et al.: Odontoid fractures: a critical analysis review. JBJS Rev 2019; 7(8): e1 16 Kompendium Neuro- und Wirbelsäulenchirurgie. 2012. https://www.isbn.de/buch/9783000343001/kompendium-neuro-und-wirbelsaeulenchirurgie ; zuletzt aufgerufen am 20.9.2025
Das könnte Sie auch interessieren:
Paradigma Anschlusssegmentdegeneration
Operationen an der Lendenwirbelsäule können den Verlauf degenerativer Veränderungen sowohl im Indexsegment als auch in angrenzenden Segmenten beeinflussen. Klassische Vorstellungen von ...
Der Stellenwert der Navigation in der Wirbelsäulenchirurgie
Die spinale Navigation findet zunehmende Verbreitung und ermöglicht teilweise neue Trends und Errungenschaften in der Wirbelsäulen-chirurgie. Dieser Artikel soll daher einen kompakten ...
Neueste Entwicklungen der spinalen Endoskopie
Die endoskopische Wirbelsäulenchirurgie hat sich von einer rein perkutanen Technik zu einer hochpräzisen, technisch ausgereiften Methode entwickelt, die ein weites Spektrum degenerativer ...