Post-Covid-Rehabilitation: die zentrale Rolle der Fatigue
Autoren:
Ferdinand Prüfer, MSc.1
Dr. Ralf Harun Zwick1,2
DDr. Vincent Grote1
1 Ludwig Boltzmann Institute for Rehabilitation Research, Wien
2 Ambulante Rehabilitation Therme Wien Med
Korrespondierender Autor:
Dr. Ralf Harun Zwick
E-Mail: ralf.zwick@lbg.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Sechs Jahre nach dem ersten Ausbruch von SARS-CoV-2 sind die Folgen von Long bzw. Post Covid weiterhin allgegenwärtig. Wir sehen eine große Gruppe meist jüngerer Patient:innen, die trotz guter Trainingsfortschritte keinen entsprechenden Gewinn an gesundheitsbezogener Lebensqualität erzielen. Fatigue limitiert den Zugewinn an Lebensqualität, während die körperliche Leistungsfähigkeit deutlich zulegt.
Keypoints
-
Post-Covid-Reha wirkt: Die multimodale Rehabilitation verbessert die körperliche Leistungsfähigkeit, alltagsrelevante Funktionsfähigkeit sowie Lebensqualität und reduziert Dyspnoe und Fatigue.
-
Fatigue limitiert Lebensqualität: Die Lebensqualität bleibt bei Post Covid oft hinter den körperlichen Gewinnen zurück; anhaltende Fatigue ist der Hauptbremsklotz.
-
Abweichende Verläufe: Patient:innen mit extremer Fatigue verbessern sich zwar in der körperlichen Leistung, zeigen aber keinen Zugewinn an Lebensqualität.
-
„Energy first“: Der therapeutische Fokus muss von der reinen Belastungsprogression hin zur Energiestabilisierung (Pacing, Screening auf PEM und POTS) verschoben werden.
-
Noch viel zu tun: Weitere Forschung ist nötig, um kausal wirksame Therapien zu entwickeln.
Ambulante Reha verbessert körperliche Leistung
In der Therme Wien Med konnten wir gemeinsam mit dem Ludwig Boltzmann Institute for Rehabilitation Research bereits frühzeitig Wirksamkeitsnachweise für die multimodale, ambulante Rehabilitation bei Post Covid erbringen. Die Rehabilitation ist in der Lage, die körperliche Leistungsfähigkeit, die alltagsrelevante Funktionsfähigkeit, Dyspnoe, Fatigue und die Lebensqualität signifikant zu verbessern.1 Es gibt jedoch starke geschlechterspezifische Unterschiede: Frauen sind häufiger und stärker betroffen, kommen mit höherem initialem Symptomload (u.a. stärkere Fatigue, Dyspnoe) und erreichen seltener eine vollständige Remission. Zudem zeigen Frauen trotz vergleichbarer Zuwächse in der körperlichen Leistungsfähigkeit stärkere Restriktionen der Inspirationsmuskelkraft.2 Rund 7% unserer Post-Covid-Reha-Patient:innen weisen zudem einen ME/CFS-Phänotyp auf – überwiegend jüngere Frauen mit persistenter, schwerer Fatigue und abgeschwächten Funktionsgewinnen, die ein grundsätzlich anderes Behandlungstempo und andere Ziele benötigen.3
Im Vergleich zu Rehabilitand:innen kardiovaskulärer, metabolischer, orthopädischer und anderer pneumologischer Indikationen holen Post-Covid-Patient:innen körperlich besonders stark auf, berichten jedoch durchgängig die niedrigste gesundheitsbezogene Lebensqualität – sowohl zu Aufnahme als auch zu Entlassung.4 Während die Leistungsfähigkeit deutlich zunimmt, verbessert sich die Lebensqualität nur begrenzt. Genau diesem Spannungsfeld gehen wir auf den Grund – mit Fokus auf die Rolle der Fatigue.
Körperliche Leistungsfähigkeit vs. Lebensqualität: der Diskrepanz auf der Spur
Die zentrale Versorgungslücke liegt nicht in der physischen Rekonditionierung, sondern in den Faktoren, die die Lebensqualität bestimmen: anhaltender Fatigue (inkl. Post-Exertional Malaise; PEM), psychologischer Beanspruchung und autonomer Dysregulation. Um die Rolle der Fatigue als Leitsymptom systematisch zu erfassen, haben wir in unserer aktuellen Analyse die Fatigue in Beziehung zur körperlichen Leistungsfähigkeit und gesundheitsbezogenen Lebensqualität gesetzt.5
Aktuelle Analyse
Die Kohorte umfasste 193 ambulante Post-Covid-Patient:innen (Altersdurchschnitt 45±13 Jahre, 74% weiblich), die im Jahr 2023 eine ambulante pneumologische Rehabilitation durchliefen. Erfasst wurden die Fatigue Assessment Scale (FAS), der 6-Minuten-Gehtest (6MWT) für die körperliche Leistung sowie der EQ-5D-5L-Fragebogen für die Lebensqualität (QoL). Erhebungen erfolgten bei Aufnahme in die Reha und Entlassung aus der Reha.
Die Patient:innen zeigten bei Aufnahme im Mittel eine ausgeprägte Fatigue. Obwohl sich alle Zielparameter signifikant verbesserten, waren die Effekte höchst unterschiedlich: Die größte Verbesserung wurde im 6MWT verzeichnet, dessen Distanz im Mittel um 12% zunahm (großer Effekt). Die Reduktion der Fatigue (FAS) fiel mit durchschnittlich 7% und der Zugewinn im EQ-5D-5L-Index (QoL) mit durchschnittlich 4% nur moderat aus. Auffällig: Rund 81% der Patient:innen berichteten bei Entlassung weiterhin über eine ausgeprägte oder extreme Fatigue.
Was hängt womit zusammen? Die Abnahme der Fatigue korrelierte negativ mit den Veränderungen in Lebensqualität und 6MWT – je stärker die Fatigue zurückging, desto besser fühlten sich die Patient:innen und desto eher nahmen Gehstrecken zu. 6MWT und Lebensqualität selbst zeigten dagegen keinen Zusammenhang. Mehr Meter bedeuten also nicht automatisch mehr Lebensqualität.
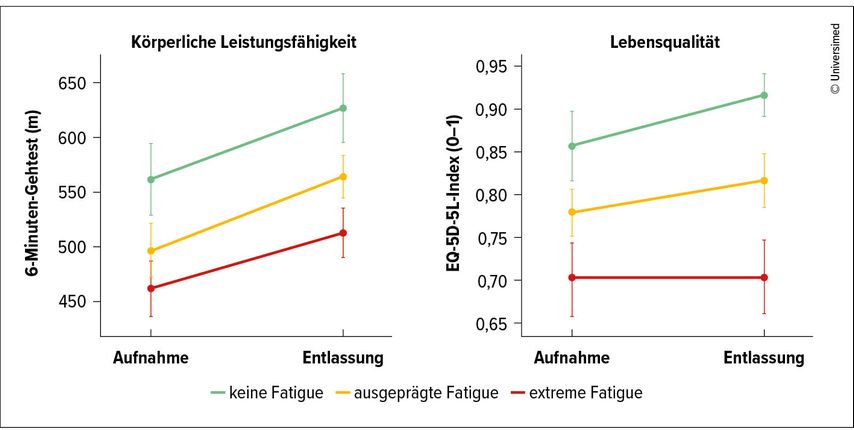
Die detaillierte Analyse der Reha-Verläufe zeigt die Abbildung 1: In der Feingliederung nach keiner, ausgeprägter und extremer Fatigue verbesserten sich die Gehstrecken in allen Gruppen in ähnlicher Stärke (mittlere bis große Effekte). Im Gegensatz dazu zeigten nur die Gruppen mit keiner und ausgeprägter Fatigue bedeutsame Verbesserungen der Lebensqualität. Bei Patient:innen mit extremer Fatigue blieb die Lebensqualität statistisch unverändert, obwohl die Gehstrecke anstieg. Patient:innen mit extremer Fatigue weisen demnach abweichende Reha-Verläufe auf: eine funktionelle Verbesserung ohne korrespondierenden Zugewinn an wahrgenommener Lebensqualität. Dies ist klinisch der entscheidende Punkt: Die objektive Leistungsfähigkeit steigt, aber die Patient:innen fühlen sich im Alltag nicht besser. Das unterstreicht die klinische Relevanz der Fatigue als limitierenden Kernfaktor des Therapieerfolgs.
Abb. 1: Leistungsfähigkeit und Lebensqualität nach Fatigue-Niveau (modifiziert nach Prüfer F et al. 2025)5
Einordnung der Ergebnisse und die Schlussfolgerungen
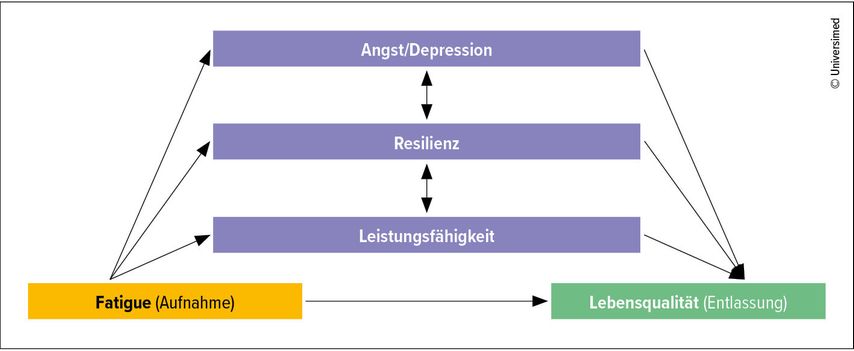
In explorativen Vorhersagemodellen zeigen wir: Die Fatigue zu Reha-Beginn, gemeinsam mit den Veränderungen in Angst/Depression, Resilienz und körperlicher Leistung, erklärt einen wesentlichen Anteil der Lebensqualität bei Entlassung (Abb.2). Es handelt sich also um ein multifaktorielles, biopsychosoziales Energiemanagement-Problem, das auch psychologische Komponenten umfasst und integrativ adressiert werden muss. Daraus folgt: Multimodale Programme, die Rekonditionierung, Pacing/Energiemanagement und psychologische Unterstützung verbinden, sind notwendig – um funktionelle Gewinne in spürbare Lebensqualität zu übersetzen.
Konsequenzen für die Praxis und den therapeutischen Alltag6
1. Frühes und einfaches Screening etablieren
Die routinemäßige Dokumentation der Fatigue ist essenziell. Zusätzlich muss das Warnsignal Post-Exertional Malaise (PEM) aktiv erfragt werden, da eine verzögerte Symptomverschlechterung 12–48 Stunden nach Belastung eine Kontraindikation für konventionelles Ausdauertraining darstellt. Zudem sollte aktiv nach Anzeichen einer autonomen Dysfunktion gescreent werden (orthostatische Intoleranz, posturales Tachykardiesyndrom; POTS), um Basismaßnahmen (Flüssigkeitszufuhr, Salz, Kompressionskleidung) und gegebenenfalls eine gezielte medikamentöse Therapie einzuleiten.
2. „Energy first“-Prinzip bei hoher Fatigue anwenden
Bei Patient:innen mit hoher Fatigue muss die Belastungsprogression deutlich entschleunigt werden. Pausen sollten verlängert und Wochenziele an den realen Erholungsbedarf gekoppelt werden. Pacing muss strukturiert geschult werden (Aktivitätsbudget, Priorisierung, Reizmanagement), um Überlastung (PEM) zu vermeiden.
3. Multimodales Programm standardisieren und individualisieren
Die körperliche Rekonditionierung (Ausdauer-/Kraft-/Inspirationsmuskeltraining) bleibt eine Säule, muss aber durch spezifische Module ergänzt werden, die die Lebensqualität adressieren. Dazu gehören: psychologische Module (Angst/Depression adressieren, Resilienz stärken), Alltagscoaching und Ergotherapie (zur Bewältigung von Brain Fog und kognitiver Ökonomie) sowie die Adressierung von Ernährungs- und Schlafstörungen. Die Integration dieser Module ist entscheidend, um das biopsychosoziale Energiemanagement umfassend zu verbessern.
4. Ziele ehrlich und patient:innenzentriert kommunizieren
Bei extremer Fatigue muss die Zielhierarchie offen kommuniziert werden: „Mehr Meter“ bedeutet nicht automatisch „besser leben“. Das primäre Ziel ist die Energiestabilisierung (Pacing-Einhaltung, Symptomkontrolle); Funktionsgewinn folgt erst nachrangig. Therapieerfolg sollte patien-t:innenzentriert definiert werden (Wiederaufnahme von Alltagsrollen, Erhalt der Arbeitsfähigkeit, Teilnahme am Familienleben), und nicht nur durch Performance- oder Test-Metriken.
Ausblick
Trotz der Evidenz für multimodale Programme steht die kausale Adressierung der Post-Covid-Symptomatik in Forschung und Versorgung noch am Anfang. Es ist dringend weitere Forschung erforderlich, um die zugrunde liegenden neuroimmunologischen Mechanismen besser zu verstehen und darauf aufbauend kausal ausgerichtete Therapien zu entwickeln, denn die aktuelle Versorgung bleibt überwiegend symptomorientiert.
Literatur:
1 Nopp S et al.: Outpatient pulmonary rehabilitation in patients with long covid improves exercise capacity, functional status, dyspnea, fatigue, and quality of life. Respiration 2022; 101(6): 593-601 2 Kautzky A et al.: Sex differences of post-Covid patients undergoing outpatient pulmonary rehabilitation. Biol Sex Diff 2024; 15(1): 36 3 Prüfer F et al.: Prevalence of ME/CFS phenotype in post-covid-19 outpatient rehabilitation. Wien Klin Wochenschr Sonderheft 2025; 9: 259-306 4 Prüfer F et al.: Post-covid rehabilitation outcomes: a comparative cohort study. Arch Rehabil Res Clin Transl 2025; DOI: 10.1016/j.arrct.2025.100516 5 Prüfer F et al.: Influence of fatigue on rehabilitation trajectories of post-covid patients: a cohort study. ERS Congress 2025; Poster #5799 6 Koczulla R et al.: S1-Leitlinie Long/Post-Covid. https://register.awmf.org/assets/guidelines/020-027l_S1_Long-Post-Covid_2025-08-verlaengert.pdf ; zuletzt aufgerufen am 29.10.2025
Das könnte Sie auch interessieren:
COPD: neue Leitlinie für eine bessere Patientenversorgung
Die aktualisierte S2k-Leitlinie „Fachärztliche Diagnostik und Therapie der chronisch obstruktiven Lungenerkrankung (COPD) 2026“ wurde im Februar publiziert und beim DGP-Kongress im März ...
Mit welchen Pollen man nun rechnen muss
Kälteeinbruch und Regen hatten die Pollenbelastung stark gebremst. Mit Ostern stiegen nun die Temperaturen stark und damit steigen nun die Pollenbelastungen durch Esche, Forsythie und Birke.