Das Paget-Schrötter-Syndrom
Autoren:
Dr. Florian J. Jaklin1
Univ.-Prof. Dr. Oskar C. Aszmann1,2
1 Klinisches Labor für Bionische Extremitätenrekonstruktion
2 Universitätsklinik für Plastische, Rekonstruktive und Ästhetische Chirurgie
Medizinische Universität Wien
Korrspondierender Autor:
Univ.-Prof. Dr. Oskar C. Aszmann
E-Mail: oskar.aszmann@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Thrombosen der tiefen Armvenen sind selten und treten meist im Kontext klar erkennbarer Ursachen wie zentralvenöser Katheter, venenreizender Medikamente, aktiver Tumorerkrankungen, Traumata oder operativer Eingriffe an der oberen Extremität auf. In Einzelfällen werden Thrombosen der Armvenen jedoch auch ohne scheinbar erkennbare Ursachen in einem gänzlich anderen Patientenkollektiv beobachtet: bei jungen, meist sportlich aktiven Menschen ohne Vorerkrankungen.
Die spontane primäre Thrombose der V. subclavia ist üblicherweise mit einer bewegungsabhängigen Kompression der V. subclavia oder anatomischen Variationen verbunden, wird als Paget-Schrötter-Syndrom (PSS) bezeichnet und kann als venöses Thoracic-Outlet-Syndrom verstanden werden.1 Sie tritt häufig nach wiederholter anstrengender körperlicher Aktivität oder sportlicher Betätigung des betroffenen Arms auf und wird daher auch Effort-Thrombose genannt. Die Inzidenz des PSS wird auf 1–2 pro 100000 pro Jahr geschätzt und macht etwa 10 bis 20% aller tiefen Venenthrombosen der oberen Extremitäten aus.1,2 Die Betroffenen sind überwiegend junge Erwachsene, wobei Männer etwa doppelt so häufig erkranken wie Frauen.1 Wir konnten eine gewisse Häufung von Fällen während und nach der Covid-19-Pandemie beobachten, uns sind allerdings bis dato keine Daten aus anderen Zentren bekannt, die diese Beobachtungen bestätigen.
Symptomatische Manifestation
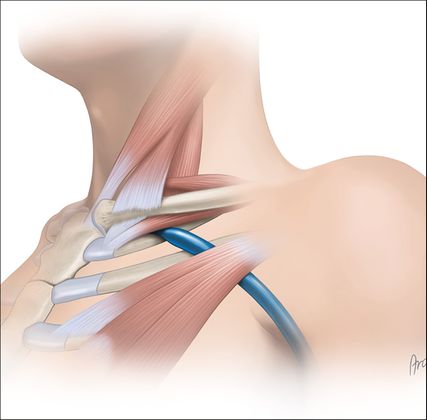
Abb. 1: Schematischer Überblick über den costoclaviculären Übergang. Die V. subclavia tritt zwischen erster Rippe, M. subclavius, Lig. costoclaviculare, Clavicula und M. scalenus anterior in den Thorax ein
Die V. subclavia erstreckt sich vom lateralen Rand der ersten Rippe bis zum medialen Rand des M. scalenus anterior und tritt zwischen der ersten Rippe, dem Schlüsselbein, dem M. subclavius, den angrenzenden Bändern und dem M. scalenus anterior in den Thorax ein (Abb. 1).3 Es wird angenommen, dass die wiederholte Verletzung des Gefäßendothels durch Kompression der Vene Mikrotraumata auslöst, die in weiterer Folge zu Fibrose und schließlich zur Thrombosebildung führen. Jedoch sind der genaue Mechanismus sowie die zugrunde liegenden anatomischen Veränderungen noch nicht endgültig geklärt.
Betroffene klagen meist über plötzlich auftretende Schmerzen, ein dumpfes Druckgefühl und funktionelle Beeinträchtigungen des betroffenen Arms, oft mit Schwellung, Verfärbung der Haut und Schweregefühl einhergehend. Zudem treten die Beschwerden unter körperlicher Belastung verstärkt auf und die Venenzeichnung der Haut im Bereich der Schulter, des Oberarms und des Schlüsselbeins kann deutlich verstärkt sein. Je ausgedehnter und je weiter proximal die Thrombose lokalisiert ist, umso ausgeprägter ist in der Regel die Symptomatik. Wenn Symptome einer Venenkompression auftreten, ohne dass eine Thrombose vorliegt, wird dies als McCleery-Syndrom oder intermittierende venöse Obstruktion bezeichnet.4 Dieser Zustand kann unbehandelt zum PSS führen.
Anamnestisch lassen sich oft anstrengende Aktivitäten, die viel Bewegung im Schultergürtel bedingen, wie Schwimmen, Klettern oder Krafttraining, erheben. Zur Bestätigung der Verdachtsdiagnose sollte der sorgfältigen Anamnese eine farbcodierte Doppler-Sonografie (FKDS) folgen, um das Blutflussmuster zu beurteilen und eine mögliche Thrombose definitiv zu bestätigen. Aufgrund der hohen Invasivität, der eingeschränkten Verfügbarkeit und der potenziellen Kontrastmittelnebenwirkungen und Komplikationen hat die konventionelle Phlebografie in der Primärdiagnostik des PSS heute eine untergeordnete Rolle.5
Akuttherapie: Antikoagulation und Thrombolyse
Derzeit gibt es keine randomisierten, kontrollierten Daten zur optimalen Behandlung des PSS, weshalb unterschiedliche Behandlungsansätze zum Einsatz kommen.6 Meist wird jedoch eine Kombination aus Antikoagulation, Thrombolyse und chirurgischer Dekompression verwendet. Im ersten Schritt der Behandlung liegt der Fokus auf einer möglichst raschen volltherapeutischen Antikoagulation mit niedermolekularem Heparin oder DOAK, um eine Progression der Thrombose zu verhindern und um akute Beschwerden zu lindern. Eine Antikoagulationsdauer von mindestens 3 Monaten sollte angestrebt werden. Interventionelle revaskularisierende Verfahren und Thrombolyse haben beim PSS keinen größeren Stellenwert.5
Chirurgische Behandlungsoptionen zur Dekompression
Die Resektion der ersten Rippe ist zwar der häufigste chirurgische Ansatz zur Dekompression, doch ist das Risiko für Komplikationen nicht unerheblich, da es sich um einen technisch anspruchsvollen und invasiven Eingriff in einer anfälligen anatomischen Region handelt. Alternativ hat sich die Resektion des M. subclavius als weniger invasiver Ansatz für die chirurgische Behandlung bewährt. Diese Technik zielt darauf ab, die unmittelbar komprimierende Komponente des tendomuskulären Bogens des M. subclavius direkt über der Vene zu resezieren und so den Raum dort deutlich zu erweitern, ohne die erste Rippe zu entfernen. Die anatomische Integrität des Brustkorbs wird dabei erhalten und das Risiko für Komplikationen, die speziell mit der Resektion der ersten Rippe verbunden sind, verringert.
Die Indikation zum konkreten therapeutischen Vorgehen muss sehr individuell gestellt werden. Vor einer chirurgischen Dekompression sollten allenfalls die anatomischen Verhältnisse mittels funktioneller Schnittbild-Aufnahmen wie MR-Venografie in Ruhestellung und unter Provokation geklärt werden und das Vorliegen etwaiger knöcherner Veränderungen mittels Thorax-Röntgen sollte ausgeschlossen werden.
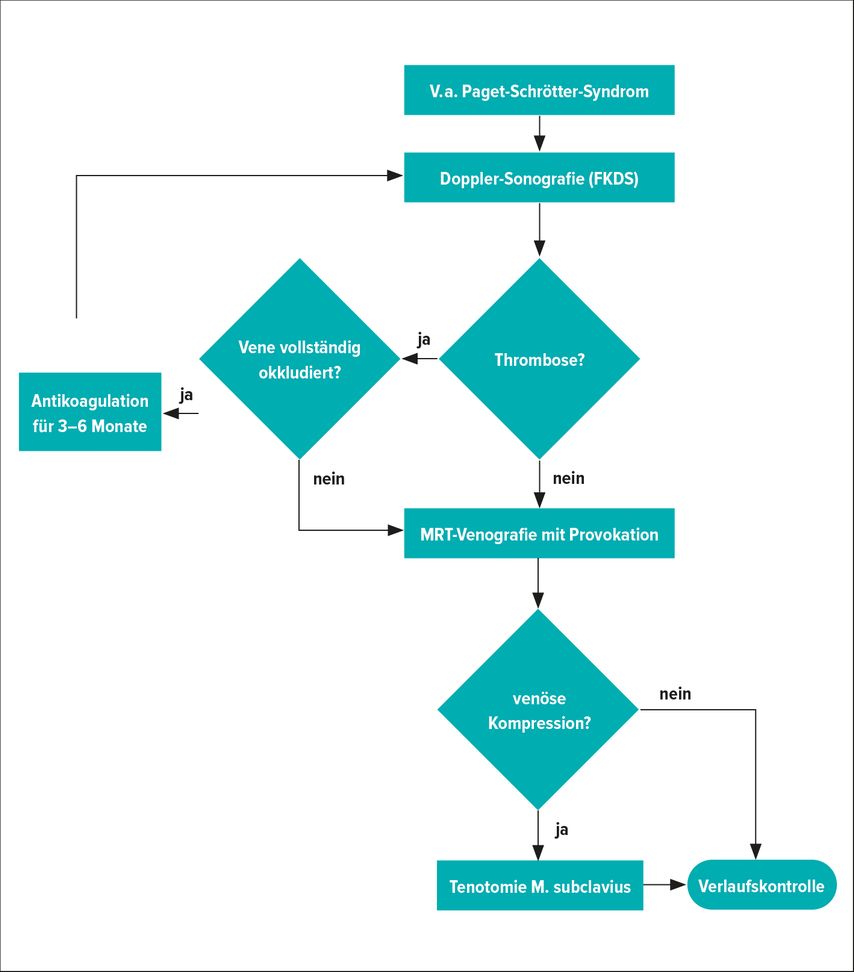
Die Indikation zur Tenotomie und Resektion des M. subclavius sollte immer individuell und nach umfangreicher Abklärung erfolgen. Die Untersuchung mittels MRT-Venografie kann nur bei zumindest teilweise durchgängiger V. subclavia erfolgen und wird daher üblicherweise nach 3–6 Monaten Antikoagulation nach initialer Diagnose durchgeführt. Wenn die Venografie eine signifikante venöse Kompression unter Provokation anzeigt, ist die Indikation zur chirurgischen Intervention gegeben (Abb. 2).
Abb. 2: Diagnose- und Therapiepfad beim Paget-Schrötter-Syndrom
Fallbericht
Ein 28-jähriger Mann stellte sich wegen zunehmender Schmerzen und Druckgefühl im linken dominanten Arm in der Notaufnahme vor. In den vier Tagen vor der Vorstellung hatte der Patient ein schmerzhaftes Druckgefühl in seinem linken Arm im Vergleich zu seiner rechten Seite entwickelt. Das Gefühl nahm im Laufe der folgenden Tage zu, verbunden mit einer Rötung der gesamten rechten Extremität und erweiterten, hervortretenden Hautvenen. Zunehmende Beschwerden und das Auftreten einer distal betonten Parästhesie der Hand brachten ihn schließlich ins Krankenhaus.
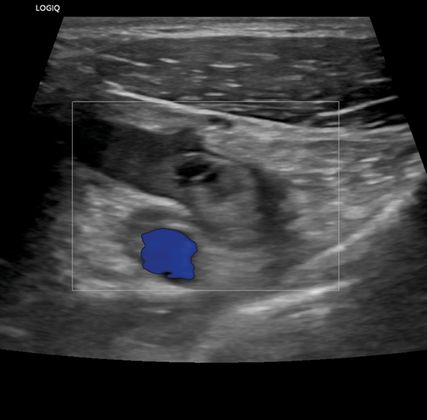
Abb. 3: Farbcodierte Duplexsonografie der Armvenen. Vollständig okkludierende Thrombose der distalen V. subclavia bis auf Höhe des mittleren Claviculadrittels
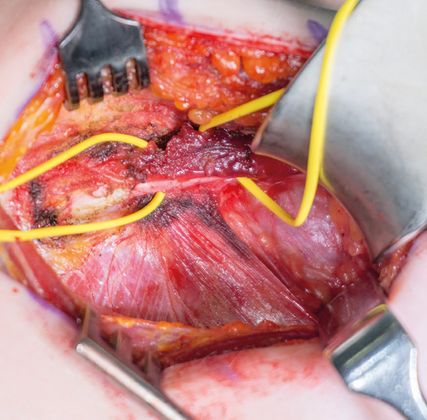
Abb. 4: Operationssitus bei Tenotomie des M. subclavius. Die Vessel Loops (gelb) markieren den M. subclavius mit seinem deutlich erkennbaren sehnigen Anteil, welcher links im Bild an der ersten Rippe inseriert
Der Patient gab an, zuvor an intensiven CrossFit-Workouts mit einer hohen Zahl an „Wall Balls“, einer Übung, bei der ein Medizinball wiederholt explosiv über den Kopf geworfen wird, teilgenommen zu haben. Die weitere Anamnese des Patienten ergab keine relevanten Komorbiditäten, einschließlich kürzlicher Reisen, Immobilisierung und verschriebener Medikamente sowie Gerinnungsstörungen oder Malignität in seiner Familie. Die Duplex-Ultraschalluntersuchung zeigte einen vollständigen thrombotischen Verschluss der distalen V. subclavia über eine Strecke von 5–7cm auf Höhe des mittleren Schlüsselbeindrittels (Abb. 3). Die Laboruntersuchungen der Gerinnung, des BNP, der Nierenfunktion und der Elektrolyte waren unauffällig, abgesehen von leicht erhöhten D-Dimer-Werten.
Der Patient wurde eine Woche lang mit niedermolekularem Heparin in therapeutischer Dosierung antikoaguliert und anschließend mit Apixaban (Eliquis®) 5mg zweimal täglich oral antikoaguliert. Eine Magnetresonanzvenografie drei Monate nach der Diagnose ergab keinen Hinweis auf thrombotische Ablagerungen in der V. subclavia mehr, jedoch zeigte der Provokationstest eine hochgradige Stenose der proximalen V. subclavia zwischen Schlüsselbein und erster Rippe bei Hyperabduktion des Arms. Nach Vorstellung auf der Univ.-Klinik für Plastische, Rekonstruktive und Ästhetische Chirurgie wurde die Indikation zur Tenotomie und Resektion des M. subclavius gestellt und die Operation konnte 5 Monate nach der ersten Symptomatik durchgeführt werden (Abb. 4). Postoperativ hatte der Patient keine Komplikationen wie Blutungen, Hämatome oder Infektionen. Außerdem traten während der gesamten Nachbeobachtungszeit keine weiteren Thrombosen oder Schwellungen des Arms auf. Im weiteren Verlauf gab der Patient an, beschwerdefrei zu sein und auch seine sportlichen Tätigkeiten wieder aufgenommen zu haben.
Literatur:
1 Illig KA, Doyle AJ: J Vasc Surg 2010; 51: 1538-47 2 Korsake K et al.: Gefässchirurgie 2019; 25: 44-50 3 Standring S, Gray H: Gray’s Anatomy: the Anatomical Basis of Clinical Practice. 40th ed. Elsevier, München, 2008 4 McCleery RS et al.: Ann Surg 1951; 133: 588-602 5 Linnemann B et al.: Diagnostik und Therapie der tiefen Venenthrombose und Lungenembolie – AWMF-S2k-Leitlinie. AWMF 2023 6 Karaolanis G et al.: J Vasc Surg Venous Lymphat Disord 2021; 9: 801-10
Das könnte Sie auch interessieren:
„Ich habe den schönsten Beruf der Welt“
Mit dem diesjährigen Jahreskongress der Österreichischen Gesellschaft für Plastische, Ästhetische und Rekonstruktive Chirurgie (ÖGPÄRC) in Salzburg hat Prim. Univ.-Doz. Dr. Rupert Koller ...
Chirurgische Versorgung transidenter Personen im Klinikum Klagenfurt
Seit dem Jahr 2022 werden an der Abteilung für Plastische, Rekonstruktive und Ästhetische Chirurgie des Klinikums Klagenfurt am Wörthersee regelmäßig geschlechtsanpassende ...
Die Trichterbrust – Diagnostik, Symptomatik und moderne Therapieansätze
Die Trichterbrust führt je nach Ausprägung zu psychischen, aber auch zu organischen Problemen, die mit einer körperlichen Leistungseinschränkung einhergehen. Die immer wieder geäußerte ...