Aktuelles zur anteromedialen Knieinstabilität
Autoren:
Prof. Dr. Guido Wierer1,2,3
Priv.-Doz. Mag. Dr. Armin Runer4
Ao. Univ.-Prof. Dr. Christian Fink3,5
1 Orthopädie und Traumatologie, BKH St. Johann in Tirol
2 Paracelsus Medizinische Universität, Salzburg
3 Research Unit for Orthopaedic Sports Medicine und Injury Prevention, UMIT, Hall in Tirol
4 Sportorthopädie, Klinikum Rechts der Isar, TU München
5 Gelenkpunkt, Innsbruck
Korrespondenz:
E-Mail: wierer@gmail.com
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB-Rupturen werden MCL-Verletzungen häufig unterschätzt bzw. nicht diagnostiziert. Dadurch kommt es nach VKB-Rekonstruktion und medialer Instabilität zu vermehrten VKB-Rerupturen. Eine optimale Therapie der anteromedialen Rotationsinstabilität (AMRI) erfordert daher eine detaillierte Diagnostik.
Keypoints
-
Anteromediale Instabilitäten erfordern eine gezielte klinische Untersuchung sowie eine differenzierte Beurteilung in Abhängigkeit vom jeweiligen Verletzungsmuster.
-
Begleitende MCL-Läsionen bei VKB-Rupturen sind häufig und erhöhen bei persistierender anteromedialer Instabilität das Risiko für eine VKB-Reruptur.
-
Eine individualisierte Therapie ist entscheidend; bei ausgewählten Patient:innen ist eine operative mediale Stabilisierung sinnvoll.
Isolierte oder kombinierte Verletzungen des medialen Kollateralbandes sind häufig. Zunehmende Evidenz zeigt, dass eine residuelle MCL-Laxität zu nachfolgenden Meniskus- und Knorpelschäden sowie zu einer erhöhten Belastung des VKB bzw. der VKB-Plastik führen kann, was wiederum das Risiko für eine VKB-Reruptur erhöht. Die aktuellen Therapiestrategien der AMRI variieren und umfassen sowohl operative als auch konservative Behandlungsansätze. Ein Konsens hinsichtlich Diagnostik, Klassifikation und Therapie der AMRI fehlt bislang aufgrund der begrenzten klinischen Studienlage.
Anatomie
Der Innenbandkomplex lässt sich nach Warren und Marshall (1979) in drei Schichten gliedern: eine fasziale, eine oberflächliche und eine tiefe Schicht. Im anteroposterioren Verlauf gehen diese Schichten teilweise ineinander über. Robinson et al. (2004) unterteilen den Komplex zudem in einen vorderen, mittleren und hinteren Abschnitt. Die drei wichtigsten Bandstrukturen sind das oberflächliche mediale Kollateralband (sMCL), das tiefe mediale Kollateralband (dMCL) und das hintere schräge Band (POL). Das oberflächliche mediale Kollateralband (sMCL) befindet sich im mittleren Drittel der Schicht 2. Der ovale femorale Ansatz umgibt den medialen Epikondylus und umfasst etwa 11% der anteroposterioren Breite (Ø7mm) und 13% der proximodistalen Höhe (Ø9mm) des medialen Femurkondylus. Der Ansatz an der Tibia gliedert sich in eine proximale und eine distale Insertion. Distal inseriert das Band periostal rund 4–7cm unterhalb der Gelenklinie auf einer schräg verlaufenden knöchernen Fläche von durchschnittlich 3,5 ± 0,4cm2.
Proximal fusionieren die tiefen Fasern etwa 2cm unterhalb der Gelenklinie mit der Sehnenscheide des Musculus semimembranosus, wo dessen anteriorer Sehnenarm ansetzt. Das dMCL liegt im tiefen mittleren Abschnitt und stellt eine Verdickung der Gelenkkapsel dar. Sein femoraler Ansatz liegt distal und posterior des sMCL mit einer mittleren anteroposterioren Breite von 4mm. Von dort fächert es sich nach anterodistal auf und inseriert tibial mit einem circa 2cm breiten tibialen Ansatz etwa 8mm distal der Gelenklinie. Die tiefen Fasern des dMCL sind mit dem medialen Meniskus verbunden und bilden sowohl meniskofemorale als auch meniskotibiale Anteile. Im anterioren Abschnitt verschmelzen Schicht 1 und 2 miteinander, wo sich das anteromediale Retinakulum (AMR) als eine eigenständige tibiofemorale Struktur mit Verbindung zum medialen patellofemoralen Ligament (MPFL) abgrenzen lässt. Im hinteren Abschnitt verschmelzen Schicht 2 und 3 zur posteromedialen Kapsel (PMC), welche durch das POL verstärkt wird. Das POL hat seinen femoralen Ansatz um die Basis des Tuberculum adductorium, verläuft hängemattenartig um den medialen Femurkondylus und setzt sowohl am hinteren Anteil des medialen Meniskus als auch an der posteromedialen Tibia knapp unterhalb der Gelenklinie an.
Biomechanik
Die beschriebenen anatomischen Strukturen bilden die drei wichtigsten statischen Stabilisatoren (dMCL, sMCL, POL) des medialen Bandapparates. Entsprechend der sogenannten Burmesterkurve nach Menschik (1974) orientieren sich die Bandansatzpunkte – insbesondere des sMCL – an kreisbogenförmigen Verläufen, sodass in keiner Gelenkposition ein Spannungsverlust entsteht. Bestimmte Bandanteile, wie etwa das POL, folgen diesem Kurvenverlauf jedoch nicht und sind nur in bestimmten Positionen gespannt.
Das Verständnis der individuellen und synergistischen Funktionen der statischen und dynamischen medialen Stabilisatoren ist ausschlaggebend für eine präzise Diagnostik und Therapie der AMRI. Das sMCL ist der primäre Widerstand gegen die Valgusrotation und anteromediale Translation über alle Knieflexionsgrade hinweg. Vor allem bei vorhandener VKB-Insuffizienz wird diese Funktion augenscheinlich. Gemeinsam mit dem AMR, der anteromedialen Kapsel und dem dMCL kontrolliert das sMCL sowohl die tibiale Außenrotation als auch die anteromediale Translation. Das dMCL stellt streckungsnah den primären Stabilisator gegen die tibiale Außenrotation dar und fungiert als sekundärer Stabilisator gegen die Valgusrotation. Das POL wirkt als primärer Widerstand gegen die tibiale Innenrotation und als sekundärer Hemmer gegen Valgusrotation in Kniestreckung. Der mediale Meniskus, insbesondere dessen keilförmiges Hinterhorn, trägt wesentlich zur Hemmung der tibialen Außenrotation und anterioren Translation bei. Ramp-Läsionen können diesen Effekt insbesondere bei gleichzeitiger VKB-Insuffizienz verstärken. Die Hamstrings fungieren in der Knieflexion als Agonisten des VKB, indem sie die anteriore Tibiatranslation aktiv hemmen, und wirken in der Streckung bei insuffizientem MCL als dynamische Stabilisatoren gegen Valgus. In-vivo-kinematische Analysen zeigen, dass die Entnahme der Hamstringsehnen zur VKB-Rekonstruktion die dynamische mediale Stabilisierung beeinträchtigt, Valgusmomente verstärkt und damit das Risiko für VKB-Rerupturen erhöht. Der Musculus semimembranosus hemmt bei insuffizientem MCL die tibiale Außenrotation, ein Effekt, welcher bei intaktem MCL klinisch vernachlässigbar ist.
Synergismus zwischen MCL und VKB
Das VKB stellt zwischen 0° und 60° Knieflexion bei externer Tibiarotation den primären Stabilisator gegen die anteriore Tibiatranslation dar. Mit zunehmender Flexion gewinnen die anterioren Fasern des sMCL an Bedeutung und zwischen 90° und 120° Knieflexion übernimmt das sMCL die Hauptfunktion.
Eine Verletzung von VKB oder MCL führt zwangsläufig zu einer Störung der Kniekinematik und zu erhöhten In-situ-Kräften, wodurch das Risiko für sekundäre Schäden steigt. Eine VKB-Insuffizienz erhöht die Belastung des MCL, während umgekehrt bereits partielle sMCL-Läsionen die In-situ-Kräfte im VKB signifikant erhöhen.Von besonderer klinischer Relevanz ist zudem die mechanische Beinachse in der Frontalebene. Bei valgischer Beinachse führt eine MCL-Insuffizienz zu einer deutlichen Erhöhung der VKB-Last. In diesem Kontext ist eine knöcherne Achskorrektur effektiver als eine isolierte MCL-Rekonstruktion zur Reduktion der VKB-Kräfte. Diese biomechanischen Erkenntnisse haben wesentliche Implikationen für die Therapie chronischer VKB-/MCL-Verletzungen sowie für die konservative Behandlung von MCL-Läsionen bei Patient:innen mit valgischer Beinachse.
Diagnostik
Eine ausführliche Anamnese einschließlich Verletzungsmechanismus und Zeitpunkt des Traumas ist entscheidend für die Diagnostik und Therapie einer AMRI. Der am häufigsten berichtete akute Verletzungsmechanismus ist ein Valgusstress, häufig kombiniert mit Flexion und tibialer Außenrotation, wie er typischerweise beim Skifahren oder Fußball auftreten kann. Weitere wichtige Angaben betreffen den Schmerzpunkt und die Belastbarkeit nach dem Trauma. In chronischen Fällen berichten Patient:innen häufig über Schmerzen und Instabilität bzw. ein Nachgeben des Knies („giving way“). Manche Patient:innen stellen sich mit scheinbar geringer objektivierbarer Instabilität vor, klagen jedoch über anhaltende funktionelle Instabilität und Schmerzen. Gerade in solchen subtilen Fällen sollte eine AMRI vermutet und gezielt ausgeschlossen werden. Chronische dMCL-Läsionen können gerade bei Fußballer:innen zu Schmerzen beim Schuss mit dem Innenrist führen, was eine schnelle tibiale Außenrotation und Dehnung des lädierten dMCL bewirkt.
Klinische Untersuchungstechniken und Funktionstests
Im Rahmen der klinischen Untersuchung kann durch Palpation entlang des MCL der Läsionsort häufig lokalisiert werden. Der Valgusstresstest erfolgt sowohl in voller physiologischer Streckung (mit Anspannung der PMC) als auch bei 20–30° Flexion (mit Entspannung der PMC), um die Integrität von PMC und sMCL zu beurteilen. Eine isolierte dMCL-Läsion kann mittels schmerzhaften Dial-Tests zwischen 30° und 90° Flexion detektiert werden, wobei eine pathologisch vermehrte Rotation klinisch in der Regel erst bei zusätzlichen Partialläsionen des sMCL bzw. bei Begleitverletzungen des VKB detektierbar wird. Wichtig ist, dass eine vermehrte tibiale Außenrotation sowohl durch eine anteromediale als auch durch eine posterolaterale rotatorische Instabilität bedingt sein kann und daher nur im Rahmen einer vollständigen klinischen Untersuchung differenziert werden kann. Zur weiteren Evaluation einer AMRI wird daher empfohlen, einen modifizierten Lachman-Test bei 20° Knieflexion durchzuführen. Dabei werden gleichzeitig ein anteriorer Schub sowie eine Außenrotation auf das Tibiaplateau ausgeübt. Zusätzlich kann der Test in 90° Knieflexion bei 15–20° außenrotierter Tibia durchgeführt werden (Slocum-Test). Die Tibia wird nach ventral gezogen; eine pathologische Subluxation des medialen Tibiaplateaus wird als positiver Test im Sinne einer AMRI gewertet.
Radiologische Diagnostik und Stressaufnahmen
Die radiologische Beurteilung einer akuten MCL- oder kombinierten VKB-/MCL-Läsion umfasst a.-p. und seitliche Röntgenaufnahmen des Knies zum Ausschluss knöcherner Avulsionsverletzungen oder assoziierter Frakturen. Zusätzliche Stressaufnahmen können hilfreich sein, um Läsionen besser zu quantifizieren. Eine Seitendifferenz der medialen Kompartimentöffnung von mehr als 3mm in 20° Flexion deutet auf eine komplette Ruptur des sMCL hin. Liegt die mediale Gelenköffnung in 0° Kniestreckung über 7mm, ist von einer kompletten medialen Läsion inkl. dMCL, sMCL und PMC auszugehen. Vor allem bei chronischen Instabilitäten ist die Beurteilung der Beinachse mittels Ganzbeinstandaufnahme wichtig, um eine knöcherne Valgusfehlstellung zu detektieren. Die MRT gilt als Goldstandard für die Beurteilung isolierter MCL- und kombinierter VKB-/MCL-Verletzungen. In einer aktuellen Studie mit 100 Patient:innen, welche sich einer „isolierten“ VKB-Rekonstruktion unterzogen, fand sich eine Inzidenz von 67% begleitender MCL-Komplex-Verletzungen (62% sMCL, 31% dMCL, 11% POL), die in der klinischen Untersuchung nicht erkannt worden waren. Die MRT-Klassifikation ligamentärer Verletzungen unterscheidet drei Schweregrade: Grad I beschreibt ein intaktes Band mit periligamentärem Ödem, Grad II eine Teilruptur mit umgebendem Ödem und Grad III eine komplette Ruptur. Wichtig ist, dass die MRT-Graduierung nicht zwingend mit der klinischen Graduierung korreliert. Daher sollte bei der Beurteilung von Ausmaß und funktioneller Relevanz medialer Knieverletzungen großer Wert auf eine sorgfältige klinische Untersuchung gelegt werden. Dies gilt insbesondere für chronische Fälle oder bei verzögert durchgeführten MRT, bei denen radiologische Befunde trotz klinisch nachweisbarer Instabilität unauffällig sein können. Zusätzlich zur Darstellung partieller und kompletter Rupturen von VKB und MCL ermöglicht die MRT eine klare Unterscheidung zwischen femoral- und tibialseitigen MCL-Läsionen. Eine distale sMCL-Ruptur sollte insbesondere dann in Betracht gezogen werden, wenn das sMCL im MRT einen gewellten („wavy“) Verlauf zeigt.
Klassifikation
Fetto und Marshall beschrieben 1978 ein dreistufiges Klassifikationssystem, in dem Verletzungen anhand der Integrität des MCL und des Ausmaßes der Valguslaxität in vollständiger Kniestreckung sowie bei 20–30° Knieflexion eingeteilt werden. Eine Grad-I-Verletzung liegt bei medialer Druckschmerzhaftigkeit ohne nachweisbare Valguslaxität vor. Grad-II-Verletzungen sind gekennzeichnet durch eine vermehrte Valguslaxität bei 30° Knieflexion, ohne vermehrte mediale Aufklappbarkeit in vollständiger Streckung. Eine Grad-III-Verletzung liegt vor, wenn eine mediale Instabilität sowohl in vollständiger Streckung als auch bei 30° Knieflexion besteht. Diese traditionellen Klassifikationen erfassen die rotatorische Komponente der anteromedialen Kniegelenklaxität jedoch nur bedingt, sodass wir im Rahmen einer eigenen biomechanischen Studie die Grundlage für eine neue Klassifikation der anteromedialen Instabilität geschaffen haben. Diese Klassifikation lautet wie folgt:
-
Grad 1: leichte („isolierte“) AMRI ohne Valgusinstabilität;
-
Grad 2: moderate AMRI mit Valgusinstabilität in 20° Flexion;
-
Grad 3: schwere AMRI mit Valgusinstabilität in 20° Flexion.
Das Ausmaß der AMRI wird mittels anteromedialer Schublade im Slocum- bzw. modifizierten Lachman-Test und als vermehrte tibiale Außenrotation im Dial-Test quantifiziert. Leicht (+) entspricht einer Seitendifferenz zur gesunden Gegenseite von bis zu 5mm Translation bzw. 5° Rotation. Moderat (++) entspricht einer Translation von bis zu 10mm bzw. 10° Rotation. Schwer (+++) entspricht einer Translation von mehr als 10mm bzw. 10° Rotation im Seitenvergleich. Eine Läsion der PMC/POL sollte dabei stets mittels Valgusstresstest in voller Kniestreckung ausgeschlossen werden.
Therapie
Die optimale Behandlung der AMRI ist weiterhin Gegenstand kontroverser Diskussionen, da die Evidenz hinsichtlich des geeigneten Therapieverfahrens begrenzt ist. Das MCL besitzt eine ausgeprägte Heilungskapazität, wobei dieser Reparaturprozess über mehrere Monate nach dem Trauma dauern kann und in der Regel keine vollständige funktionelle Wiederherstellung erreicht wird, da das Narbengewebe die ursprünglichen biomechanischen Eigenschaften nur bedingt wiedererlangt.
Einfluss der Rupturlokalisation auf den Heilungsprozess
Die Heilungskapazität ist zudem stark von der Lokalisation der Ruptur abhängig: Aufgrund der guten Blutversorgung neigen insbesondere femoralseitige MCL-Verletzungen zu einer günstigen Heilung, während distale Läsionen eine eingeschränkte Heilungstendenz aufweisen. Entsprechend sind distale Rupturen im Vergleich zu proximalen Läsionen mit schlechteren Heilungsergebnissen assoziiert. Vor diesem Hintergrund ist eine detaillierte radiologische MRT-Analyse essenziell, da bei sMCL-Avulsionen bzw. distalen sMCL-Läsionen mit Interposition des Pes anserinus (Stener-ähnliche Läsionen) eine frühe operative Refixation empfohlen wird. Eine Bandrekonstruktion sollte insbesondere dann in Erwägung gezogen werden, wenn eine initiale konservative Behandlung keine ausreichende Stabilität bei symptomatischen Patient:innen bietet.
Historischer Wandel und Risiko für verzögerte Versorgung
Historisch war die VKB-Rekonstruktion in Kombination mit einer frühen MCL-Naht mit einer hohen Inzidenz postoperativer Kniegelenksteife assoziiert, was zu einem Paradigmenwechsel hin zu verzögerter operativer Versorgung führte. Dieser verzögerte Ansatz ist jedoch mit Nachteilen verbunden. Dazu zählen eine verlängerte Rehabilitationszeit und ein erhöhtes Risiko für zusätzliche intraartikuläre Verletzungen. Darüber hinaus kann bei der komplexen und destabilisierenden Natur kombinierter Bandverletzungen die funktionelle Insuffizienz einer Struktur das Heilungspotenzial der anderen beeinträchtigen, da es zu erhöhten In-situ-Kräften kommt, was wiederum das Risiko für eine persistierende Laxität steigert. Eine rein konservative Behandlung sowohl des MCL als auch des VKB zeigt großteils unbefriedigende Ergebnisse, da in bis zu 68% der Fälle eine persistierende Valguslaxität beschrieben wird. Dieser Therapieansatz kann jedoch bei älteren oder weniger aktiven Patient:innen in Betracht gezogen werden, bei denen eine operative Behandlung nicht gewünscht oder nicht möglich ist. Ebenso zeigte sich, dass eine frühe MCL-Naht in Kombination mit einer konservativen VKB-Behandlung mit Instabilitätsraten von bis zu 77% sowie mit vermehrten sekundären Verletzungen und Versagen der MCL-Naht infolge erhöhter Belastungen einhergeht.
Management kombinierter VKB- und MCL-Verletzungen
Daher sollte bei kombinierten VKB-/MCL-Verletzungen, die eine akute operative Behandlung des MCL erfordern, gleichzeitig eine VKB-Rekonstruktion durchgeführt werden, um ein Versagen des refixierten bzw. rekonstruierten MCL und eine daraus resultierende chronische mediale Kniegelenklaxität zu verhindern. Wird die VKB-Rekonstruktion hingegen verzögert und das MCL konservativ behandelt, wird empfohlen, bis zur vollständigen Ausheilung des MCL eine Knieorthese zur Stabilisierung des Gelenks zu verwenden. Bei sorgfältig ausgewählten Patient:innen – insbesondere bei spezifischer Rupturmorphologie und hohen funktionellen Anforderungen – kann eine akute kombinierte operative Versorgung von VKB und MCL Vorteile gegenüber dem klassisch gestuften Behandlungsansatz bieten. Der Operationszeitpunkt ist dabei entscheidend, um das Risiko für eine postoperative Arthrofibrose und eine postoperative Bewegungseinschränkung zu minimieren.
Arthroskopische Instabilitätszeichen: „floating meniscus“ und „drive-through sign“
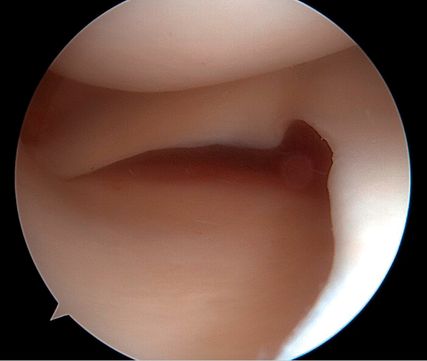
In einer Level-I-Studie an Patient:innen mit kombinierten VKB- und Grad-II-MCL-Verletzungen (nach Fetto und Marshall) und „Floating-Meniskus-Zeichen“ zeigte die Patientengruppe nach MCL-Augmentation mittels gestielter autologer Gracilis-Sehne signifikant weniger VKB-Revisionen, eine geringere residuale MCL-Laxität sowie bessere patient:innenberichtete Outcome-Scores nach 24 Monaten im Vergleich zu Patient:innen mit isolierter VKB-Rekonstruktion und konservativ behandeltem MCL. Die Abbildung 1 zeigt das „Floating-Meniskus-Zeichen“, ein arthroskopisches Zeichen der medialen Instabilität, bei dem sich der mediale Meniskus vom tibialen Plateau abhebt, infolge einer meniskotibialen Läsion des tiefen Innenbandes. Aufgrund einer zusätzlichen Läsion des oberflächlichen Längsbandes kommt es zu einer medialen Gelenköffnung, die als „medial drive-through sign“ bezeichnet wird.
Im Folgenden werden nun die beiden Rekonstruktionstechniken zur operativen Therapie der symptomatischen AMRI dargestellt. Wie bereits erwähnt, sollte insbesondere bei chronischer Instabilität oder in Revisionsfällen eine Beurteilung der Beinachse mittels Ganzbeinstandaufnahme erfolgen, da bei knöcherner Valgusfehlstellung eine achskorrigierende Osteotomie vor einer Bandrekonstruktion in Betracht gezogen werden sollte.
Anteromediale Tenodese
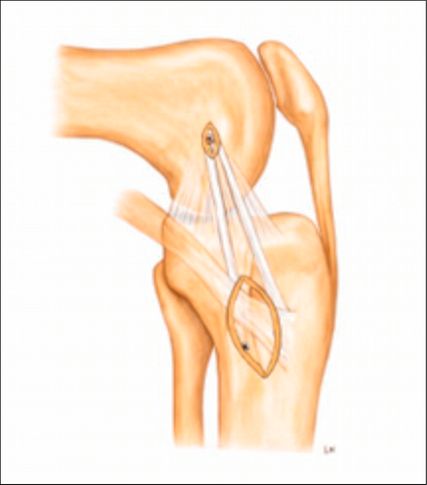
Die anteromediale Tenodese unter Verwendung der gestielten Gracilis- oder Semitendinosus-Sehne dient der Augmentation bzw. Rekonstruktion sowohl des tiefen als auch des oberflächlichen medialen Kollateralbandes (d/sMCL) über zwei funktionelle Bündel. Abhängig vom zugrunde liegenden Verletzungsmuster kann der Eingriff über einen minimalinvasiven oder einen offenen Zugang durchgeführt werden. Die Technik eignet sich bei akuten Eingriffen in Kombination mit einer MCL-Naht bzw. Refixation im Sinne eines „Bio-Brace“. Darüber hinaus kann sie bei chronischen Fällen mit leichter bis moderater anteromedialer Instabilität mit oder ohne VKB-Rekonstruktion durchgeführt werden. Der Ablauf eines solchen Eingriffes ist wie folgt: Die Sehne wird proximal mittels offenen Sehnenstrippers entnommen, während die tibiale Insertion erhalten bleibt. Die femorale Fixation der gedoppelten Sehne erfolgt im hinteren Anteil des nativen Ansatzes des oberflächlichen Längsbandes, während das freie Sehnenende im Zentrum der distalen tibialen Insertionsstelle des oberflächlichen medialen Kollateralbandes fixiert wird. Eine detaillierte Beschreibung der Operationstechnik ist über den QR-Code (Abb. 2,3) als Videoanleitung abrufbar.1
Flache dMCL- und sMCL-Rekonstruktion
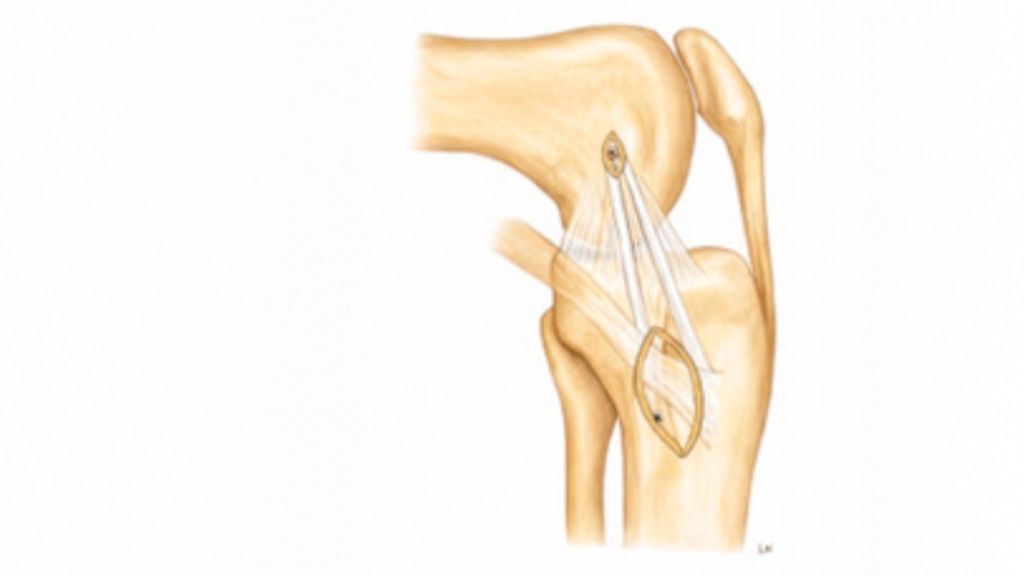
Biomechanische Untersuchungen haben gezeigt, dass eine flache MCL-Rekonstruktionstechnik der klassischen Einzelbündeltechnik hinsichtlich der Wiederherstellung der physiologischen Kniekinematik überlegen ist, und sie wird von den Autoren insbesondere bei höhergradigen Verletzungen bevorzugt. Für diese Technik können ein Peroneus-longus-Split-Autograft, die Semitendinosussehne (bevorzugt aus dem kontralateralen Bein) oder verschiedene Allografts verwendet werden. Der tubuläre Anteil der Sehne wird hierzu durch eine longitudinale Halbierung und anschließendes Abflachen mit einer Raspel zu einem flachen Transplantat präpariert.2 Die detaillierte Beschreibung der Operationstechnik ist ebenfalls über einen QR-Code als Videoanleitung verfügbar (Abb.4).
Literatur:
1 Wierer G et al.: Medial collateral ligament reconstruction: A gracilis tenodesis for anteromedial knee instability. Arthroscopy Techniques 2022; 11(8): e1409-e1418 2 Abermann E et al.: MCL reconstruction using a flat tendon graft for anteromedial and posteromedial instability. Arthroscopy Techniques 2022; 11(3): e291-e300
Weitere Literatur bei den Autoren
Das könnte Sie auch interessieren:
«Die Hüfte war damals ein kaum verstandenes Gelenk»
Im Gespräch mit Leading Opinions Rheumatologie & Orthopädie erzählt Prof. Dr. med. Michael Dienst, München, nach seinem Vortrag am Hip-Symposium Bern 2026 von der Entwicklung der ...
Die Schulter im Sport
Die Schulter ermöglicht wie kein anderes Gelenk die Kombination aus maximaler Beweglichkeit und funktioneller Präzision – und ist gerade deshalb im Sport besonders verletzungsanfällig. ...
Handverletzungen im Sport
Im modernen Breitensport ist ein stetig steigender Aktivitätstrend zuverzeichnen, der jedoch mit einer Zunahme spezifischer Verletzungsmuster einhergeht.So entfallen mittlerweile bis zu ...